Если у вас или вашего близкого диагностировали рак поджелудочной железы, чем больше информации о заболевании вы получите, тем легче будет справиться с тревогой и принять правильное решение о выборе методов лечения и реабилитации. Для пациентов столкнувшихся с раком и их родственников мы перевели статьи с сайта Американского сообщества онкологических пациентов https://www.cancer.org/cancer/types/pancreatic-cancer/.
Рак поджелудочной железы — это тип рака, который начинается в поджелудочной железе. Наиболее распространенным типом рака поджелудочной железы является аденокарцинома поджелудочной железы. Нейроэндокринные опухоли поджелудочной железы (НЭО) встречаются реже.
- Поджелудочная железа
- Статистические данные
- Виды рака поджелудочной железы
- Факторы риска и что вызывает рак поджелудочной железы
- Симптомы рака поджелудочной железы
- Диагностика рака поджелудочной железы
- Стадии рака поджелудочной железы
- Лечение рака поджелудочной железы
- Контроль боли при раке поджелудочной железы
- После лечения рака поджелудочной железы
- Лечение рака поджелудочной железы заграницей
Поджелудочная железа
Поджелудочная железа — это орган, расположенный позади желудка. По форме она напоминает рыбу: широкая голова, сужающееся к концу тело и узкий заостренный хвост. У взрослых ее длина составляет около 15 сантиметров, а ширина — менее 5 сантиметров.
- Головка поджелудочной железы расположена в правой части брюшной полости, позади места соединения желудка с двенадцатиперстной кишкой (первой частью тонкой кишки).
- Тело поджелудочной железы расположено позади желудка.
- Хвостовая часть поджелудочной железы расположена в левой части брюшной полости рядом с селезенкой.
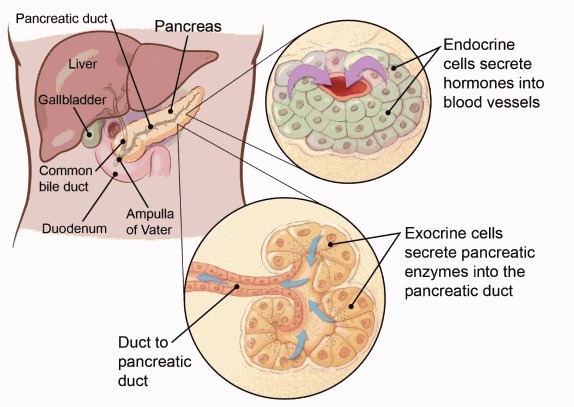
Аденокарцинома поджелудочной железы — наиболее распространенный тип рака поджелудочной железы. Она образуется, когда экзокринные клетки поджелудочной железы начинают бесконтрольно размножаться. Большая часть поджелудочной железы состоит из экзокринных клеток, которые образуют экзокринные железы и протоки. Экзокринные железы вырабатывают панкреатические ферменты (белки, которые помогают переваривать пищу), которые выделяются в крошечные трубки, называемые протоками, которые впадают в панкреатический проток. Панкреатический проток сливается с общим желчным протоком (протоком, по которому желчь поступает из печени) и впадает в двенадцатиперстную кишку (первую часть тонкой кишки) в ампуле Ватера.
Эндокринные клетки составляют меньший процент клеток поджелудочной железы. Эти клетки вырабатывают такие гормоны, как инсулин и глюкагон, которые помогают контролировать уровень сахара в крови. Нейроэндокринные опухоли поджелудочной железы начинаются в эндокринных клетках.
Если был диагностирован рак поджелудочной железы, очень важно знать, является ли это эндокринным раком или экзокринным раком (также известным как аденокарцинома, о которой речь идет здесь). У них разные факторы риска и причины, разные признаки и симптомы, диагностика проводится с помощью разных тестов, лечение различное, и прогноз тоже разный.
Статистические данные
По оценкам Американского онкологического общества, в 2026 году в США будет зарегистрировано следующее количество случаев рака поджелудочной железы:
- Примерно у 67 530 человек (35 190 мужчин и 32 340 женщин) будет диагностирован рак поджелудочной железы.
- От рака поджелудочной железы умрут около 52 740 человек (27 230 мужчин и 25 510 женщин).
Средний пожизненный риск развития рака поджелудочной железы составляет примерно 1 к 56 у мужчин и примерно 1 к 60 у женщин. Однако вероятность развития этого заболевания у каждого человека может зависеть от определенных факторов риска .
Виды рака поджелудочной железы
Экзокринные раки являются наиболее распространенным типом рака поджелудочной железы.
Аденокарцинома поджелудочной железы: примерно 95% случаев рака экзокринной части поджелудочной железы являются аденокарциномами . Эти виды рака обычно начинаются в протоках поджелудочной железы.
Менее распространенные типы экзокринного рака: к другим, менее распространенным видам экзокринного рака относятся аденосквамозные карциномы, плоскоклеточные карциномы, перстневидноклеточные карциномы, ацинарноклеточные карциномы, недифференцированные карциномы и недифференцированные карциномы с гигантскими клетками.
Рак ампулы фатерова сосочка (карцинома ампулы фатерова сосочка). Этот вид рака начинается в ампуле фатерова сосочка, где сходятся желчный проток и панкреатический проток, впадающие в тонкий кишечник. Рак ампулы фатерова сосочка технически не относится к раку поджелудочной железы, но включен в этот список, поскольку лечение у них во многом схожее.
Рак ампулы двенадцатиперстной кишки часто закупоривает желчный проток, когда опухоль еще небольшая и не распространилась далеко. Эта закупорка приводит к накоплению желчи в организме, что вызывает пожелтение кожи и глаз (желтуху). Поэтому такие опухоли обычно обнаруживаются раньше, чем большинство видов рака поджелудочной железы, и, как правило, имеют лучший прогноз.
Доброкачественные и предраковые новообразования в поджелудочной железе
Некоторые новообразования в поджелудочной железе являются доброкачественными (не раковыми), в то время как другие со временем могут перерасти в рак, если их не лечить (так называемые предраковые состояния). Поскольку люди стали чаще проходить такие диагностические исследования, как компьютерная томография (КТ), такие новообразования в поджелудочной железе теперь выявляются чаще.
Серозные кистозные новообразования (СКН) (также известные как серозные кистаденомы) — это опухоли, имеющие мешочки (кисты), заполненные жидкостью. СКН почти всегда доброкачественные, и в большинстве случаев хирургическое удаление не требуется, если только опухоль не достигает больших размеров или не вызывает симптомов.
Муцинозные кистозные новообразования поджелудочной железы (МКНП) (также известные как муцинозные кистаденомы) — это медленно растущие опухоли, представляющие собой кисты, заполненные желеобразным веществом, называемым муцином. Эти опухоли почти всегда встречаются у женщин. Хотя они не являются раком, некоторые из них со временем могут прогрессировать до рака, если их не лечить, поэтому такие опухоли обычно удаляют хирургическим путем.
Внутрипротоковые папиллярные муцинозные новообразования (ВПМН) — это кистозные опухоли, растущие в панкреатических протоках. Как и муцинозные папиллярные муцинозные новообразования (МПМН), эти опухоли вырабатывают муцин, и со временем, если их не лечить, они могут перерасти в рак. За некоторыми ВПМН можно просто внимательно наблюдать в течение длительного времени, но некоторые могут потребовать хирургического удаления, если они имеют определенные особенности, например, если они расположены в главном панкреатическом протоке.
Солидные псевдопапиллярные новообразования (СПН) — это редкие, медленно растущие опухоли, которые обычно развиваются у молодых женщин. Несмотря на медленный рост, эти опухоли при отсутствии лечения могут иногда распространяться на другие части тела. Наилучшим методом лечения СПН является хирургическое вмешательство. Прогноз для людей с этими опухолями обычно очень благоприятный.
Факторы риска и что вызывает рак поджелудочной железы
Фактор риска — это всё, что увеличивает вероятность развития такого заболевания, как рак. Разные виды рака имеют разные факторы риска. Некоторые факторы риска, например, курение, можно изменить. Другие, такие как возраст человека или семейный анамнез рака, изменить нельзя. Наличие фактора риска, или даже нескольких факторов, не означает, что вы обязательно заболеете раком. А у некоторых людей, заболевших раком, может быть мало или совсем нет известных факторов риска. Вот некоторые из факторов риска, которые, как известно, повышают вероятность развития рака поджелудочной железы.
Факторы риска, которые можно изменить
Употребление табака. Курение является одним из важнейших факторов риска развития рака поджелудочной железы. Риск заболевания раком поджелудочной железы примерно в два раза выше у курящих людей по сравнению с теми, кто никогда не курил. Считается, что около 25% случаев рака поджелудочной железы вызваны курением сигарет. Курение сигар и использование бездымных табачных изделий также повышают риск. Никогда не поздно бросить курить, поскольку риск развития рака поджелудочной железы снижается после прекращения курения.
Избыточный вес тела. Избыточный вес (ожирение ) является фактором риска развития рака поджелудочной железы. У людей с ожирением (индекс массы тела [ИМТ] 30 и более) вероятность развития рака поджелудочной железы примерно на 20% выше. Избыточный вес в области талии может быть фактором риска даже у людей, не имеющих значительного избыточного веса в целом.
Диабет. Рак поджелудочной железы чаще встречается у людей с диабетом. Причина этого неизвестна. Наибольший риск наблюдается у людей с диабетом 2 типа. Этот тип диабета распространяется среди детей и подростков, поскольку ожирение в этих возрастных группах растет. Диабет 2 типа у взрослых также часто связан с избыточным весом. Неясно, имеют ли люди с диабетом 1 типа (ювенильным) более высокий риск.
Хронический панкреатит. Хронический панкреатит, длительное воспаление поджелудочной железы, связан с повышенным риском развития рака поджелудочной железы. Хронический панкреатит часто наблюдается при злоупотреблении алкоголем и курении.
Воздействие определенных химических веществ на рабочем месте. Интенсивное воздействие на рабочем месте определенных химических веществ (канцерогенов), используемых в химчистке и металлообрабатывающей промышленности, может повысить риск развития рака поджелудочной железы.
Факторы риска, которые нелья изменить
Возраст. Риск развития рака поджелудочной железы возрастает с возрастом. Почти все пациенты старше 45 лет. Примерно две трети из них старше 65 лет. Средний возраст на момент постановки диагноза составляет 70 лет.
Пол. У мужчин вероятность развития рака поджелудочной железы несколько выше, чем у женщин. Это может быть связано, по крайней мере частично, с более высоким уровнем потребления табака среди мужчин, что повышает риск развития рака поджелудочной железы.
Раса.У афроамериканцев вероятность развития рака поджелудочной железы несколько выше, чем у белых. Причины этого неясны, но, возможно, это частично связано с более высокими показателями некоторых других факторов риска развития рака поджелудочной железы, таких как диабет, курение и избыточный вес.
История семьи. Рак поджелудочной железы, по-видимому, передается по наследству в некоторых семьях. В некоторых из этих семей высокий риск обусловлен наследственным синдромом. В других семьях ген, вызывающий повышенный риск, неизвестен. Хотя семейный анамнез является фактором риска, у большинства людей, заболевших раком поджелудочной железы, в семейном анамнезе такого заболевания нет.
Наследственные генетические синдромы. Наследственные изменения генов (мутации) могут передаваться от родителей к детям. Эти изменения генов могут быть причиной до 10% случаев рака поджелудочной железы. Иногда эти изменения приводят к синдромам, которые включают повышенный риск развития других видов рака (или других проблем со здоровьем). Примерами генетических синдромов, которые могут вызывать рак поджелудочной железы, являются:
- Наследственный синдром рака молочной железы и яичников (HBOC) , вызванный мутациями в генах BRCA1 или BRCA2.
- Наследственный рак молочной железы , вызванный мутациями в гене PALB2.
- Атаксия-телеангиэктазия (АТ) вызывается мутациями в гене ATM.
- Синдром семейной атипичной множественной меланомы родинок (FAMMM) , вызванный мутациями в гене p16/CDKN2A и ассоциированный с меланомами кожи и глаз.
- Наследственный панкреатит , обычно вызываемый мутациями в гене PRSS1.
- Синдром Линча , также известный как наследственный неполипозный колоректальный рак (ННПКР), чаще всего вызывается дефектом в генах MLH1 или MSH2.
- Синдром Пейтца-Йегерса , вызванный дефектами в гене STK11 . Этот синдром также связан с полипами в пищеварительном тракте и несколькими другими видами рака.
Изменения в генах, вызывающие некоторые из этих синдромов, можно выявить с помощью генетического тестирования.
Хронический панкреатит (вызванный изменением гена). Хронический панкреатит иногда обусловлен наследственной генной мутацией. У людей с этой наследственной формой панкреатита повышен риск развития рака поджелудочной железы в течение жизни.
Факторы, влияние которых неуточнено
Диета. Употребление в пищу красного и переработанного мяса (например, колбасы и бекона), а также насыщенных жиров может повышать риск развития рака поджелудочной железы. Сладкие напитки также могут увеличивать этот риск. В этой области необходимы дополнительные исследования.
Физическая пассивность. Некоторые исследования предполагают, что недостаток физической активности может повышать риск развития рака поджелудочной железы. Однако не все исследования это подтвердили. Регулярная физическая активность может помочь снизить риск рака поджелудочной железы.
Кофе. Некоторые более ранние исследования предполагают, что употребление кофе может повышать риск развития рака поджелудочной железы, но более поздние исследования это не подтвердили.
Алкоголь. Некоторые исследования показывают связь между чрезмерным употреблением алкоголя и раком поджелудочной железы. Чрезмерное употребление алкоголя может привести к таким заболеваниям, как хронический панкреатит, который, как известно, повышает риск развития рака поджелудочной железы.
Инфекции.Некоторые исследования показывают, что инфекция желудка бактерией Helicobacter pylori (H. pylori), вызывающей язвы, или инфекция гепатитом B могут повышать риск развития рака поджелудочной железы.
Можно ли предотвратить рак поджелудочной железы?
Гарантированного способа предотвратить рак поджелудочной железы не существует. Но есть вещи, которые вы можете сделать, чтобы снизить риск его развития.
Не курить. Курение является наиболее важным предотвратимым фактором риска развития рака поджелудочной железы. Отказ от курения помогает снизить риск.
Следить за питанием, весом и физической активностью. Достижение и поддержание здорового веса может помочь снизить риск. Регулярные физические упражнения помогут оставаться в здоровом весе и также могут снизить риск рака поджелудочной железы. Американское онкологическое общество рекомендует придерживаться здорового режима питания, включающего большое количество фруктов, овощей и цельнозерновых продуктов, а также ограничивать или исключать из рациона красное и переработанное мясо, сладкие напитки и продукты глубокой переработки.
Избегать алкоголя. В некоторых исследованиях злоупотребление алкоголем связывают с раком поджелудочной железы. Злоупотребление алкоголем также может привести к таким заболеваниям, как хронический панкреатит, который, как известно, повышает риск развития рака поджелудочной железы. Лучше всего вообще не употреблять алкоголь.
Ограничить воздействие определенных химических веществ на рабочем месте.Избегание воздействия определенных химических веществ (канцерогенов) на рабочем месте может снизить риск развития рака поджелудочной железы.
Симптомы рака поджелудочной железы
Ранние стадии рака поджелудочной железы часто не вызывают никаких признаков или симптомов. К тому времени, когда симптомы все же появляются, опухоль часто уже достигает больших размеров или распространяется за пределы поджелудочной железы.
Усталость или аномальная физическая слабость. У людей с раком поджелудочной железы обычно наблюдается недостаток энергии (усталость) или физическая слабость, не связанная с физической активностью. Это может сопровождаться трудностями со сном и подавленным настроением. Рак поджелудочной железы не является наиболее распространенной причиной усталости или физической слабости. Чаще всего эти симптомы вызваны чем-то другим, помимо рака поджелудочной железы.
Желтуха и связанные с ней симптомы. Желтуха — это пожелтение глаз и кожи. У большинства людей с раком поджелудочной железы (и почти у всех людей с раком ампулы двенадцатиперстной кишки) желтуха является одним из первых симптомов. Желтуха вызывается накоплением билирубина — темно-желто-коричневого вещества, вырабатываемого в печени. В норме печень выделяет жидкость, называемую желчью, которая содержит билирубин. Желчь по общему желчному протоку поступает в кишечник, где помогает расщеплять жиры. В конечном итоге она выводится из организма с калом. Когда общий желчный проток закупоривается, желчь не может достичь кишечника, и количество билирубина в организме увеличивается. Раковые опухоли, начинающиеся в головке поджелудочной железы, расположены рядом с общим желчным протоком. Эти опухоли могут сдавливать проток и вызывать желтуху, пока они еще относительно небольшие, что иногда позволяет обнаружить их на ранней стадии. Однако раковые опухоли, начинающиеся в теле или хвосте поджелудочной железы, как правило, не сдавливают проток до тех пор, пока не распространятся по всей поджелудочной железе. К этому времени рак часто уже распространился за пределы поджелудочной железы.
При распространении рака поджелудочной железы он часто поражает печень. Это также может вызвать желтуху.
Помимо пожелтения глаз и кожи, наблюдаются и другие признаки желтухи:
- Темная моча: иногда первым признаком желтухи является потемнение мочи. По мере повышения уровня билирубина в крови моча приобретает коричневый цвет.
- Светлый или жирный стул: в норме билирубин придает стулу коричневый цвет. Если желчный проток закупорен, стул может быть светлым или серым. Кроме того, если желчь и ферменты поджелудочной железы не могут попасть в кишечник, чтобы помочь расщепить жиры, стул может стать жирным и плавать в унитазе.
- Зуд кожи: когда билирубин накапливается в коже, она может начать зудеть и пожелтеть.
Рак поджелудочной железы не является наиболее распространенной причиной желтухи. Другие причины, такие как камни в желчном пузыре, гепатит и другие заболевания печени и желчных протоков, встречаются гораздо чаще.
Снижение веса и плохой аппетит. Непреднамеренная потеря веса очень часто встречается у людей с раком поджелудочной железы. У таких людей часто отсутствует аппетит или он очень слаб.
Боль в животе или спине. Боль в животе или спине часто встречается при раке поджелудочной железы. Опухоли, начинающиеся в теле или хвосте поджелудочной железы, могут достигать довольно больших размеров и начинать давить на другие близлежащие органы, вызывая боль. Рак также может распространиться на нервы, окружающие поджелудочную железу, что часто вызывает боль в спине. Рак поджелудочной железы не является наиболее распространенной причиной боли в животе или спине. Эти симптомы чаще всего вызваны чем-то другим, помимо рака поджелудочной железы.
Тошнота и рвота. Если раковая опухоль давит на дальний конец желудка, она может частично закупорить его, затрудняя прохождение пищи. Это может вызвать тошноту, рвоту и боль, которые, как правило, усиливаются после еды.
Увеличение желчного пузыря или печени. Если рак блокирует желчный проток, желчь может накапливаться в желчном пузыре, увеличивая его размеры. Иногда врач может прощупать это (как большую шишку под правой стороной грудной клетки) во время физического осмотра. Это также можно увидеть на рентгеновских снимках. Рак поджелудочной железы также иногда может приводить к увеличению печени, особенно если рак распространился на нее. Врач может прощупать край печени ниже правой реберной клетки во время осмотра, или увеличенную печень можно увидеть на рентгеновских снимках.
Кровяные сгустки. Иногда первым признаком рака поджелудочной железы является тромб в крупной вене, часто в ноге. Это называется тромбозом глубоких вен (ТГВ). Симптомы могут включать боль, отек, покраснение и повышение температуры в пораженной ноге. Иногда фрагмент тромба может оторваться и переместиться в легкие, что может затруднить дыхание или вызвать боль в груди. Тромб в легких называется легочной эмболией (ЛЭ). Рак поджелудочной железы не является наиболее распространенной причиной образования тромбов. Большинство тромбов образуются по другим причинам.
Диабет. Рак поджелудочной железы может вызывать диабет (повышение уровня сахара в крови), поскольку опухоль разрушает клетки поджелудочной железы, вырабатывающие инсулин. Симптомы могут включать чувство жажды и голода, а также частое мочеиспускание. Чаще всего рак приводит к небольшим изменениям уровня сахара в крови, которые не вызывают симптомов диабета, но все же могут быть обнаружены с помощью анализов крови.
Диагностика рака поджелудочной железы
Ранняя диагностика рака часто позволяет расширить возможности лечения. Некоторые виды рака на ранних стадиях могут иметь заметные признаки и симптомы, но это происходит не всегда.
Рак поджелудочной железы трудно обнаружить на ранней стадии. Поджелудочная железа расположена глубоко внутри тела, поэтому опухоли на ранних стадиях не видны и не прощупываются врачами во время обычных медицинских осмотров. Обычно симптомы отсутствуют до тех пор, пока рак не достигнет больших размеров или не распространится на другие органы.
Для некоторых видов рака используются скрининговые обследования или обследования, позволяющие выявить рак у людей без симптомов (и у которых ранее не было этого заболевания). Однако в отношении рака поджелудочной железы ни одна крупная профессиональная группа в настоящее время не рекомендует проводить рутинный скрининг у людей со средним риском. Это связано с тем, что ни один скрининговый тест не доказал свою эффективность в снижении риска смерти от этого вида рака.
Генетическое тестирование для людей, которые могут быть подвержены повышенному риску.
У некоторых людей повышенный риск развития рака поджелудочной железы может быть обусловлен наследственной предрасположенностью к этому заболеванию (или наследственной предрасположенностью к некоторым другим видам рака). Иногда этот повышенный риск связан со специфическим генетическим синдромом. Генетическое тестирование выявляет изменения в генах, вызывающие эти наследственные заболевания и повышающие риск развития рака поджелудочной железы. Тесты выявляют именно эти наследственные заболевания, а не сам рак поджелудочной железы. Знание о наличии повышенного риска поможет врачу решить, следует ли пациенту пройти обследования для выявления рака поджелудочной железы на ранней стадии, когда его легче лечить. Однако определить наличие повышенного риска непросто. Американское онкологическое общество настоятельно рекомендует всем, кто задумывается о генетическом тестировании, проконсультироваться с генетическим консультантом, медсестрой или врачом (квалифицированным для интерпретации и объяснения результатов тестов) перед прохождением обследования. Важно понимать, что могут — и чего не могут — показать тесты, и что могут означать любые их результаты, прежде чем принимать решение о прохождении обследования.
Для людей из семей с высоким риском развития рака поджелудочной железы могут помочь новые методы ранней диагностики этого заболевания. Двумя наиболее распространенными методами являются эндоскопическое ультразвуковое исследование (ЭУЗИ) или магнитно-резонансная холангиопанкреатография (МРТ/МРХПГ). Эти тесты не используются для скрининга населения в целом, но могут применяться у лиц с выраженной семейной историей рака поджелудочной железы или с известным генетическим синдромом, повышающим риск заболевания. С помощью этих тестов врачам у некоторых членов семей с высоким риском удалось выявить ранние, поддающиеся лечению формы рака поджелудочной железы.
Обследования при раке поджелудочной железы
Если у человека наблюдаются признаки и симптомы, которые могут быть вызваны раком поджелудочной железы, будут проведены определенные обследования и анализы для выявления причины. Если рак будет обнаружен, будут проведены дополнительные исследования, чтобы определить степень (стадию) заболевания.
Сбор анамнеза и физикальное обследование. Врач расспросит вас о вашей медицинской истории, чтобы узнать больше о ваших симптомах. Он также может спросить о возможных факторах риска, включая курение и наследственную предрасположенность. Врач осмотрит вас, чтобы выявить признаки рака поджелудочной железы или других проблем со здоровьем. Рак поджелудочной железы иногда может вызывать увеличение печени или желчного пузыря, что врач может прощупать во время осмотра. Также будет проверена ваша кожа и белки глаз на наличие желтухи (пожелтения). Если результаты обследования окажутся ненормальными, ваш врач назначит дополнительные анализы для выявления проблемы. Вас также могут направить к гастроэнтерологу (врачу, лечащему заболевания пищеварительной системы) для дальнейших обследований и лечения.
Диагностические исследования с помощью методов визуализации. Визуализационные исследования используют рентгеновские лучи, магнитные поля, звуковые волны или радиоактивные вещества для создания изображений внутренних органов. Визуализационные исследования могут проводиться по многим причинам как до, так и после постановки диагноза рака поджелудочной железы, в том числе:
- Для поиска подозрительных участков, которые могут быть раковыми клетками.
- Чтобы узнать, насколько далеко мог распространиться рак.
- Чтобы определить, эффективно ли лечение.
- Для выявления признаков рецидива рака после лечения.
Компьютерная томография (КТ). Компьютерная томография (КТ) позволяет получить подробные поперечные изображения тела. КТ часто используется для диагностики рака поджелудочной железы, поскольку позволяет достаточно четко увидеть поджелудочную железу. Она также помогает определить, распространился ли рак на органы, расположенные рядом с поджелудочной железой, а также на лимфатические узлы и отдаленные органы. КТ может помочь определить, является ли хирургическое вмешательство подходящим вариантом лечения. Если врач подозревает у вас рак поджелудочной железы, вам могут назначить особый вид компьютерной томографии, известный как многофазная КТ или КТ по панкреатическому протоколу . Во время этого исследования в течение нескольких минут после внутривенного введения контрастного вещества выполняются различные серии КТ-снимков.
Магнитно-резонансная томография (МРТ). МРТ использует радиоволны и мощные магниты вместо рентгеновских лучей для получения подробных изображений частей тела. Большинство врачей предпочитают исследовать поджелудочную железу с помощью КТ. Однако МРТ поджелудочной железы иногда проводится, особенно если цель состоит в поиске небольших метастатических очагов в печени.
Специальные виды МРТ-сканирования могут применяться у людей, у которых может быть рак поджелудочной железы или которые находятся в группе высокого риска:
- МР-холангиопанкреатография (МРХПГ), которая позволяет исследовать поджелудочную железу и желчные протоки, описана ниже в разделе, посвященном холангиопанкреатографии.
- МР-ангиография (МРА), позволяющая исследовать кровеносные сосуды, упоминается ниже в разделе, посвященном ангиографии.
Ультразвуковое исследование. Ультразвуковое исследование (УЗИ) использует звуковые волны для создания изображений таких органов, как поджелудочная железа. Два наиболее часто используемых метода диагностики рака поджелудочной железы:
- Ультразвуковое исследование брюшной полости: если неясно, что может вызывать симптомы со стороны брюшной полости, это может быть первым обследованием, поскольку оно легко выполнимо и не подвергает человека облучению. Но если признаки и симптомы с большей вероятностью вызваны раком поджелудочной железы, компьютерная томография часто оказывается более полезной.
- Эндоскопическое ультразвуковое исследование (ЭУЗИ): этот метод исследования точнее, чем УЗИ брюшной полости, и может быть очень полезен для диагностики и определения стадии рака поджелудочной железы. Исследование проводится с помощью небольшого зонда на конце эндоскопа, представляющего собой тонкую гибкую трубку, которую врачи используют для осмотра пищеварительного тракта и взятия образцов ткани опухоли для биопсии.
Холангиопанкреатография. Это диагностическое исследование, которое позволяет оценить состояние панкреатических и желчных протоков на предмет их закупорки, сужения или расширения. Эти исследования могут помочь выявить наличие опухоли поджелудочной железы, блокирующей проток. Они также могут использоваться для планирования хирургического вмешательства. Исследование может проводиться различными способами, каждый из которых имеет свои преимущества и недостатки.
Эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ): для проведения этого исследования эндоскоп (тонкая гибкая трубка с крошечной видеокамерой на конце) вводится через горло, пищевод и желудок, в первую часть тонкой кишки. Врач может через эндоскоп обнаружить ампулу Ватера (место впадения общего желчного протока в тонкую кишку). Рентгеновские снимки, сделанные в это время, могут показать сужение или закупорку этих протоков, что может быть вызвано раком поджелудочной железы. Врач, проводящий это исследование, может ввести небольшую щеточку через проток, чтобы взять клетки для биопсии, или установить стент (тонкую трубку) в желчный или панкреатический проток, чтобы поддерживать его открытым, если на него давит расположенная рядом опухоль.
Магнитно-резонансная холангиопанкреатография (МРХПГ): это неинвазивный метод исследования поджелудочной железы и желчных протоков с использованием того же типа аппарата, что и для стандартной МРТ. В отличие от ЭРХПГ, он не требует введения контрастного вещества. Поскольку это неинвазивный метод, врачи часто используют МРХПГ, если цель состоит только в осмотре поджелудочной железы и желчных протоков. Однако этот метод нельзя использовать для получения образцов биопсии опухолей или для установки стентов в протоки.
Чрескожная транспеченочная холангиография (ЧТХГ): В ходе этой процедуры врач вводит тонкую полую иглу через кожу живота в желчный проток в печени. Затем через иглу вводится контрастное вещество, и во время ее прохождения по желчному и панкреатическому протокам делаются рентгеновские снимки. Как и при ЭРХПГ, этот метод также может использоваться для взятия образцов жидкости или тканей, а также для установки стента в проток, чтобы поддерживать его открытым. Поскольку ЧТХГ является более инвазивной процедурой (и может вызывать больше боли), ее обычно не используют, если ЭРХПГ уже не была проведена или по какой-либо причине ее проведение невозможно.
Позитронно-эмиссионная томография (ПЭТ). Для проведения ПЭТ-сканирования пациенту вводят слегка радиоактивную форму сахара, которая накапливается в основном в раковых клетках. Затем с помощью специальной камеры создается изображение областей радиоактивности в организме. Этот тест используется для выявления возможного распространения рака (метастазов).
ПЭТ/КТ-сканирование: Специальные аппараты позволяют одновременно проводить ПЭТ- и КТ-сканирование. Это дает врачу возможность сравнить области с повышенной радиоактивностью на ПЭТ-скане с более детальным изображением этой области на КТ-скане. Этот тест может помочь определить стадию (распространенность) рака. Он может быть особенно полезен для выявления рака, распространившегося за пределы поджелудочной железы и не поддающегося хирургическому лечению.
Анализы крови. Несколько видов анализов крови могут помочь в принятии решений относительно лечения рака поджелудочной железы.
Анализы функции печени: желтуха (пожелтение кожи и глаз) часто является одним из первых признаков рака поджелудочной железы. Врачи часто назначают анализы крови для оценки функции печени у людей с желтухой, чтобы определить ее причину. Некоторые анализы крови могут определять уровни различных видов билирубина (химического вещества, вырабатываемого печенью) и помогают установить, вызвана ли желтуха у пациента заболеванием самой печени или закупоркой желчного протока (желчным камнем, опухолью или другим заболеванием).
Опухолевые маркеры: опухолевые маркеры — это вещества, которые иногда обнаруживаются в крови у людей с раком. К опухолевым маркерам, которые могут быть полезны при раке поджелудочной железы, относятся:
- CA 19–9
- Карциноэмбриональный антиген (CEA) , который используется не так часто, как CA 19–9.
Ни один из этих тестов на опухолевые маркеры не является достаточно точным, чтобы с уверенностью определить наличие рака поджелудочной железы. Уровни этих маркеров не высоки у всех людей с раком поджелудочной железы, и у некоторых людей, не страдающих раком поджелудочной железы, высокие уровни этих маркеров могут быть обусловлены другими причинами. Тем не менее, эти тесты, наряду с другими исследованиями, иногда могут быть полезны для выявления рака.
У людей, у которых уже диагностирован рак поджелудочной железы и которые имеют высокие уровни CA19‑9 или CEA, эти показатели можно измерять с течением времени, чтобы оценить эффективность лечения. Если вся опухоль удалена, эти анализы также можно проводить для выявления признаков рецидива рака.
Другие анализы крови: Другие анализы, такие как общий анализ крови или биохимический анализ крови, могут помочь оценить общее состояние здоровья человека (например, функцию костного мозга и почек). Эти анализы могут помочь определить, сможет ли он выдержать стресс, связанный с серьезной операцией.
Биопсия. История болезни пациента, результаты физического осмотра и визуализационных исследований могут убедительно указывать на рак поджелудочной железы, но единственный способ убедиться в этом — взять небольшой образец опухоли и исследовать его под микроскопом. Эта процедура называется биопсией. Биопсию можно проводить различными способами.
Чрескожная (через кожу) биопсия: для этого исследования врач вводит тонкую полую иглу через кожу, чтобы удалить небольшой фрагмент опухоли. Эта процедура называется тонкоигольной аспирационной биопсией (ТИАБ). Врач направляет иглу, используя изображения, полученные с помощью ультразвукового исследования или компьютерной томографии.
Эндоскопическая биопсия: врачи также могут взять биопсию опухоли во время эндоскопии. Врач вводит эндоскоп (тонкую гибкую трубку с небольшой видеокамерой на конце) через горло в тонкий кишечник рядом с поджелудочной железой. На этом этапе врач может либо использовать эндоскопическое ультразвуковое исследование (ЭУЗИ) для введения иглы в опухоль, либо эндоскопическую ретроградную холангиопанкреатографию (ЭРХПГ) для введения щеточки с целью удаления клеток из желчных или панкреатических протоков.
Хирургическая биопсия: в настоящее время хирургические биопсии проводятся реже, чем раньше. Они могут быть полезны, если хирург опасается, что рак распространился за пределы поджелудочной железы, и хочет осмотреть (и, возможно, взять биопсию) другие органы брюшной полости. Наиболее распространенный способ проведения хирургической биопсии — лапароскопия ( иногда называемая малоинвазивной хирургией ). Хирург может осмотреть поджелудочную железу и другие органы на наличие опухолей и взять образцы биопсии из пораженных участков.
Некоторым людям биопсия может и не потребоваться. У пациентов с операбельным заболеванием, подтвержденным с помощью методов визуализации, хирург может сразу приступить к операции, во время которой клетки опухоли можно исследовать в лаборатории для подтверждения диагноза. Во время операции, если врач обнаружит, что рак распространился слишком далеко, чтобы его можно было полностью удалить, может быть удален только образец опухоли для подтверждения диагноза, а остальная часть запланированной операции будет приостановлена. Если перед операцией планируется лечение (например, химиотерапия или лучевая терапия), для подтверждения диагноза сначала необходима биопсия.
Лабораторные исследования образцов биопсии. Образцы, полученные во время биопсии (или во время операции), отправляются в лабораторию, где их исследуют под микроскопом, чтобы определить, содержат ли они раковые клетки.
Если будет обнаружен рак, могут быть проведены и другие исследования. Например, могут быть проведены анализы на наличие мутаций (изменений) в определенных генах раковых клеток, таких как ALK, NRG1, NTRK, ROS1, FGFR2, RET, BRAF, BRCA1/2, KRAS, PALB2 или HER2 . Это может повлиять на эффективность определенных препаратов таргетной терапии в рамках лечения.
Генетическое консультирование и тестирование. Если у вас диагностирован рак поджелудочной железы или если в вашей семье были случаи этого заболевания, ваш врач может порекомендовать обратиться к генетическому консультанту, чтобы определить, может ли вам помочь генетическое тестирование. У некоторых людей с раком поджелудочной железы обнаруживаются генные мутации (например, мутации гена BRCA ) во всех клетках организма, что повышает риск развития рака поджелудочной железы (и, возможно, других видов рака). Тестирование на наличие этих генных мутаций иногда может повлиять на выбор эффективного лечения. Оно также может повлиять на решение о необходимости генетического консультирования и тестирования других членов семьи.
Стадии рака поджелудочной железы
После того, как у пациента диагностируют рак поджелудочной железы, врачи пытаются определить, распространился ли он, и если да, то насколько. Этот процесс называется стадированием . Стадия рака описывает, насколько раковые клетки распространены в организме. Самая ранняя стадия рака поджелудочной железы — это стадия 0 (карцинома in situ ), а затем идут стадии от I (1) до IV (4). Как правило, чем ниже число, тем меньше распространился рак. Более высокое число, например, стадия IV, означает более запущенную стадию рака.
При обсуждении статистики выживаемости при раке поджелудочной железы врачи используют стадию заболевания. Однако при обсуждении наилучших методов лечения рака поджелудочной железы решающее значение имеет возможность хирургического удаления опухоли, то есть ее резектабельность. При постановке диагноза рак поджелудочной железы классифицируется как резектабельный, погранично резектабельный или нерезектабельный (подробнее см. ниже).
Как определяется стадия?
Наиболее часто используемая система стадирования рака поджелудочной железы — это система TNM Американского объединенного комитета по раку ( AJCC ), которая основана на трех ключевых параметрах:
- Размеры опухоли (Т): Каковы размеры опухоли и распространилась ли она за пределы поджелудочной железы в близлежащие кровеносные сосуды?
- Распространение на близлежащие лимфатические узлы (N) : Распространился ли рак на близлежащие лимфатические узлы? Если да, то сколько лимфатических узлов поражены раком?
- Распространение ( метастазирование ) в отдаленные органы (М) : Распространился ли рак на отдаленные лимфатические узлы или отдаленные органы, такие как печень, брюшина (оболочка брюшной полости), легкие или кости?
Описанная ниже система — это самая последняя версия системы AJCC, действующая с декабря 2023 года. Она используется для стадирования большинства видов рака поджелудочной железы, за исключением нейроэндокринных опухолей поджелудочной железы (НЭО), для которых существует собственная система стадирования.
В таблице используется система стадирования, основанная на патологической стадии . Она определяется путем исследования ткани, удаленной во время операции. Это также известно как хирургическая стадия. Иногда, если физический осмотр, визуализационные исследования или другие анализы показывают, что опухоль слишком большая или распространилась на близлежащие органы и не может быть удалена хирургическим путем сразу или вообще, сначала может быть назначена лучевая или химиотерапия. В этом случае рак будет иметь клиническую стадию. Она основана на результатах физического осмотра, биопсии и визуализационных исследований. Клиническая стадия может использоваться для планирования лечения.
Цифры или буквы после T, N и M предоставляют более подробную информацию о каждом из этих факторов. Чем выше число, тем более запущена стадия рака. После определения категорий T, N и M для каждого человека, эта информация объединяется в процессе, называемом группировкой стадий, для присвоения общей стадии заболевания.
Стадии рака поджелудочной железы
| Сцена AJCC | Группировка этапов | Описание этапа* |
| 0 | ТicN0M0 | Рак ограничен верхними слоями клеток панкреатических протоков и не проникает в более глубокие ткани. Он не распространяется за пределы поджелудочной железы. Такие опухоли иногда называют карциномой in situ (Tis). К этой категории относятся предраковые состояния, такие как высокодифференцированная внутриэпителиальная неоплазия поджелудочной железы (PanIn‑3), внутрипротоковая папиллярная муцинозная неоплазия с высокодифференцированной дисплазией, внутрипротоковая тубулопапиллярная неоплазия с высокодифференцированной дисплазией и муцинозная кистозная неоплазия с высокодифференцированной дисплазией.Заболевание не распространилось на близлежащие лимфатические узлы (N0) или на отдаленные участки (M0). |
| IA | Т1N0М0 | Рак локализуется в поджелудочной железе и имеет размеры не более 2 см в поперечнике (Т1).Заболевание не распространилось на близлежащие лимфатические узлы (N0) или на отдаленные участки (M0). |
| IB | Т2N0М0 | Опухоль локализуется в поджелудочной железе и имеет размеры более 2 см, но не более 4 см в поперечнике (Т2).Заболевание не распространилось на близлежащие лимфатические узлы (N0) или на отдаленные участки (M0). |
| IIA | Т3N0М0 | Рак локализуется в поджелудочной железе и имеет размеры более 4 см в поперечнике (Т3).Заболевание не распространилось на близлежащие лимфатические узлы (N0) или на отдаленные участки (M0). |
| IIB | Т1Н1Мo | Рак локализован в поджелудочной железе и имеет размер не более 2 см в поперечнике (Т1) , а также распространился не более чем на 3 близлежащих лимфатических узла (Н1).Оно не распространилось на отдаленные районы (M0). |
| Т2Н1М0 | Рак локализован в поджелудочной железе, его размеры превышают 2 см, но не более 4 см в поперечнике (Т2) , и он распространился не более чем на 3 близлежащих лимфатических узла (Н1).Оно не распространилось на отдаленные районы (M0). | |
| Т3Н1М0 | Рак локализован в поджелудочной железе, его размер превышает 4 см (Т3) , и он распространился не более чем на 3 близлежащих лимфатических узла (Н1).Оно не распространилось на отдаленные районы (M0). | |
| III | Т1Н2М0 | Рак локализован в поджелудочной железе и имеет размер не более 2 см в поперечнике (Т1) , а также распространился на 4 или более близлежащих лимфатических узла (Н2).Оно не распространилось на отдаленные районы (M0). |
| ИЛИ | ||
| Т2Н2М0 | Рак локализован в поджелудочной железе, его размер превышает 2 см, но не более 4 см в поперечнике (Т2) , и он распространился на 4 или более близлежащих лимфатических узла (Н2).Оно не распространилось на отдаленные районы (M0). | |
| ИЛИ | ||
| Т3Н2М0 | Рак локализован в поджелудочной железе, имеет размер более 4 см в поперечнике (Т3) И распространился на 4 или более близлежащих лимфатических узла (Н2).Оно не распространилось на отдаленные районы (M0). | |
| ИЛИ | ||
| Т4Любое NМ0 | Рак распространяется за пределы поджелудочной железы и поражает расположенные рядом крупные кровеносные сосуды (Т4). Рак может распространиться, а может и не распространиться на близлежащие лимфатические узлы (Любой узел).Оно не распространилось на отдаленные районы (M0). | |
| IV | Любой ТЛюбое NМ1 | Рак распространился на отдаленные органы, такие как печень, брюшина (оболочка брюшной полости), легкие или кости (M1). Он может быть любого размера (Any T) и может распространиться на близлежащие лимфатические узлы (Any N), а может и не распространиться. |
* Следующие дополнительные категории не указаны в таблице выше:
- TX: Оценка основной опухоли невозможна из-за недостатка информации.
- T0: Признаков первичной опухоли не обнаружено.
- NX: Оценка региональных лимфатических узлов невозможна из-за недостатка информации.
Операбельный и неоперабельный рак поджелудочной железы
Система стадирования AJCC дает подробное представление о том, насколько распространился рак. Но для целей лечения врачи используют более простую систему стадирования, которая делит раковые заболевания на группы в зависимости от того, можно ли их удалить (резецировать) хирургическим путем:
- Резектабельный
- Погранично резектабельный
- Неоперабельный (либо местнораспространенный, либо метастатический).
Операбельный. Если рак локализован только в поджелудочной железе (или распространился за ее пределы) и хирург считает, что всю опухоль можно удалить, то она называется операбельной.
Важно отметить, что некоторые виды рака могут казаться операбельными на основании результатов визуальных исследований, но после начала операции может стать ясно, что удалить можно не все опухоли. В этом случае для подтверждения диагноза может быть удалена только часть опухоли (если биопсия еще не проводилась), а остальная часть запланированной операции будет приостановлена, чтобы избежать риска серьезных побочных эффектов.
Погранично операбельный. Этот термин используется для описания опухоли поджелудочной железы, которая соприкасается и, возможно, окружает небольшую часть близлежащих кровеносных сосудов. Однако после начальной химиотерапии или комбинации химиотерапии и лучевой терапии хирург все еще может полностью удалить опухоль. Определение погранично резектабельной опухоли варьируется в зависимости от того, какие именно сосуды и в какой степени опухоль может их окружать.
Неоперабельный. Эти виды рака невозможно полностью удалить хирургическим путем.
Местно-распространенная форма: если рак не распространился на отдаленные органы, но его все еще невозможно полностью удалить хирургическим путем, это называется местно-распространенной формой . Часто причиной невозможности удаления рака является его прорастание в близлежащие крупные кровеносные сосуды или их окружение. Хирургическое удаление этих опухолей вряд ли принесет пользу и будет иметь серьезные побочные эффекты. Некоторые процедуры все же возможны, но они будут менее масштабными и направлены на предотвращение или облегчение таких симптомов, как закупорка желчного протока, вместо попытки удаления опухоли поджелудочной железы.
Метастатический рак: если рак распространился на отдаленные органы, он называется метастатическим (IV стадия ). Такие опухоли невозможно удалить полностью. Некоторые процедуры все же могут быть проведены, но их цель – предотвращение или облегчение симптомов, а не попытка вылечить рак.
Другие прогностические факторы
Хотя формально это не является частью системы TNM, другие факторы также важны при определении прогноза (перспективы) заболевания у человека.
Степень злокачественности опухоли
Эта оценка описывает, насколько раковая опухоль похожа на нормальную ткань под микроскопом.
- 1‑я степень (G1) означает, что рак очень похож на нормальную ткань поджелудочной железы.
- 3‑я степень (G3) означает, что рак выглядит очень ненормально.
- 2‑й класс (G2) находится где-то посередине.
Низкодифференцированные опухоли (G1) обычно растут и распространяются медленнее, чем высокодифференцированные (G3) опухоли. В большинстве случаев рак поджелудочной железы 3‑й степени имеет худший прогноз по сравнению с раком 1‑й или 2‑й степени.
Для пациентов, перенесших операцию, еще одним важным фактором является объем резекции — удалена ли вся опухоль или нет:
Объем резекции
- R0: Считается, что все раковые клетки были удалены. (Нет видимых или микроскопических признаков, указывающих на то, что раковые клетки остались.)
- R1: Вся видимая опухоль была удалена, но лабораторные анализы удаленной ткани показали, что, вероятно, остались небольшие участки раковых клеток.
- R2: Часть видимых опухолей удалить не удалось.
Опухолевые маркеры (CA 19–9)
Опухолевые маркеры — это вещества, которые иногда обнаруживаются в крови у людей с раком. CA 19–9 — это опухолевый маркер, полезный при раке поджелудочной железы. Снижение уровня CA 19–9 после операции (по сравнению с уровнем до операции) обычно предсказывает лучший прогноз.
Существуют и другие причины повышения уровня CA19‑9, включая билиарную инфекцию или обструкцию. Эти причины могут быть связаны с другими факторами и не иметь отношения к раку. У некоторых людей с раком поджелудочной железы уровень CA19‑9 может быть недостаточным, и его уровень всегда будет низким.
Лечение рака поджелудочной железы
В зависимости от типа и стадии рака, а также других факторов, варианты лечения пациентов с раком поджелудочной железы могут включать:
- Хирургическое лечение рака поджелудочной железы
- Абляционные или эмболизационные методы лечения рака поджелудочной железы
- Лучевая терапия при раке поджелудочной железы
- Химиотерапия при раке поджелудочной железы
- Таргетная терапия рака поджелудочной железы
- Иммунотерапия рака поджелудочной железы
- Терапия с использованием терапевтических полей для лечения опухолей (TTF) при раке поджелудочной железы
- Контроль боли при раке поджелудочной железы.
Иногда оптимальным вариантом лечения рака поджелудочной железы может быть сочетание нескольких методов.
Важно обсудить с врачами все варианты лечения, включая их цели и возможные побочные эффекты, чтобы принять решение, которое наилучшим образом соответствует вашим потребностям. Следует учитывать следующие важные моменты:
- Возраст и ожидаемая продолжительность жизни
- Есть ли какие-либо другие серьезные проблемы со здоровьем?
- Стадия (степень распространения) рака
- Вопрос о том, может ли хирургическое вмешательство удалить (резектировать) опухоль.
- Вероятность того, что лечение излечит рак (или поможет каким-либо другим способом).
В большинстве случаев лечение рака поджелудочной железы основывается на возможности его резекции – распространяется ли опухоль на другие части тела и может ли она быть полностью удалена хирургом. Другие факторы, такие как общее состояние здоровья, также могут влиять на выбор метода лечения. Поговорите со своим врачом, если у вас есть какие-либо вопросы по поводу рекомендованного им плана лечения.
Лечение операбельного рака
Хирурги обычно считают рак поджелудочной железы операбельным, если он, по-видимому, находится только в поджелудочной железе или не распространяется далеко за ее пределы и не пророс в близлежащие крупные кровеносные сосуды. Кроме того, состояние здоровья пациента должно быть достаточно хорошим, чтобы перенести операцию по удалению рака, которая является серьезной хирургической процедурой.
Если результаты визуализационных исследований показывают разумную вероятность полного удаления рака, хирургическое вмешательство является предпочтительным методом лечения, если это возможно, поскольку оно дает единственный реальный шанс на излечение. В зависимости от локализации опухоли обычно выполняется либо операция Уиппла (панкреатодуоденэктомия), либо дистальная панкреатэктомия.
Иногда, даже если считается, что рак поддается удалению, во время операции становится ясно, что удалить его полностью невозможно. В этом случае продолжение операции может принести больше вреда, чем пользы. Операцию могут прекратить, или хирург может продолжить меньшую по объему операцию с целью облегчения или предотвращения таких проблем, как закупорка желчных протоков.
Неоадъювантная терапия (лечение перед операцией). Пациентам с операбельными опухолями поджелудочной железы, имеющими факторы высокого риска, может быть полезна химиотерапия перед операцией (так называемая неоадъювантная терапия ). К факторам высокого риска относятся большой размер опухоли, наличие крупных лимфатических узлов поблизости, очень высокий уровень опухолевого маркера CA 19–9, а также значительная потеря веса или боль. Целью неоадъювантной химиотерапии является уменьшение размера опухоли, а также уничтожение любых раковых клеток, которые могли распространиться за пределы поджелудочной железы, но еще не видны на снимках (так называемое микрометастатическое заболевание). Это может облегчить удаление всех раковых клеток во время операции и теоретически снизить риск рецидива рака после операции. Дополнительная химиотерапия может быть рекомендована и после операции.
Адъювантное лечение (лечение после операции). Даже после удаления опухоли поджелудочной железы с отрицательными краями сохраняется высокий риск рецидива рака поджелудочной железы. Проведение химиотерапии (химиотерапия) после операции , как в монорежиме, так и в сочетании с лучевой терапией (химиолучевая терапия ) может помочь некоторым пациентам продлить жизнь. Чаще всего используются химиопрепараты FOLFIRINOX (комбинация 5‑фторурацила, лейковорина, оксалиплатина и иринотекана) или комбинация гемцитабина (Gemzar) и капецитабина.
Лечение рака, погранично операбельного
Существует несколько определений погранично резектабельного рака поджелудочной железы. В целом, это описывает рак поджелудочной железы, который не распространился за пределы поджелудочной железы и не разросся значительно вокруг близлежащих кровеносных сосудов. Такие опухоли могут быть удалены хирургическим путем, но вероятность полного удаления рака ниже, поэтому они считаются погранично резектабельными.
Эти виды рака часто сначала лечат неоадъювантной химиотерапией (иногда в сочетании с лучевой терапией ), чтобы уменьшить размер опухоли и облегчить ее удаление. Затем проводят визуализационные исследования (а иногда и лапароскопию), чтобы убедиться, что опухоль не разрослась настолько, чтобы ее нельзя было удалить. Если это не так, проводят операцию по ее удалению. После этого может последовать еще один курс химиотерапии.
Лечение местнораспространенного (неоперабельного) рака
В местно-распространенных случаях рак распространился настолько, что его невозможно полностью удалить хирургическим путем, но он не затронул печень или отдаленные органы и ткани. Хирургическое вмешательство, направленное на удаление таких опухолей, не способствует увеличению продолжительности жизни пациентов.
Химиотерапия , иногда с последующей химиолучевой терапией, является стандартным методом лечения местнораспространенных раковых заболеваний. Это может помочь некоторым людям прожить дольше, даже если опухоль не уменьшается в размерах. Совместное применение химиотерапии и лучевой терапии может быть более эффективным для уменьшения размеров опухоли, но такая комбинация имеет больше побочных эффектов и может быть более тяжелая для пациентов, чем любой из методов лечения по отдельности. Другим вариантом может быть химиотерапия в сочетании с облучением опухолевыми полями (TTFields) . Иногда, при наличии определенной генетической мутации в опухоли, может быть показана таргетная терапия . Иммунотерапия, проводимая отдельно, также может быть вариантом лечения.
Хирургическое вмешательство может быть проведено после химиотерапии или химиолучевой терапии, если результаты визуализационных исследований показывают, что опухоль уменьшилась в размерах и может быть полностью удалена хирургическим путем. Однако это случается нечасто.
Лечение метастатического (распространенного) рака
Рак поджелудочной железы часто сначала распространяется в брюшную полость и в печень. Он также может распространяться на легкие, кости, мозг и другие органы. Эти раковые опухоли распространились слишком сильно, чтобы их можно было удалить хирургическим путем. Даже когда результаты визуализационных исследований показывают, что распространение произошло только на одну другую часть тела, часто предполагается, что небольшие группы раковых клеток (слишком мелкие, чтобы их можно было увидеть на снимках, известные как микрометастатическое заболевание ) уже достигли других органов. Химиотерапия, как правило, является основным методом лечения этих видов рака. Иногда она может уменьшить размер или замедлить рост опухолей и помочь людям прожить дольше, но не ожидается, что она вылечит рак.
Гемцитабин — один из наиболее часто используемых препаратов. Его можно применять в качестве монотерапии (особенно у людей с ослабленным здоровьем) или в комбинации с другими препаратами, такими как паклитаксел, связанный с альбумином (Абраксан), капецитабин (Кселода), цисплатин или таргетный препарат эрлотиниб (Тарцева). Ещё один вариант, особенно для людей с хорошим состоянием здоровья, — это комбинированная химиотерапия под названием FOLFIRINOX. Она состоит из 4 препаратов: 5‑фторурацила, лейковорина, иринотекана (Камптосар) и оксалиплатина (Элоксатин). Это лечение может помочь людям прожить дольше, чем монотерапия гемцитабином, но оно также может иметь больше побочных эффектов.
В некоторых случаях иммунотерапия или таргетная терапия могут быть вариантами лечения для людей, у которых раковые клетки имеют определенные генетические изменения.
Для предотвращения или облегчения симптомов этих видов рака могут также применяться другие методы лечения. Например, для облегчения боли при раке может использоваться лучевая терапия или какой-либо вид блокады нервов , а во время эндоскопии может быть установлен стент , чтобы поддерживать проходимость желчного протока.
Лечение прогрессирующего или рецидивирующего рака поджелудочной железы
Если рак продолжает расти во время лечения (прогрессирует) или возвращается (рецидивирует), ваши варианты лечения будут зависеть от:
- Где и насколько распространился рак.
- Какие виды лечения вы уже проходили?
- Ваше здоровье и желание пройти дальнейшее лечение
Важно, чтобы вы понимали цель любого дальнейшего лечения, а также преимущества и риски лечения.
При рецидиве рака поджелудочной железы чаще всего сначала поражается печень, но может также распространиться на легкие, кости или другие органы. Обычно это лечится химиотерапией, если состояние здоровья позволяет. Если вы уже проходили химиотерапию, и она какое-то время сдерживала развитие рака, то повторный курс может оказаться полезным. Если во время химиотерапии рак прогрессирует, при достаточно хорошем состоянии здоровья может быть опробован другой вид химиотерапии.
В противном случае могут быть опробованы другие препараты, такие как таргетная терапия или иммунотерапия . Другие методы лечения, такие как лучевая терапия или установка стента , могут быть использованы для предотвращения или облегчения симптомов рака.
Лечение рака ампулы фатерова сосочка
Ампула Ватера — это область, где панкреатический проток и общий желчный проток впадают в двенадцатиперстную кишку (первую часть тонкой кишки). Рак в этом месте (известный как рак ампулы ) может начаться в панкреатическом протоке, двенадцатиперстной кишке или общем желчном протоке. У многих пациентов рак ампулы невозможно отличить от рака поджелудочной железы до проведения операции.
Эти виды рака часто вызывают ранние симптомы, такие как желтуха, поэтому их часто обнаруживают, когда они еще поддаются хирургическому лечению. Рак ампулы двенадцатиперстной кишки лечится очень похоже на рак поджелудочной железы. Если рак ампулы двенадцатиперстной кишки не распространился и считается операбельным, обычно проводится операция Уиппла. После операции пациентам обычно назначают адъювантную химиотерапию, за которой следует химиолучевая терапия. Если на момент постановки диагноза рак ампулы двенадцатиперстной кишки оказывается неоперабельным, лечение очень похоже на лечение неоперабельного рака поджелудочной железы. В частности, обычно назначают комбинацию химиопрепаратов гемцитабина и цисплатина.
Хирургическое лечение рака поджелудочной железы
Для лечения рака поджелудочной железы могут применяться два основных типа хирургических вмешательств:
- Потенциально излечивающая хирургия применяется в тех случаях, когда результаты обследований и анализов указывают на возможность полного удаления (резекции) раковых клеток.
- Паллиативная операция может быть проведена, если анализы показывают, что рак слишком распространен, чтобы его можно было полностью удалить. Эта операция проводится для облегчения симптомов или предотвращения определенных осложнений, таких как закупорка желчного протока или кишечника, но ее цель не состоит в излечении рака.
Поэтапная лапароскопия. Для определения оптимального типа хирургического вмешательства важно знать стадию (распространенность) рака. Однако точно определить стадию рака поджелудочной железы только с помощью методов визуализации бывает сложно . Иногда сначала проводят лапароскопию, чтобы определить степень распространения рака и возможность его резекции. Для этой процедуры хирург делает несколько небольших разрезов на животе и вводит длинные тонкие инструменты. Один из них имеет на конце небольшую видеокамеру, чтобы хирург мог видеть внутреннюю часть брюшной полости и осматривать поджелудочную железу и другие органы. Биопсия опухолей и других патологических участков может показать, насколько распространился рак.
Потенциально излечивающая хирургия. Исследования показали, что удаление лишь части опухоли поджелудочной железы не продлевает жизнь пациентам, поэтому потенциально излечивающая операция рассматривается только в том случае, если хирург считает, что всю опухоль можно удалить. Это очень сложная операция, и она может быть очень тяжелой для пациентов. Она может вызвать осложнения, и полное восстановление после нее может занять недели или месяцы.
Менее чем в 1 из 5 случаев рака поджелудочной железы на момент обнаружения опухоль оказывается локализованной только в этой области. Даже в этом случае не все такие опухоли оказываются действительно резектабельными (подлежащими полному удалению). Иногда после начала операции становится ясно, что рак разросся настолько, что его невозможно полностью удалить. В этом случае операцию могут остановить или хирург может продолжить меньшую по размеру операцию с целью облегчения или предотвращения симптомов. Это связано с тем, что запланированная операция вряд ли вылечит рак и может привести к серьезным побочным эффектам. Она также увеличит время восстановления, что может отсрочить другие виды лечения.
Хирургическое вмешательство — единственный реальный шанс вылечить рак поджелудочной железы, но оно не всегда приводит к излечению. Даже если все видимые раковые клетки удалены, часто некоторые из них уже распространились на другие части тела. Со временем эти клетки могут разрастаться в новые опухоли, которые трудно лечить.
Операция Уиппла (панкреатодуоденэктомия). Это наиболее распространенная операция по удалению опухоли в головке поджелудочной железы.
В ходе этой операции хирург удаляет головку поджелудочной железы, а иногда и ее тело. Также удаляются близлежащие структуры, такие как часть тонкой кишки, часть желчного протока, желчный пузырь, лимфатические узлы рядом с поджелудочной железой, а иногда и часть желудка. Оставшийся желчный проток и поджелудочная железа затем соединяются с тонкой кишкой, чтобы желчь и пищеварительные ферменты могли поступать в нее. Конечные части тонкой кишки (или желудка и тонкой кишки) затем соединяются обратно, чтобы пища могла проходить через пищеварительный тракт (кишечник).
Хирург может выполнить операцию Уиппла различными способами. Выбор метода во многом зависит от индивидуальных особенностей пациента. На это решение влияют такие факторы, как наличие у пациента в прошлом операций на поджелудочной железе и положение опухоли относительно окружающих сосудов.
- Открытая операция: это наиболее распространенный подход. Хирург делает разрез (надрез) посередине брюшной полости, чтобы добраться до поджелудочной железы.
- Лапароскопическая хирургия: это вид малоинвазивной хирургии. Хирург делает небольшие разрезы на животе для введения хирургических инструментов и камеры. Камера позволяет хирургу осматривать поджелудочную железу и окружающие ткани, пока он использует введенные хирургические инструменты для выполнения операции Уиппла.
- Роботизированная хирургия: это еще один вид малоинвазивной хирургии. Хирург делает небольшие разрезы на животе для введения хирургических инструментов и камеры. Затем хирургические инструменты соединяются с «роботом» — устройством, управляемым хирургом с помощью ручных элементов управления. Теоретически использование робота позволяет делать более точные и мелкие разрезы во время операции Уиппла.
Операция Уиппла — очень сложная процедура, требующая от хирурга высокого уровня квалификации и опыта. Она сопряжена с относительно высоким риском осложнений, которые могут быть опасными для жизни. При проведении операции в небольших больницах или врачами с меньшим опытом до 15% пациентов могут умереть из-за хирургических осложнений. В отличие от этого, при проведении операции в онкологических центрах опытными хирургами, менее 5% пациентов умирают непосредственно в результате операции.
Для достижения наилучшего результата важно, чтобы операцию проводил хирург, имеющий большой опыт проведения подобных операций, и чтобы операция выполнялась в больнице, где их проводится много. В целом, результаты таких операций лучше, если они проводятся в больнице, где ежегодно выполняется не менее 15–20 операций Уиппла.
Тем не менее, даже при самых благоприятных обстоятельствах у многих пациентов после операции возникают осложнения. К ним могут относиться:
- Утечка из различных соединений между органами, которые хирургу приходится соединять.
- Инфекции
- Кровотечение
- Проблемы с опорожнением желудка после еды.
- Проблемы с перевариванием некоторых продуктов (для решения этой проблемы может потребоваться прием таблеток).
- Снижение веса
- Изменения в работе кишечника
- Диабет.
Дистальная панкреатэктомия. В ходе этой операции хирург удаляет только хвостовую часть поджелудочной железы или хвостовую часть и часть тела поджелудочной железы. Селезенка обычно также удаляется, это называется спленэктомией. Селезенка помогает организму бороться с инфекциями, поэтому, если ее удалить, у вас повысится риск заражения определенными бактериями. Чтобы предотвратить это, врачи рекомендуют пациентам сделать определенные прививки перед операцией.
Дистальная панкреатэктомия используется для лечения рака, обнаруженного в хвосте и теле поджелудочной железы. К сожалению, многие из этих опухолей к моменту обнаружения уже распространились, и хирургическое вмешательство не всегда возможно.
Полная панкреатэктомия. Эта операция предполагает удаление всей поджелудочной железы, желчного пузыря и общего желчного протока, части желудка и тонкой кишки, а также селезенки. Такая операция может быть вариантом, если рак распространился по всей поджелудочной железе, но ее все еще можно удалить. Однако этот тип операции используется реже, чем другие, поскольку, по-видимому, нет существенного преимущества в удалении всей поджелудочной железы, и он может иметь серьезные побочные эффекты.
Жить без поджелудочной железы возможно. Но когда поджелудочная железа удаляется полностью, у людей пропадают клетки, вырабатывающие инсулин и другие гормоны, которые помогают поддерживать безопасный уровень сахара в крови. У таких людей развивается диабет, который трудно контролировать, поскольку они полностью зависят от инъекций инсулина. Людям, перенесшим эту операцию, также необходимо принимать таблетки с ферментами поджелудочной железы, чтобы помочь им переваривать определенные продукты.
Паллиативная хирургия. Если рак распространился слишком далеко, чтобы его можно было полностью удалить, любая рассматриваемая операция будет носить паллиативный характер (предназначена для облегчения симптомов, но не для излечения рака). Поскольку рак поджелудочной железы может быстро распространяться, большинство врачей не рекомендуют серьезные операции в паллиативных целях, особенно людям с ослабленным здоровьем.
Иногда хирургическое вмешательство начинают с надеждой на излечение пациента, но после начала операции хирург обнаруживает, что это невозможно. В этом случае хирург может провести менее обширную паллиативную операцию, известную как шунтирование, чтобы облегчить симптомы.
Опухоли, растущие в головке поджелудочной железы, могут блокировать общий желчный проток, проходящий через поджелудочную железу. Это может вызывать боль и проблемы с пищеварением, поскольку желчь не может попасть в кишечник. Кроме того, химические вещества, содержащиеся в желчи, будут накапливаться в организме, что может вызвать желтуху, тошноту, рвоту и другие проблемы. В этой ситуации существует два основных способа устранения закупорки желчного протока:
Установка билиарного стента — наиболее распространенный подход к устранению закупорки желчного протока не предполагает хирургического вмешательства. Вместо этого в проток устанавливается стент (небольшая трубка из металла или пластика), чтобы поддерживать его открытым. Обычно это делается с помощью эндоскопа (длинной гибкой трубки) под седацией пациента. Часто это является частью эндоскопической ретроградной холангиопанкреатографии (ЭРХПГ) . Врач вводит эндоскоп через горло в тонкую кишку. Затем через эндоскоп врач может установить стент в желчный проток. Стент также может быть установлен через кожу во время чрескожной транспеченочной холангиографии (ЧТХГ). Желчный стент помогает поддерживать желчный проток открытым, даже если окружающие его раковые клетки оказывают на него давление. Однако через несколько месяцев стент может засориться, и его может потребоваться прочистить или заменить. Для облегчения желтухи перед радикальной операцией (которая обычно проводится через пару недель) можно также установить стент в желчный проток. Это может помочь снизить риск осложнений после операции.
Желчно-желчное шунтирование — у достаточно здоровых людей еще одним вариантом устранения закупорки желчного протока является хирургическое вмешательство, направленное на перенаправление потока желчи из общего желчного протока непосредственно в тонкий кишечник, минуя поджелудочную железу. Как правило, это требует большого разреза на животе, и восстановление после такой операции может занять несколько недель. Иногда операцию можно провести через несколько небольших разрезов на животе с использованием специальных длинных хирургических инструментов. Установка стента часто проходит легче, а период восстановления значительно короче, поэтому эту процедуру проводят чаще, чем шунтирование. Однако хирургическое вмешательство может иметь и некоторые преимущества, такие как:
- Зачастую это может обеспечить более длительное облегчение, чем стент, который, возможно, потребуется очистить или заменить.
- Это может быть вариантом, если по какой-либо причине установка стента невозможна.
- Во время операции хирург может перерезать некоторые нервы вокруг поджелудочной железы или ввести в них спирт. Поскольку рак поджелудочной железы часто вызывает боль, если достигает этих нервов, эта процедура может уменьшить или полностью устранить боль, вызванную раком.
В случаях, когда опухоль поджелудочной железы блокирует двенадцатиперстную кишку (первую часть тонкой кишки), может быть также возможно шунтирование желудка. Во время этой операции конец желудка прикрепляется дальше по тонкой кишке, чтобы обойти закупорку в двенадцатиперстной кишке. Это делается для облегчения болевых ощущений и рвоты, а также позволяет желудку опорожняться в тонкую кишку.
Операция по шунтированию может быть серьезным хирургическим вмешательством, поэтому важно, чтобы ваше здоровье позволяло ее перенести, и чтобы вы обсудили с врачом возможные преимущества и риски до проведения операции.
Абляционные или эмболизационные методы лечения рака поджелудочной железы
Абляция и эмболизация — это разные способы уничтожения опухолей, в отличие от хирургического удаления. Они используются гораздо реже, чем хирургическое вмешательство, при лечении рака поджелудочной железы, но иногда могут применяться для лечения рака поджелудочной железы, распространившегося на другие органы, особенно на печень.
Эти методы лечения сами по себе не излечивают рак. Они используются для предотвращения или облегчения симптомов, когда метастазы распространяются лишь в нескольких местах, и часто применяются в сочетании с другими видами лечения.
Абляционные методы лечения. Абляция — это метод лечения, который разрушает опухоли, обычно с помощью экстремально высоких или низких температур. Как правило, он наиболее эффективен для опухолей размером не более 2 см (чуть меньше дюйма). Обычно при таком лечении пациенту не требуется госпитализация. Существуют различные виды абляционного лечения:
Радиочастотная абляция (РЧА) использует высокоэнергетические радиоволны для лечения. Тонкий игольчатый зонд вводится через кожу в опухоль. Положение зонда контролируется с помощью ультразвукового исследования или компьютерной томографии. Наконечник зонда испускает высокочастотный электрический ток, который нагревает опухоль и разрушает раковые клетки.
Микроволновая термотерапия похожа на радиочастотную абляцию, за исключением того, что в ней используются микроволны для нагревания и уничтожения раковых клеток.
Криохирургия (также известная как криотерапия или криоабляция) разрушает опухоль путем ее замораживания с помощью тонкого металлического зонда. Зонд вводится через кожу в опухоль с помощью ультразвука. Затем через зонд пропускают очень холодные газы, чтобы заморозить опухоль и уничтожить раковые клетки. Этот метод может использоваться для лечения более крупных опухолей, чем другие методы абляции, но иногда требует общей анестезии (когда пациент погружается в глубокий сон).
Побочные эффекты абляционных процедур. Возможные побочные эффекты после абляционной терапии включают боль в животе, инфекцию и внутрибольничное кровотечение. Серьезные осложнения встречаются редко, но возможны.
Эмболизация. В ходе эмболизации в артерию вводятся вещества, которые пытаются заблокировать кровоток к раковым клеткам, вызывая их гибель. Этот метод может применяться при крупных опухолях (до 5 см в диаметре) в печени.
Существует 3 основных типа эмболизации:
Артериальная эмболизация (также известная как трансартериальная эмболизация или ТАЭ ) включает введение катетера (тонкой гибкой трубки) в артерию через небольшой разрез на внутренней поверхности бедра и продвижение его вверх по печеночной артерии, питающей опухоль. Кровоток блокируется (или уменьшается) путем введения материалов, закупоривающих эту артерию. Большинство здоровых клеток печени не пострадают, поскольку они получают кровоснабжение из другого кровеносного сосуда — воротной вены.
Химиоэмболизация (также известная как трансартериальная химиоэмболизация или ТАХЭ ) сочетает эмболизацию с химиотерапией. Чаще всего это делается с помощью крошечных шариков, которые выделяют химиотерапевтический препарат во время эмболизации. ТАХЭ также может проводиться путем введения химиотерапевтического препарата через катетер непосредственно в артерию с последующим закупориванием артерии.
Радиоэмболизация сочетает эмболизацию с лучевой терапией. В Соединенных Штатах это делается путем введения небольших радиоактивных шариков ( микросфер ) в печеночную артерию. Шарики оседают в кровеносных сосудах рядом с опухолью, где испускают небольшое количество радиации в месте локализации опухоли. Поскольку радиация распространяется на очень короткое расстояние, ее воздействие ограничивается в основном опухолью.
Побочные эффекты эмболизации. Возможные побочные эффекты после эмболизации включают боль в животе, лихорадку, тошноту, инфекцию и образование тромбов в близлежащих кровеносных сосудах. Серьезные осложнения встречаются нечасто, но могут возникнуть.
Лучевая терапия при раке поджелудочной железы
Лучевая терапия использует высокоэнергетические рентгеновские лучи (или частицы) для уничтожения раковых клеток. Она может быть полезна при лечении некоторых видов рака поджелудочной железы.
В каких случаях может быть применена лучевая терапия?
- Лучевая терапия может проводиться после операции (так называемое адъювантное лечение), чтобы снизить вероятность рецидива рака. Как правило, лучевая терапия проводится в сочетании с химиотерапией , что вместе называется химиолучевой терапией .
- При погранично резектабельных опухолях перед операцией может быть назначена лучевая терапия в сочетании с химиотерапией ( неоадъювантное лечение), чтобы попытаться уменьшить размер опухоли и облегчить ее полное удаление.
- Лучевая терапия в сочетании с химиотерапией может применяться в качестве основного метода лечения у пациентов, у которых рак распространился за пределы поджелудочной железы и не может быть удален хирургическим путем (местно-распространенный/неоперабельный рак).
- Лучевая терапия иногда используется для облегчения симптомов (таких как боль) у людей с запущенными формами рака или у людей, состояние здоровья которых не позволяет применять другие методы лечения, например, хирургическое вмешательство.
Как проводится лучевая терапия?
Наиболее часто используемый для лечения рака поджелудочной железы вид лучевой терапии (известный как дистанционная лучевая терапия ) фокусирует излучение из источника вне тела на раковых клетках. Проведение лучевой терапии во многом похоже на рентгеновское обследование, но излучение сильнее. Сама процедура безболезненна. Каждая процедура длится всего несколько минут, хотя время на подготовку – размещение пациента – обычно занимает больше времени. Чаще всего лучевая терапия проводится 5 дней в неделю в течение нескольких недель.
Возможные побочные эффекты
К числу наиболее распространенных побочных эффектов лучевой терапии относятся:
- Изменения кожи в областях, подвергающихся облучению, варьируются от покраснения до образования волдырей и шелушения.
- Тошнота и рвота
- Диарея
- Усталость
- Потеря аппетита
- Снижение веса
Радиация также может снижать показатели крови, что увеличивает риск серьезных инфекций. Эти побочные эффекты обычно проходят в течение нескольких недель после завершения лечения. Спросите своего врача, каких побочных эффектов следует ожидать и как их предотвратить или облегчить.
Химиотерапия при раке поджелудочной железы
Химиотерапия — это противораковый препарат, вводимый внутривенно или принимаемый внутрь. Эти препараты попадают в кровоток и достигают практически всех участков тела, что делает этот метод лечения потенциально эффективным при раке независимо от того, распространился он или нет. Химиотерапия часто является частью лечения рака поджелудочной железы и может применяться на любой стадии:
- Перед операцией (неоадъювантная химиотерапия): Химиотерапию можно проводить перед операцией (иногда в сочетании с лучевой терапией), чтобы попытаться уменьшить размер опухоли и удалить ее хирургическим путем. Неоадъювантная химиотерапия часто используется для лечения раковых заболеваний, которые слишком велики для хирургического удаления на момент постановки диагноза (либо погранично резектабельные , либо местно-распространенные раки поджелудочной железы ).
- После операции (адъювантная химиотерапия): Химиотерапия может применяться после операции (иногда в сочетании с лучевой терапией) для уничтожения оставшихся или распространившихся раковых клеток, которые не видны даже при визуализационных исследованиях. Если позволить этим клеткам расти, они могут образовать новые опухоли в других частях тела. Этот вид лечения может снизить вероятность рецидива рака в будущем.
- При запущенном раке поджелудочной железы: химиотерапия может применяться, когда рак находится в запущенной стадии и его невозможно полностью удалить хирургическим путем, или если операция невозможна, или если рак распространился на другие органы.
Когда химиотерапия проводится одновременно с лучевой терапией, это называется химиолучевой терапией. Она повышает эффективность лучевой терапии, но также может вызывать больше побочных эффектов.
Какие химиотерапевтические препараты используются при раке поджелудочной железы?
В большинстве случаев (особенно в качестве адъювантной или неоадъювантной терапии) химиотерапия наиболее эффективна при одновременном применении двух или более препаратов. Для пациентов, состояние здоровья которых не позволяет проводить комбинированное лечение, можно использовать один препарат (обычно гемцитабин, 5‑фторурацил или капецитабин).
К наиболее распространенным препаратам, используемым для химиотерапии, относятся:
- Гемцитабин
- Паклитаксел, связанный с альбумином (Абраксан)
- 5‑фторурацил (5‑ФУ) или капецитабин (препарат 5‑ФУ для приема внутрь)
- Препараты платины: цисплатин или оксалиплатин
- Иринотекан
Как проводится химиотерапия?
Химиотерапевтические препараты для лечения рака поджелудочной железы могут вводиться внутривенно или приниматься внутрь в виде таблеток. Инфузия может проводиться в кабинете врача, химиотерапевтическом центре или в больнице.
Часто для проведения химиотерапии требуются более крупные и прочные внутривенные катетеры. Они известны как центральные венозные катетеры (ЦВК), центральные венозные катетеры (ЦВК) или центральные линии. Они используются для введения лекарств, препаратов крови, питательных веществ или жидкостей в кровь. Их также можно использовать для забора крови для анализов. Врачи проводят химиотерапию циклами, при этом каждый курс лечения сменяется периодом отдыха, чтобы дать пациенту время восстановиться после действия препаратов. Циклы чаще всего длятся 2 или 3 недели. График лечения варьируется в зависимости от используемых препаратов. Например, при применении некоторых препаратов химиотерапия проводится только в первый день цикла. При применении других — несколько дней подряд или раз в неделю. Затем, в конце цикла, график химиотерапии повторяется, чтобы начать следующий цикл.
Адъювантная и неоадъювантная химиотерапия обычно проводится в течение 3–6 месяцев в зависимости от используемых препаратов. Длительность лечения запущенного рака поджелудочной железы зависит от эффективности терапии и наличия побочных эффектов.
Возможные побочные эффекты
Химиотерапевтические препараты могут вызывать побочные эффекты. Они зависят от типа и дозы применяемых препаратов, а также от продолжительности лечения. К наиболее распространенным возможным побочным эффектам относятся:
- Тошнота и рвота
- Потеря аппетита
- выпадение волос
- Язвы во рту
- Диарея или запор
- Нейропатия (покалывание, онемение и/или боль в кончиках пальцев рук и ног)
- Синдром «рука-нога» (покраснение и образование волдырей на ладонях и подошвах ног).
Химиотерапия также может воздействовать на клетки костного мозга, образующие кровь, что может привести к следующим последствиям:
- Повышенная вероятность инфицирования (из-за нехватки белых кровяных клеток).
- Кровотечение или синяки (из-за недостатка тромбоцитов)
- Усталость или одышка (из-за недостатка красных кровяных клеток)
Эти побочные эффекты обычно проходят после лечения. Часто существуют способы уменьшить их. Например, можно назначать лекарства, помогающие предотвратить или уменьшить тошноту и рвоту.
Некоторые химиотерапевтические препараты могут вызывать другие побочные эффекты. Например:
- Цисплатин может повредить почки. Врачи стараются предотвратить это, вводя пациенту большое количество внутривенных жидкостей до и после введения препарата.
- Цисплатин может влиять на слух. Ваш врач может спросить, испытываете ли вы звон в ушах или потерю слуха во время лечения.
Таргетная терапия рака поджелудочной железы
По мере того, как исследователи узнавали больше об изменениях в клетках рака поджелудочной железы, которые способствуют их росту, они разрабатывали новые препараты, специально нацеленные на эти изменения. Эти таргетные препараты действуют иначе, чем стандартные химиотерапевтические препараты. Иногда они эффективны там, где стандартные химиотерапевтические препараты не помогают, и часто имеют другие побочные эффекты.
Ингибитор BRAF. У небольшого числа случаев рака поджелудочной железы обнаруживаются изменения в гене BRAF, в частности, мутация BRAFV600E. Это изменение гена может привести к аномальному росту клеток и развитию рака. Дабрафениб (Тафинлар) и траметиниб (Мекинист) назначаются в комбинации и являются вариантами лечения для людей с неоперабельным раком поджелудочной железы, если в нем обнаружена мутация BRAFV600E. Эти препараты принимаются в виде таблеток два раза в день. К распространенным побочным эффектам этих препаратов относятся озноб, лихорадка, ночная потливость, усталость, кожная сыпь, тошнота, рвота, диарея, боль в животе, отек рук или ног, боли в суставах, снижение аппетита, мышечные боли и головная боль.
Ингибиторы NTRK. У небольшого числа случаев рака поджелудочной железы обнаруживаются изменения в гене NTRK . Эти изменения в гене иногда могут приводить к аномальному росту клеток и развитию рака. Ларотректиниб (Витракви) и энтректиниб (Розлитрек) назначаются в качестве монотерапии и являются вариантами лечения пациентов с неоперабельным раком поджелудочной железы при наличии мутации слияния гена NTRK . Эти препараты принимаются в виде таблеток один или два раза в день. К распространенным побочным эффектам этих препаратов относятся головокружение, усталость, тошнота, рвота, запор, увеличение веса и диарея. Менее распространенные, но более серьезные побочные эффекты могут включать отклонения в результатах анализов функции печени, проблемы с сердцем и спутанность сознания.
Ингибитор RET. В небольшом числе случаев рака поджелудочной железы обнаруживаются изменения в гене RET . Эти изменения в гене иногда могут приводить к аномальному росту клеток и развитию рака. Селперкатиниб (Ретевмо) является вариантом лечения для людей с неоперабельным раком поджелудочной железы, если у них обнаружена мутация слияния гена RET. Этот препарат принимается в виде капсул два раза в день. К распространенным побочным эффектам этого препарата относятся отклонения в показателях функции печени (LFT), снижение количества лейкоцитов и тромбоцитов, сухость во рту, диарея, запор, высокое кровяное давление, усталость и кожная сыпь.
Ингибитор KRAS. У небольшого числа случаев рака поджелудочной железы обнаруживаются изменения в гене KRAS , в частности, мутация KRAS G12C . Это изменение гена может привести к аномальному росту клеток и развитию рака. Адаграсиб (Krazati) и соторасиб (Lumakras) назначаются в качестве монотерапии и являются вариантами лечения пациентов с неоперабельным раком поджелудочной железы при наличии мутации KRAS G12C . Эти препараты обычно рассматриваются только в том случае, если рак поджелудочной железы не поддается лечению или его течение ухудшается после применения других методов лечения. Эти препараты принимаются в виде таблеток один или два раза в день. К распространенным побочным эффектам этих препаратов относятся тошнота, снижение аппетита, рвота, диарея, мышечные боли и изменения показателей функции печени и почек. Менее распространенные, но более серьезные побочные эффекты могут включать изменения лабораторных показателей, в том числе показателей функции печени (ПФП), количества лейкоцитов, эритроцитов и электролитов (натрия и калия).
Ингибитор EGFR. Эрлотиниб (Тарцева) — это препарат, воздействующий на белок EGFR на раковых клетках , который в норме способствует росту клеток. У пациентов с запущенным раком поджелудочной железы этот препарат может назначаться в сочетании с химиотерапевтическим препаратом гемцитабином. Некоторым пациентам такая комбинация может принести больше пользы, чем другим. Этот препарат принимается в виде таблеток один раз в день. К распространенным побочным эффектам эрлотиниба относятся угревая сыпь на лице и шее, диарея, потеря аппетита и усталость. Менее распространенные, но более серьезные побочные эффекты могут включать серьезное повреждение легких, печени или почек; образование отверстий (перфораций) в желудке или кишечнике; серьезные кожные заболевания; а также кровотечения или проблемы со свертываемостью крови.
Ингибитор PARP. В небольшом числе случаев рака поджелудочной железы в клетках обнаруживаются изменения в одном из генов BRCA ( BRCA1 или BRCA2 ). Изменения в одном из этих генов иногда могут приводить к развитию рака. Олапариб (Линпарза) — это препарат, относящийся к группе ингибиторов PARP . Ферменты PARP обычно участвуют в процессе восстановления поврежденной ДНК внутри клеток. Гены BRCA обычно участвуют в другом пути восстановления ДНК, и мутации в одном из этих генов могут блокировать этот путь. Блокируя также путь PARP, этот препарат значительно затрудняет восстановление поврежденной ДНК опухолевыми клетками с мутированным геном BRCA , что часто приводит к их гибели. Олапариб — это вариант лечения для пациентов с неоперабельным раком поджелудочной железы, имеющих герминальную мутацию генов BRCA1 или BRCA2 . Он назначается в качестве поддерживающей терапии, в частности, если состояние поджелудочной железы не ухудшилось после как минимум 4 месяцев химиотерапии на основе препаратов платины (таких как оксалиплатин или цисплатин). Было показано, что этот препарат помогает уменьшить или замедлить рост некоторых запущенных форм рака поджелудочной железы, хотя пока неясно, может ли он помочь людям продлить жизнь. Этот препарат принимается внутрь в виде таблеток, как правило, два раза в день. К распространенным побочным эффектам этого препарата относятся тошнота, рвота, диарея или запор, усталость, головокружение, потеря аппетита, изменение вкуса, снижение количества эритроцитов (анемия), снижение количества лейкоцитов (с повышенным риском инфекций), боли в животе, а также боли в мышцах и суставах. Менее распространенные, но более серьезные побочные эффекты могут включать воспаление легких и развитие некоторых видов рака крови, таких как миелодиспластический синдром (МДС) или острый миелоидный лейкоз (ОМЛ).
Ингибитор HER2. Зенокутузумаб-zbco (Бизенгри) — это биспецифическое антитело, которое связывается с HER2 и HER3 (расположенными на поверхности раковых клеток) и предотвращает связывание белка нейрегулина 1 (NRG1) с HER3. Его можно использовать для лечения метастатической аденокарциномы поджелудочной железы с мутацией слияния гена NRG1 у пациентов, которые уже получали как минимум один другой вид медикаментозного лечения. Этот препарат вводят внутривенно капельно каждые 2 недели. К распространенным побочным эффектам этого препарата относятся тошнота, рвота, боли в животе, диарея, запор, боли в мышцах и суставах, усталость, сыпь и отеки. Менее распространенные, но более серьезные побочные эффекты могут включать изменения в анализах крови, такие как низкое количество эритроцитов, низкое количество тромбоцитов, низкий уровень натрия и высокие показатели функциональных печеночных проб.
Иммунотерапия рака поджелудочной железы
Иммунотерапия — это использование лекарственных препаратов для стимуляции собственной иммунной системы человека к более эффективному распознаванию и уничтожению раковых клеток. Некоторые виды иммунотерапии могут применяться для лечения рака поджелудочной железы.
Ингибиторы иммунных контрольных точек. Важная часть иммунной системы — это её способность предотвращать атаку собственных нормальных клеток организма. Для этого она использует контрольные белки на иммунных клетках, которые действуют как переключатели, которые необходимо включить (или выключить), чтобы запустить иммунный ответ. Раковые клетки иногда используют эти контрольные точки, чтобы предотвратить атаку иммунной системы на себя. Препараты, называемые ингибиторами контрольных точек, могут применяться у людей, у которых в клетках рака поджелудочной железы обнаружены специфические изменения генов, такие как высокий уровень микросателлитной нестабильности (MSI‑H) или изменения в одном из генов системы репарации ошибок спаривания (MMR). Изменения в генах MSI или MMR (или в обоих случаях) часто наблюдаются у людей с синдромом Линча. Ингибиторы контрольных точек также могут быть эффективны, если в опухоли обнаружена высокая мутационная нагрузка (TMB‑H). Эти препараты рассматриваются для пациентов с раком поджелудочной железы, который невозможно удалить хирургическим путем, который рецидивировал после лечения или распространился на другие части тела (метастазировал). Они могут быть рекомендованы людям, которые физически ослаблены и не переносят химиотерапию, или у которых рак снова начинает расти после химиотерапии.
Ингибитор PD‑1. Пембролизумаб (Кейтруда) и Достарлимаб-gxly (Джемперли) — это препараты, воздействующие на PD‑1, контрольный белок на клетках иммунной системы, называемых Т‑клетками, который обычно помогает предотвратить атаку этих клеток на нормальные клетки организма. Блокируя PD‑1, этот препарат усиливает иммунный ответ против клеток рака поджелудочной железы и часто может уменьшить размер опухолей. Этот препарат вводят внутривенно (в/в) каждые 2 или 3 недели. К распространенным побочным эффектам относятся усталость, кашель, тошнота, зуд, кожная сыпь, снижение аппетита, запор, боли в суставах и диарея. Другие, более серьезные побочные эффекты возникают реже. Действие этого препарата основано на снятии ограничений с иммунной системы организма. Иногда иммунная система начинает атаковать другие части тела, что может вызвать серьезные или даже опасные для жизни проблемы в легких, кишечнике, печени, железах, вырабатывающих гормоны, почках или других органах. Крайне важно незамедлительно сообщать о любых новых побочных эффектах вашей онкологической команде. В случае возникновения серьезных побочных эффектов лечение может потребоваться прекратить, и вам могут назначить высокие дозы кортикостероидов для подавления иммунной системы.
Терапия с использованием терапевтических полей для лечения опухолей (TTF) при раке поджелудочной железы
Исследователи обнаружили, что воздействие на некоторые типы раковых клеток переменных электрических полей, также известных как поля, воздействующие на опухоли (или TTFields ), может препятствовать росту и распространению этих клеток. Носимое устройство под названием Optune Pax — это метод лечения TTFields, который создает такие электрические поля. Он может помочь в лечении некоторых людей с раком поджелудочной железы.Препарат Optune Pax может применяться в сочетании с химиотерапией для лечения некоторых пациентов с местнораспространенным раком поджелудочной железы.
Как проводится терапия TTFields?
Для этой процедуры, при необходимости, бреют живот, а затем на кожу накладывают подушечки с комплектами электродов. Электроды прикреплены к батарейному блоку (хранящемуся в рюкзаке) и носятся большую часть дня — обычно не менее 12 часов. Они создают слабые электрические токи, которые, как считается, воздействуют на раковые клетки сильнее, чем на нормальные.
Возможные побочные эффекты терапии TTFields
Побочные эффекты устройства обычно ограничиваются местами установки электродов. К ним могут относиться:
- раздражение кожи
- Зуд
- Аллергические реакции
- Ощущение тепла и покалывания в теле
- Мышечное подергивание
- Инфекции
- Повреждение кожного покрова (язвы)
Контроль боли при раке поджелудочной железы
Боль может стать серьезной проблемой для людей, страдающих раком поджелудочной железы. Эти опухоли могут поражать и сдавливать нервы вблизи поджелудочной железы, что может вызывать боль в животе или спине.
Существуют методы лечения, которые помогут облегчить эту боль. Если вы испытываете боль, обязательно сообщите об этом своему врачу или медсестре. Боль легче контролировать, если лечение начато до того, как вы ее почувствуете. Вы и ваш врач или медсестра сможете обсудить с вами лучшие способы лечения боли. Специалист по лечению боли также может помочь разработать план лечения.
Обезболивающие препараты. Большинству пациентов помогает контролировать боль морфин или аналогичные препараты (опиоиды). Многие опасаются этих лекарств из-за боязни развития зависимости, но исследования показали, что риск этого низок, если пациент принимает обезболивающее средство в соответствии с указаниями врача. Обезболивающие препараты наиболее эффективны при регулярном приеме. Их действие снижается, если принимать только при сильной боли. Некоторые формы морфина и других опиоидов длительного действия выпускаются в форме таблеток, которые достаточно принимать один или два раза в день. Существует даже форма фентанила длительного действия, которая наносится в виде пластыря каждые 3 дня. К распространенным побочным эффектам этих препаратов относятся тошнота и усталость, которые часто проходят со временем. Запор — распространенный побочный эффект, который сам по себе не проходит, поэтому его необходимо лечить. Большинству людей необходимо ежедневно принимать слабительные средства и/или средства для размягчения стула.
Другие методы лечения. Иногда для лечения боли могут потребоваться определенные процедуры. Например, разрезание или введение спирта в некоторые нервы (передающие болевые ощущения) вблизи поджелудочной железы часто может уменьшить боль и позволить использовать более низкие дозы обезболивающих препаратов. Если вам предстоит операция по какой-либо причине (например, для удаления раковой опухоли или устранения закупорки желчных протоков), это обычно можно сделать в рамках той же операции. Это также можно сделать в рамках отдельной процедуры. Врач может выполнить блокаду нерва (например, блокаду чревного сплетения), введя в нервы, расположенные рядом с поджелудочной железой, либо анестетик, либо лекарство, разрушающее нервы.
Это можно сделать с помощью ультразвукового исследования или компьютерной томографии одним из следующих способов:
- Проведение иглы через кожу или
- С помощью эндоскопа (длинной гибкой трубки, которая вводится через горло и проходит мимо желудка), игла направляется к нервам.
Лечение рака с помощью химиотерапии и/или лучевой терапии также иногда может облегчить боль за счет уменьшения размера опухоли.
После лечения рака поджелудочной железы
Получите информацию о том, как вести полноценную жизнь после лечения рака поджелудочной железы, и примите решения о дальнейших шагах.
Жизнь человека, пережившего рак поджелудочной железы
Завершение лечения рака может быть одновременно стрессовым и волнующим событием. Вы можете испытывать облегчение от окончания лечения, но при этом с трудом не беспокоиться о возможном рецидиве рака. Это очень распространенное явление, если вы перенесли рак.
У многих людей с раком поджелудочной железы болезнь может никогда полностью не исчезнуть, или же она может вернуться в другой части тела. Таким пациентам может потребоваться регулярное лечение химиотерапией, лучевой терапией или другими методами, чтобы как можно дольше держать рак под контролем. Привыкнуть жить с раком, который не проходит, может быть сложно и очень стрессово.
Последующий уход
Если лечение завершено, врачи по-прежнему будут внимательно за вами наблюдать. Очень важно посещать все контрольные осмотры. Во время этих визитов врачи будут задавать вопросы о любых проблемах, которые у вас возникают, и могут проводить осмотры, лабораторные или инструментальные исследования для выявления признаков рака или побочных эффектов лечения.
Некоторые побочные эффекты лечения могут сохраняться длительное время или проявиться лишь спустя годы после завершения лечения. Визиты к врачу — это хорошая возможность задать вопросы и обсудить любые изменения или проблемы, которые вы заметили, или ваши опасения.
Всем, кто перенес рак поджелудочной железы, важно сообщать своей медицинской команде о любых новых симптомах или проблемах, поскольку они могут быть вызваны рецидивом рака , новым заболеванием или вторичным раком.
Визиты к врачу и анализы. График визитов к врачу, осмотров и анализов будет зависеть от первоначальной степени распространения рака, метода лечения и других факторов. Чаще всего, людям, у которых не осталось признаков рака, многие врачи рекомендуют контрольные осмотры (которые могут включать КТ и анализы крови) примерно каждые 3 месяца в течение первых нескольких лет после лечения, а затем примерно каждые 6 месяцев в течение следующих нескольких лет. Обязательно следуйте рекомендациям врача относительно контрольных анализов.
Обсудите с врачом разработку плана последующего наблюдения после лечения. Этот план может включать в себя:
- Рекомендуемый график последующих экзаменов и тестов.
- Список возможных отдаленных или долгосрочных побочных эффектов от лечения, включая то, на что следует обратить внимание и когда следует обратиться к врачу.
- Расписание других необходимых вам анализов, например, анализов для оценки долгосрочных последствий для здоровья, связанных с раком или его лечением.
- Предложения по улучшению вашего здоровья, включая возможное снижение вероятности рецидива рака.
Даже после завершения лечения очень важно сохранить медицинскую страховку. Анализы и визиты к врачу стоят дорого, и хотя никому не хочется думать о возможном рецидиве рака, это вполне может произойти. После завершения лечения рака вы можете столкнуться с новым врачом, который не знаком с вашей историей болезни. Важно хранить копии ваших медицинских записей, чтобы предоставить новому врачу подробную информацию о вашем диагнозе и лечении.
Помощь в питании и облегчении боли
Рак поджелудочной железы часто приводит к потере веса и слабости из-за неправильного питания. Эти симптомы могут быть вызваны лечением или самим раком. Команда врачей и диетологов может помочь вам подобрать пищевые добавки и предоставить информацию о ваших индивидуальных потребностях в питании. Это поможет вам поддерживать вес и уровень потребления питательных веществ. Многим пациентам необходимо принимать ферменты поджелудочной железы в форме таблеток, чтобы помочь пищеварению и ее усвоению. При серьезных проблемах с питанием врачу может потребоваться установить зонд для кормления в желудок, чтобы улучшить питание и уровень энергии. Обычно это временное решение.
Можно ли снизить риск прогрессирования или рецидива рака?
Если у вас рак поджелудочной железы (или был), вам, вероятно, интересно узнать, есть ли способы снизить риск роста или рецидива заболевания, например, физические упражнения, определенная диета или прием пищевых добавок. К сожалению, пока неясно, существуют ли какие-либо меры, которые могли бы помочь.
Употребление табака явно связано с раком поджелудочной железы, поэтому отказ от курения может помочь снизить риск. Это также может уменьшить вероятность развития других видов рака.
Другие полезные привычки, такие как правильное питание, регулярная физическая активность и поддержание здорового веса, также могут помочь. Подобные изменения могут положительно повлиять на ваше здоровье, причем это влияние распространяется не только на риск развития рака.
Биологически активные добавки. На данный момент ни одна пищевая добавка (включая витамины, минералы и растительные препараты) не продемонстрировала явной способности снижать риск прогрессирования или рецидива рака поджелудочной железы. Это не означает, что никакие добавки не помогут, но важно знать, что ни одна из них не доказала свою эффективность.
Если рак вернется
Если рак вернется, варианты лечения будут зависеть от локализации опухоли, ранее проведенного лечения и состояния вашего здоровья. Варианты лечения могут включать хирургическое вмешательство, лучевую терапию, химиотерапию или их комбинацию.
Вторичные злокачественные новообразования после лечения.У людей, перенесших рак поджелудочной железы, могут развиться и другие виды рака.
Получение эмоциональной поддержки. Вполне нормально испытывать депрессию, тревогу или беспокойство, когда рак поджелудочной железы становится частью вашей жизни. Некоторые люди страдают от этого сильнее, чем другие. Но каждый может получить пользу от помощи и поддержки окружающих, будь то друзья и семья, религиозные группы, группы поддержки, профессиональные консультанты или кто-либо еще.
Лечение рака поджелудочной железы заграницей
Medmost организует лечение в Корее, Турции, Германии, Европе, Индии, Израиле и России: предоставим медицинское второе мнение с планом и стоимость лечения, запишем к врачу, сделаем визу, забронируем авиабилет, трансфер, переводчика, и проживание. Пациент с родственниками могут сосредоточиться на лечении и не тратить время на организационную рутину.
