Если у вас или вашего близкого диагностировали рак гипофиза, чем больше информации о заболевании вы получите, тем легче будет справиться с тревогой и принять правильное решение о выборе методов лечения и реабилитации. Для пациентов столкнувшихся с раком и их родственников мы перевели статьи с сайта Американского сообщества онкологических пациентов.
Опухоль — это аномальный рост клеток. Опухоли могут начинаться практически в любом месте тела. Опухоли, которые начинаются в гипофизе, называются опухолями гипофиза.
Опухоль всегда называют в зависимости от того, где она начала расти. Таким образом, даже если рак гипофиза распространяется на кости (или любое другое место), он все равно называется раком гипофиза.
Пациенты с аденомой гипофиза часто сталкиваются с большим количеством медицинской информации и не всегда понимают, о чём спросить врача на приёме. Чтобы облегчить подготовку к консультации, мы с подготовили отдельную статью со списком важных вопросов: «Рак гипофиза (аденома гипофиза): какие вопросы задать врачу после постановки диагноза».
- Гипофиз
- Опухоли гипофиза
- Причины, факторы риска и профилактика
- Симптомы опухоли гипофиза
- Стадии опухолей гипофиза
- Диагностика опухолей гипофиза
- Лечение опухолей гипофиза
- Хирургическое лечение опухолей гипофиза
- Лучевая терапия опухолей гипофиза
- Лекарства для лечения опухолей гипофиза
- Лечение инстанцидных случаев опухолей гипофиза
- После лечения опухолей гипофиза
- Могу ли я снизить риск развития аденомы гипофиза или рецидива опухоли?
- Лечение рака гипофиза заграницей
Гипофиз
Гипофиз представляет собой небольшую железу у основания черепа, чуть ниже мозга и над носовыми проходами и мясистой задней частью неба. Гипофиз находится в крошечном костном пространстве под названием sella turcica. Нервы, которые соединяют глаза с мозгом, называемые зрительными нервами, проходят чуть выше него.
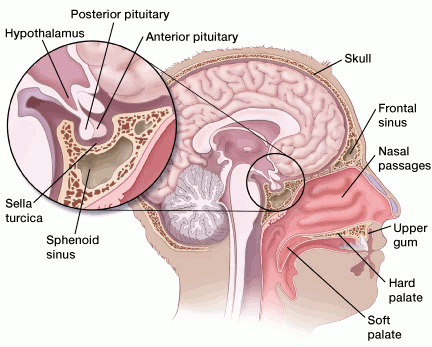
Гипофиз связан непосредственно с частью мозга, называемой гипоталамусом. Это обеспечивает ключевую связь между мозгом и эндокринной системой, работой желез и органов в организме, которые вырабатывают гормоны. Гормоны — это вещества, высвобождаемые в кровь, которые контролируют работу других органов. Гипоталамус высвобождает гормоны в крошечные кровеносные сосуды, связанные с гипофизом. Затем они заставляют гипофиз вырабатывать свои собственные гормоны. Гипофиз считается «главной контрольной железой», потому что он производит гормоны, которые контролируют уровни других гормонов, вырабатываемых большинством эндокринных желез в организме.
Гипофиз имеет две части, передний гипофиз и задний гипофиз. Каждая часть имеет различные функции.
Передний гипофиз
Большинство опухолей гипофиза начинаются в большей, передней части гипофиза, известной как передний гипофиз. Эта часть железы вырабатывает несколько гормонов:
- Гормон роста (GH, также известный как соматотропин) способствует росту тела в детстве. Если организм ребенка или подростка вырабатывает слишком много гормона роста, они вырастут очень высоко (состояние, называемое гигантизмом). Если организм взрослого человека производит слишком много гормона роста, кости рук, ног и лица могут расти больше, чем обычно, искажая их черты. Это состояние называется акромегалия.
- Щитовидно-стимулирующий гормон (ТТГ), также называемый тиреотропином) стимулирует щитовидную железу высвобождать гормоны щитовидной железы, которые регулируют метаболизм организма. Слишком много этих гормонов делают человека гиперактивным, а слишком мало — вялым. Если опухоль гипофиза производит слишком много ТТГ, это может вызвать гипертиреоз (сверхактивная щитовидная железа).
- Адренокортикотропный гормон (ACTH, также известный как кортикотропин) заставляет надпочечники вырабатывать стероидные гормоны (например, кортизол). Слишком много АКТГ из опухоли гипофиза вызывает болезнь Кушинга, симптомы которой могут включать быстрое увеличение веса и накопление жира в определенных частях тела, а также высокое кровяное давление и диабет.
- Лютеинизирующий гормон (ЛГ) и фолликулостимулирующий гормон (ФСГ) также называют гонадотропинами. У женщин их основное влияние оказывают на яичники, где они контролируют овуляцию (высвобождение яйцеклеток) и выработку гормонов эстрогена и прогестерона. У мужчин ЛГ и ФСГ контролируют выработку тестостерона и спермы в яичках.
- Пролактин вызывает выработку молока в женской груди. Его функция у мужчин не известна. Опухоли гипофиза, которые вырабатывают пролактин, могут вызывать репродуктивные проблемы, а также выработку молока как у женщин, так и у мужчин.
Задний гипофиз
Меньшая, задняя часть гипофиза действительно является продолжением мозговой ткани от гипоталамуса. Задний гипофиз хранит и высвобождает гормоны, вырабатываемые гипоталамусом (вазопрессин и окситоцин) в кровоток.
- Вазопрессин (также называемый антидиуретическим гормоном или АДГ) заставляет почки задерживать воду в организме, а не терять ее с мочой. Когда уровень вазопрессина низкий, человек мочится слишком много и становится обезвоженным. Это состояние называется несахарным диабетом. Вазопрессин также может повышать кровяное давление, сжимая кровеносные сосуды. Это может иметь и другие функции.
- Окситоцин заставляет матку сокращаться у женщин во время родов, а грудь высвобождает молоко, когда женщина кормит своего ребенка. Он может также иметь другие функции как у мужчин, так и у женщин.
Опухоли редко начинаются в заднем гипофизе.
Опухоли гипофиза
Почти все опухоли гипофиза являются доброкачественными (не раком) железистыми опухолями, называемыми аденомами гипофиза. Эти опухоли не распространяются на другие части тела, как рак. Тем не менее, даже доброкачественные опухоли гипофиза могут вызвать серьезные проблемы со здоровьем, потому что:
- Они могут давить на близлежащие части мозга и важные нервы.
- Они могут вторгаться в близлежащие структуры (например, череп или пазухи).
- Многие опухоли гипофиза вырабатывают избыток гормонов.
Рак гипофиза (так называемый гипофизарная карцинома) очень редок.
Аденомы гипофиза
Аденомы гипофиза также известны как нейроэндокринные опухоли гипофиза. Эти доброкачественные опухоли не растут вне черепа. Они обычно остаются в турецком седле, крошечном пространстве в черепе, в котором находится гипофиз. Иногда они вырастают в костные стенки и близлежащие ткани: кровеносные сосуды, нервы и пазухи. Они обычно не очень большие, но они все еще могут оказывать большое влияние на здоровье человека.
В этой части черепа очень мало места для роста опухолей. Таким образом, если опухоль достигает размера более сантиметра в поперечнике, она может расти вверх, где она начинает нажимать и повреждать близлежащие части мозга и нервы, которые возникают из нее. Это может привести к таким проблемам, как изменение зрения или головные боли.
Гипофизарные аденомы можно классифицировать по размеру:
- Микроаденомы — это опухоли, которые меньше 1 сантиметра (см) в поперечнике (менее 1/2 дюйма). Поскольку эти опухоли небольшие, они редко повреждают остальную часть гипофиза или близлежащие ткани. Но они могут вызвать симптомы, если они производят слишком много из любого из гормонов гипофиза. Многие люди на самом деле имеют небольшие аденомы, которые никогда не обнаруживаются, потому что они не растут достаточно большими или вырабатывают достаточно гормонов, чтобы вызвать какие-либо проблемы.
- Макроаномы — это опухоли 1 см в поперечнике или больше. Макроэномы могут вызывать симптомы, если они давят на близлежащие структуры, такие как нормальные части гипофиза или на близлежащие нервы. Они также могут иногда вызывать симптомы, если они производят слишком много определенного гормона.
Функциональные или нефункциональные аденомы
Если аденома гипофиза производит слишком много гормонов, это называется функциональной (или функционирующей) аденомой. Если он не вырабатывает достаточно гормонов, чтобы вызвать симптомы, это называется нефункциональной (или нефункционирующей) аденомой.
Функциональные аденомы: большинство опухолей, вызывающих симптомы, производят избыточное количество гормонов:
- Пролактинотрофные аденомы или пролактиномы производят пролактин. На их долю приходится около 4 из 10 опухолей гипофиза.
- Соматотрофные аденомы вырабатывают гормон роста (GH). Они составляют около 2 из 10 опухолей гипофиза.
- Кортикотропные адемоны производят АКТГ. На их долю приходится примерно 1 из 10 опухолей гипофиза.
- Гонадотропные аденомы производят LH и FSH. Функциональные гонадотрофные аденомы очень редки.
- Тиротропные адемоны производят ТТГ. Они очень редкие.
- Полигормональные аденомы вырабатывают более одного гормона. Наиболее распространенными из них являются лактотроф/соматотрофические аденомы, которые производят как пролактин, так и гормон роста.
Вид гормона, который производит аденома, сильно влияет на то, какие признаки и симптомы она вызывает. Это также влияет на то, какие методы используются для диагностики, а также варианты лечения.
Нефункциональные аденомы: эти аденомы гипофиза не вырабатывают достаточно избыточных гормонов, чтобы вызывать симптомы. Чаще всего это гонадотрофные аденомы.
Нефункциональные аденомы составляют примерно 3 из 10 всех обнаруженных опухолей гипофиза. Обычно, к тому времени, когда они бывают обнаружены, они превращаются в макроаденомы, вызывая симптомы из-за их размера, когда они давят на близлежащие структуры.
Карциномы гипофиза
Рак гипофиза известный как гипофизарные карциномы очень редко встречаются. Они могут возникать в любом возрасте, но большинство из них встречаются у пожилых людей. Эти виды рака обычно вырабатывают гормоны, как и многие аденомы.
Карциномы гипофиза выглядят как аденомы гипофиза под микроскопом, поэтому у врачей возникают проблемы с тем, чтобы отличить их друг от друга. На самом деле, единственный способ точно сказать, является ли опухоль гипофиза карциномой, а не аденомой, — это когда опухоль распространяется на другую часть тела, а не на гипофиз. Чаще всего карциномы гипофиза распространяются на головной мозг, спинной мозг, менингиальную оболочку или кости вокруг гипофиза. Редко эти виды рака распространяются на другие органы, такие как печень, сердце или легкие.
Другие опухоли в области гипофиза
Несколько других видов доброкачественных и злокачественных (раковых) опухолей могут прорастать в области гипофиза. Все они встречаются гораздо реже, чем аденомы гипофиза.
Тератомы, герминомы и хориокарциномы являются редкими опухолями половых клеток, которые обычно встречаются у детей или молодых людей. Они не развиваются из гормонообразующих клеток самой гипофиза, но они могут вырасти в гипофиз и повредить его.
Кисты кармана Ратке и ганглиоцитомы гипофиза — редкие опухоли, которые обычно встречаются у взрослых.
Краниофарингиомы — это медленно растущие опухоли, которые начинаются над гипофизом, но ниже самого мозга. Они иногда давят на гипофиз и гипоталамус, вызывая гормональные проблемы. Они чаще встречаются у детей, но их можно увидеть у пожилых людей.
Рак, который начинается в некоторых других частях тела (например, в груди), иногда может распространяться на гипофиз. Эти виды рака классифицируются и лечатся на основе того, где они начались (их основная опухоль) и не считаются опухолями гипофиза.
Остальная часть нашей информации сосредоточена в основном на доброкачественных опухолях гипофиза (аденомы гипофиза).
Причины, факторы риска и профилактика
Фактором риска является все, что увеличивает шансы человека на заболевание. Например, курение является фактором риска развития рака легких и многих других видов рака.
Опухоли гипофиза имеют лишь несколько известных факторов риска.
Наследственность. Большинство людей, у которых развиваются опухоли гипофиза, не имеют семейной истории болезни. Но иногда опухоли гипофиза могут встречаться у разных членов одной семьи.
Генетические синдромы. Опухоли гипофиза иногда могут быть частью синдрома, который часто включает повышенный риск других типов опухолей. Эти синдромы вызваны изменениями (мутациями) в генах человека, которые часто наследуются от родителя. Синдромы, которые увеличивают риск развития опухолей гипофиза у человека, включают:
- Множественная эндокринная неоплазия, тип I (MEN1): это наследственное состояние, при котором люди имеют очень высокий риск развития опухолей гипофиза, паратиреоида и поджелудочной железы. Этот синдром вызван изменениями в гене MEN1, и он передается примерно половине детей пострадавшего родителя.
- Множественная эндокринная неоплазия, тип IV (MEN4): этот редкий синдром очень похож на MEN1, поскольку люди с MEN4 имеют повышенный риск опухолей гипофиза и некоторых других опухолей. Но MEN4 вызван изменениями в гене CDKN1B, которые чаще всего наследуются от родителя.
- Синдром МакКьюна-Олбрайта: люди с этим синдромом часто имеют коричневые пятна на коже (так называемые пятна кафе с молоком) и у них развиваются проблемы с костной тканью. Они также могут иметь проблемы с гормонами и опухоли гипофиза. Этот синдром вызван изменениями в гене ГНС, которые не наследуются, а происходят до рождения.
- Комплекс Карни: это редкий синдром, при котором у людей возникают изменения в окраске кожи, а также высокий риск некоторых видов доброкачественных (не раковых) опухолей, включая опухоли гипофиза. Многие случаи вызваны наследственными изменениями в гене PRKAR1A, но некоторые вызваны изменениями в других генах, которые еще не были идентифицированы.
- Семейная изолированная аденома гипофиза (FIPA): при этом синдроме в семье протекают только опухоли гипофиза. Этот синдром иногда вызван изменениями в гене AIP, хотя во многих случаях гены, вызывающие его, еще не известны.
Почему может развиться опухоль гипофиза?
Мы не знаем точно, что вызывает большинство опухолей гипофиза. Но в последние годы исследователи добились большого прогресса в понимании того, как определенные изменения в ДНК в клетках гипофиза могут привести к их образованию опухоли.
Некоторые гены обычно помогают контролировать, когда клетки растут, делятся, чтобы создавать новые клетки, восстанавливать ошибки в ДНК или заставлять клетки умирать, в положенное время. Если эти гены работают неправильно, это может привести к тому, что клетки выйдут из-под контроля. Например:
- Изменения (мутации) в генах, которые обычно помогают клеткам расти, делиться или оставаться в живых, могут привести к тому, что эти гены будут более активными, чем они должны быть, заставляя их становиться онкогенами. Эти гены могут привести к тому, что клетки выйдут из-под контроля.
- Гены, которые обычно помогают держать деление клеток под контролем или заставлять клетки умирать в нужное время, известны как гены-супрессоры опухолей. Изменения, которые отключают эти гены, могут привести к тому, что клетки выйдут из-под контроля.
- Некоторые гены обычно помогают исправить ошибки в ДНК клетки. Изменения, которые отключают эти гены восстановления ДНК, могут привести к накоплению изменений ДНК в клетке, что может привести к тому, что они выйдут из-под контроля.
Любой из этих типов изменений ДНК может привести к тому, что клетки выйдут из-под контроля и образуют опухоль.
Наследственные и приобретенные генные мутации. Некоторые люди наследуют генные мутации (изменения), которые увеличивают риск опухолей гипофиза от своих родителей.
Часто изменения генов, которые приводят к опухолям гипофиза, приобретаются в течение жизни, а не наследуются. При некоторых видах рака приобретенные генные мутации могут быть вызваны внешним воздействием, таким как радиация или канцерогенные химические вещества. Но нет никаких экологических причин для опухолей гипофиза. Изменения генов в этих опухолях могут быть просто случайными событиями, которые иногда происходят, когда клетка делится, не имея внешней причины.
Поскольку нет никаких известных причин, связанных с образом жизни или окружающей средой, опухолей гипофиза, важно помнить, что люди с этими опухолями ничего не могли сделать, чтобы предотвратить их.
Можно ли предотвратить опухоль гипофиза?
Определенные изменения образа жизни (например, пребывание в здоровом весе или отказ от курения) могут снизить риск развития многих видов рака. Но опухоли гипофиза не были связаны с какими-либо известными внешними факторами риска. Из-за этого в настоящее время нет известного способа предотвратить эти опухоли.
Тем не менее, для людей, которые имеют высокий риск опухолей гипофиза (из-за определенных наследственных синдромов), могут быть способы найти и лечить их на ранней стадии, прежде чем они вызовут проблемы.
Ранняя диагностика
Многие опухоли гипофиза не обнаруживаются до тех пор, пока они не начнут вызывать признаки и симптомы. Но некоторые опухоли гипофиза обнаруживаются на ранней стадии с помощью визуализационных методов или анализов крови.
Для членов семей больных с опухолью гипофиза, которые, как известно, имеют повышенный риск из-за генетического синдрома, такого как множественная эндокринная неоплазия, тип I (MEN1), врачи часто рекомендуют регулярное тестирование уровня гормонов гипофиза. Эти тесты часто могут помочь найти опухоль на ранней стадии, чтобы ее можно было полностью удалить, что увеличивает вероятность излечения.
Для большинства людей скрининг на опухоли гипофиза не рекомендуется.
Иногда опухоль гипофиза обнаруживается рано, потому что человек провоходит КТ или МРТ головы по какой-то другой причине. Эти опухоли иногда называют гипофизарными случайными аномалиями, потому что они обнаруживаются случайно. Чаще их не нужно лечить, если они не вызывают никаких проблем, хотя врач может порекомендовать наблюдать за ними с течением времени, чтобы убедиться, что они не растут.
Функциональные аденомы гипофиза (опухоли, которые производят избыточные гормоны, такие как пролактин или АКТГ) часто обнаруживаются, когда они еще малы, потому что избыточные гормоны вызывают определенные симптомы.
Нефункциональные опухоли гипофиза (опухоли, которые не вырабатывают достаточно гормонов, чтобы вызвать симптомы) с меньшей вероятностью будут обнаружены на ранней стадии. Эти опухоли обычно не вызывают симптомов, пока они не станут достаточно большими, чтобы надавить на близлежащие нормальные клетки гипофиза, нервы или части мозга вблизи гипофиза.
Симптомы опухоли гипофиза
Не все опухоли гипофиза (аденомы гипофиза) вызывают симптомы. Но когда это происходит, могут возникать следующие симптомы:
- Некоторые опухоли вызывают симптомы, когда они производят слишком много одного или нескольких гормонов гипофиза. Они называются функциональными (или функционирующими) аденомами гипофиза, и симптомы, которые они вызывают, зависят от того, какой гормон (гормоны) они вырабатывают. Эти опухоли, как правило, вызывают симптомы, пока они еще маленькие.
- Опухоли, которые не вырабатывают достаточно гормонов, чтобы вызвать симптомы, называемые нефункциональными (или нефункционирующими) аденомами, могут стать достаточно большими, чтобы надавить на (или расти в) близлежащие структуры, такие как части мозга, близлежащие нервы или другие части самой гипофиза.
Симптомы, вызванные более крупными опухолями
Гипофиз находится в очень маленьком пространстве у основания черепа. Опухоли гипофиза, которые становятся достаточно большими, могут давить или расти в близлежащие части мозга, повреждения нервы, связанные со зрением, или другие важные структуры. Это может привести к таким симптомам, как:
- Помутнение зрения или удвоение предметов в поле зрения
- Изменения визуального поля зрения (особенно потеря периферического зрения)
- Прогрессирующая слепота
- Головные боли
- Онемение лица или боль в области лица
- Головокружение
- Потеря сознания
Опухоли, которые растут достаточно большими, также могут сдавливать и разрушать нормальные части гипофиза. Это может привести к низкому уровню одного или нескольких гормонов гипофиза, что, в свою очередь, может привести к низкому уровню некоторых гормонов организма, таких как кортизол, гормон щитовидной железы и половые гормоны. В зависимости от того, какие гормоны поражены, симптомы могут включать:
- Чувствово усталоасти или слабости
- Необъяснимая потеря веса или увеличение веса
- Низкое артериальное давление
- Потеря волос на теле
- Постоянное чувство холода
- Менструальные нарушения или прекращение менструального цикла
- Эректильная дисфункция (проблемы с эрекцией) у мужчин
- Рост молочной железы у мужчин
- Снижение интереса к сексу
Несахарный диабет. Крупные опухоли могут иногда надавлять на заднюю (спинную) часть гипофиза, вызывая нехватку гормона вазопрессина (также называемого антидиуретическим гормоном или АДГ). Это может привести к диабету несахарного впадения. В этом состоянии слишком много воды теряется в моче, поэтому человек часто мочится и мучается от жажды.
Если его не лечить, это может вызвать обезвоживание и изменение уровня минералов в крови, что может привести к коме и даже смерти. Несахарный диабет можно лечить путем замены вазопрессина препаратом, называемым десмопрессином.
Кровоизлияение в гипофиз. Другой способ, которым опухоль гипофиза (особенно более крупная) может вызвать многие из вышеперечисленных симптомов, это кровоизляиние в гипофиз. Это может привести к кровотечению или закупорке в кровеносном сосуде, уменьшая кровоснабжение гипофиза. Это состояние, известное как апоплексия гипофиза, не распространено, но оно может привести к быстрому развитию симптомов, и это часто является неотложной медицинской помощью.
Симптомы, вызванные опухолями, вырабатывающими избыток гормонов
Симптомы от избыточных гормонов гипофиза зависят от того, какой гормон (гормоны) вырабатывает опухоль. (Даже когда опухоль производит избыток гормонов, она все равно может вызывать некоторые из вышеперечисленных симптомов, таких как изменения зрения или головные боли).
Аденомы, секретирующие гормон роста (соматотрофные аденомы). Эффекты опухолей, вызывающих слишком много гормона роста (GH), отличаются у детей и подростков от взрослых.
У детей и подростков высокий уровень GH может стимулировать рост почти всех костей в организме, что известно как гигантизм. Признаки и симптомы могут включать:
- Высокий рост
- Очень быстрый рост
- Боль в суставах
- Повышенная потливость
У взрослых кости рук и ног больше не могут расти, даже когда уровень GH очень высок, поэтому люди не становятся выше. Но кости в руках, ногах и черепе взрослого человека могут расти на протяжении всей жизни. Слишком много GH во взрослом возрасте вызывает состояние, называемое акромегалией. Признаки и симптомы могут включать:
- Рост только рук и ног
- Изменения в лице (из-за роста костей лица)
- Более широкий интервал между зубами и выступающая челюсть (из-за роста челюстной кости)
- Угрубление голоса
- Утолщение языка и неба, приводящее к нарушениям сна, таким как храп и апноэ во сне (паузы в дыхании)
- Утолщение кожи
- Увеличение роста волос на теле
- Онемение или покалывание в руках или ногах
- Синдром запястного канала
- Боль в суставах
- Повышенная потливость
- Высокий уровень сахара в крови или даже сахарный диабет
- Высокое артериальное давление
- Болезни сердца
Многие из этих изменений могут происходить очень медленно, и люди могут не заметить их, пока не посмотрят на свою старую фотографию или не попытаются надеть шляпу, кольцо, перчатки или обувь, которую они не носили много лет.
Кортикотропин (АКТГ)-секретирующие аденомы (кортикотрофные аденомы). Высокий уровень АКТГ заставляет надпочечники вырабатывать избыток стероидных гормонов, таких как кортизол. Это вызывает симптомы, которые врачи объединяют как болезнь Кушинга. У взрослых симптомы могут включать:
- Необъяснимое увеличение веса (в основном жировые отложения в области лица, груди и живота)
- Фиолетовые растяжки на груди или животе
- Появившийся или повышенный рост волос (на лице, груди и/или животе)
- Отек и покраснение лица
- Акне
- Дополнительный жир на задней части шеи
- Снижение настроения или депрессия
- Легкое появление синяков
- Высокий уровень сахара в крови или даже сахарный диабет
- Высокое артериальное давление
- Снижение интереса к сексу
- Изменения в менструальных периодах у женщин
- Ослабление костей, которое может привести к остеопорозу или даже переломам
Большинство этих симптомов может проявляться и у детей. Дети с болезнью Кушинга могут также перестать расти и иметь проблемы со школьной успеваемостью.
Пролактин-секретирующие аденомы (пролактиномы или лактотрофные аденомы). Пролактиномы чаще всего встречаются у молодых женщин и пожилых мужчин.
- У женщин до периода менопаузы высокий уровень пролактина приводит к тому, что менструальные периоды становятся менее частыми или прекращаются. Высокий уровень пролактина также может вызвать аномальное производство грудного молока, называемое галактореей.
- У мужчин высокий уровень пролактина может вызвать рост груди и выработку молока, а также эректильную дисфункцию (проблемы с эрекцией)
- Как мужчины, так и женщины могут иметь потерю интереса к сексу, бесплодие и ослабление костей (остеопороз).
Эти опухоли также могут иногда расти достаточно большими, чтобы давить на близлежащие нервы и части мозга, что может вызвать головные боли и проблемы со зрением. У женщин, у которых нет месячных (например, у девочек до полового созревания и у женщин после менопаузы), пролактиномы могут не замечаться до тех пор, пока они не станут достаточно большими, чтобы вызвать эти симптомы.
Тиротропин (ТТГ)-секретирующие аденомы (тиротроф аденомы). Эти редкие опухоли производят слишком много тиреотропного гормона (TSH), который затем заставляет щитовидную железу вырабатывать избыточное количество гормонов щитовидной железы. Это может вызвать симптомы гипертиреоза (сверхактивная щитовидная железа), такие как:
- Быстрое или нерегулярное сердцебиение
- Тремор (дрожь)
- Потеря веса
- Повышенный аппетит
- Чувство тепла или жара
- Потливость
- Проблемы с засыпанием
- Тревога
- Ощущение комка в передней части шеи (от увеличенной щитовидной железы).
Гонадотропин-секретирующие аденомы. Эти опухоли производят лютеинизирующий гормон (ЛГ) и/или фолликулостимулирующий гормон (ФСГ).
Большинство гонадотропин-секретирующих аденом не вырабатывают достаточно гормонов, чтобы вызвать симптомы, поэтому они в основном являются нефункциональными аденомами. Эти опухоли могут вырасти достаточно большими, чтобы вызвать такие симптомы, как головные боли и проблемы со зрением, прежде чем они будут обнаружены.
Надавливая на остальную часть гипофиза, эти опухоли также могут иногда приводить к более низким уровням половых гормонов, таких как эстроген, прогестерон и тестостерон. Это может привести к нерегулярным менструальным периодам у женщин или эректильной дисфункции и снижению интереса к сексу у мужчин.
Реже гонадотрофные аденомы вырабатывают избыточные гормоны, что приводит к более высоким уровням половых гормонов. Большинство этих опухолей возникают у взрослых среднего возраста, и более высокий уровень гормонов обычно не приводит к каким-либо симптомам. Но они могут вызывать проблемы у молодых людей, такие как нерегулярные менструальные периоды у молодых женщин или ранние признаки полового созревания у девочек.
Стадии опухолей гипофиза
Для большинства видов рака стадийность — это процесс, используемый для определения того, распространился ли рак. Это делается для того, чтобы помочь в лечении. Но опухоли гипофиза почти всегда доброкачественные и не распространяются, поэтому для них нет системы стадии. Карцинома гипофиза (рак) слишком редка для разработки системы постановки.
Наиболее полезной информацией для руководства лечением аденомы гипофиза является:
- Размер — микроаденома (менее 1 сантиметра) или макроаденома (1 сантиметр в поперечнике или больше).
- Растет ли она в близлежащие структуры (например, кости черепа)
- Независимо от размера — вызывает ли это такие симптомы, как изменения зрения, головные боли или проблемы, связанные с изменениями уровня гормонов.
- Является ли она функциональной (продуцирует избыточное количество гормонов, чтобы вызвать симптомы) или нефункциональной
- Если она функциональна, какой гормон (гормоны) она вырабатывает.
Диагностика опухолей гипофиза
Опухоли гипофиза обычно обнаруживаются, когда человек обращается к врачу из-за симптомов, которые у него есть. Но иногда эти опухоли не вызывают симптомов и они обнаруживаются, когда у человек проходит обследование из-за некоторых других проблем со здоровьем.
Если есть основания подозревать, что у вас может быть опухоль гипофиза, ваш врач проведет обследования чтобы выяснить это. Признаки и симптомы могут указывать на то, что у вас может быть опухоль гипофиза, но необходимы исследования чтобы быть уверенным в диагнозе и выяснить, что это за опухоль гипофиза.
Анамнез и физический осмотр
Если ваши симптомы заставляют вашего врача полагать, что у вас может быть опухоль гипофиза, первым будет сбор анамнеза, чтобы узнать как можно больше о симптомах и наследственности.
Врач также осмотрит вас, чтобы найти возможные признаки опухоли гипофиза или других проблем со здоровьем. Это, вероятно, будет включать в себя исследования для поиска проблем со зрением или нервной системой, которые могут быть вызваны опухолью.
Также ваш врач может направить вас к офтальмологу, чтобы более тщательно проверить ваше зрение, так как опухоли гипофиза могут повредить нервы, ведущие к глазам. Наиболее распространенным обследованием является измерение того, насколько хорошо вы можете видеть. Врач может также проверить ваше поле зрения, так как из-за давления опухоли они часто сужаются и вы не можете видеть вещи в стороне, фактически не глядя прямо на них.
Вы также можете быть направлены к другим врачам, таким как эндокринолог или нейрохирург , которые могут назначить другие тесты.
Лабораторные исследования уровня гормонов
Если ваш врач подозревает, что у вас может быть опухоль гипофиза, уровень гормонов в крови, моче и/или других жидкостях организма будет измеряться.
Соматотрофная аденома. Физический осмотр можетпомочь врачу при диагностике, потому что признаки и симптомы (акромегалии или гигантизма) часто очень характерны.
Первый шаг, как правило, заключается в проверке уровня инсулиноподобного фактора роста‑1 (IGF‑1) в крови. Когда уровень гормона роста (GH) высок, это заставляет печень вырабатывать больше IGF‑1. Уровни GH в крови также могут быть проверены, но тестирование уровня IGF‑1 часто может быть более полезным, потому что уровень IGF‑1 не сильно меняется в течение дня, в то время как уровень GH может. Если уровни IGF‑1 в крови (или обоих) очень высоки, диагноз почти наверняка является опухолью гипофиза. Если уровни немного увеличены, пероральный тест на толерантность к глюкозе часто проводится, чтобы быть уверенным. Вас попросят выпить сладкую жидкость, а затем уровень ГР и сахара в крови (глюкозы) будут измеряться в определенное время. Нормальной реакцией на внезапное употребление такого количества сахара является падение уровня GH. Но если уровень GH остается высоким, опухоль гипофиза, вероятно, является причиной.
Кортикотрофная аденома. Большинство признаков и симптомов АКТГ-секретирующих опухолей происходят от наличия слишком большого количества кортизола (стеродиторного гормона надпочечников) в организме. Но есть и другие причины, по которым в организме может быть слишком много кортизола, например, если человек принимает какой-то тип стероида или имеет опухоль надпочечников. Наличие слишком большого количества кортизола в организме приводит к состоянию, называемому синдромом Кушинга. Если у вас есть симптомы, предполагающие этот синдром, вам понадобятся обследования, чтобы увидеть, вызван ли он опухолью гипофиза (в этом случае это известно как болезнь Кушинга) или чем-то другим.
Обследования, которые могут быть сделаны:
- Ночной кортизол в слюне: этот тест измеряет уровень кортизола в слюне поздно ночью, чтобы увидеть, остается ли он повышенными. (Обычно он падает ночью.)
- 24-часовое определение кортизола в моче: для этого теста вы собираете всю мочу в течение 24-часового периода, которая затем проверяется для измерения ежедневного производства кортизола и других стероидных гормонов.
- Тест на подавление дексаметазона: этот тест включает в себя прием дозы кортизоноподобного препарата, называемого дексаметазоном, а затем проверку уровня кортизола в крови или моче.
- Отбор проб пазух Петросала: этот тест обычно проводится в операционной. Катетеры помещаются в вены на каждом внутренней бедоенной вене через крошечные разрезы и направляются в петросовые пазухи, которые представляют собой небольшие вены вблизи основания мозга, которые сливают кровь с каждой стороны гипофиза. Обычно проводится инъекция кортикотропин-высвобождающего гормона (CRH), что заставляет гипофиз производить больше АКТГ. Образцы крови берут из 2 катетеров в разное время до и после инъекции, а также из другой части тела. Эти образцы тестируются, чтобы увидеть, выше ли уровень АКТГ в крови из гипофиза (и если да, то если он выше с одной стороны, чем на другой). Если это так, то источником высокого уровня АКТГ, скорее всего, является опухоль гипофиза.
Часто требуется более одного из этих исследований, чтобы помочь отличить АКТГ-секретирующие опухоли гипофиза от других состояний, которые могут вызывать подобные симптомы, такие как опухоли надпочечников.
Лактотрофная аденома (пролактинома). Уровень пролактина в крови можно измерить для проверки пролактиномы. Уровни других гормонов в крови также могут быть проверены, так как другие типы опухолей гипофиза (и другие состояния) также могут иногда вызывать повышение уровня пролактина.
Гонадотрофная аденома. Уровень лютеинизирующего гормона (ЛГ) и фолликулостимулирующего гормона (ФСГ) в крови можно проверить, для того чтобы понять есть ли у вас гонадотропин-секретирующая опухоль. Уровни связанных гормонов, таких как эстроген, прогестерон и тестостерон, также часто проверяются.
Тиротрофная аденома. Тесты для измерения уровня тиреотропина в крови (также известного как thyroid-stimulating hormoneтиреотропный гормон или ТТГ) и гормонов щитовидной железы обычно могут идентифицировать людей с аденомой, секретирующей тиреотропин.
Нефункциональная аденома. Нефункциональные аденомы гипофиза не вырабатывают достаточно лишних гормонов, чтобы вызвать симптомы. Иногда, однако, уровни гормонов гипофиза в крови все еще могут быть выше, чем обычно, даже если они не вызывают симптомов. Они также могут быть ниже нормы , если опухоль стала достаточно большой, чтобы давить на клетки гипофиза, которые обычно вырабатывают эти гормоны. Из-за этого проверка уровня гормонов в крови все еще может быть полезной.
Обследование на несахарный диабет
Несахарный диабет может развиться, если опухоль гипофиза становится достаточно большой, чтобы повредить ту часть гипофиза, которая сохраняет гормон вазопрессин (также известный как антидиуретический гормон или АДГ), что приводит к тому, что слишком много воды теряется в моче. Это состояние может также иметь другие причины, включая операцию по лечению опухолей гипофиза или других опухолей вблизи гипофиза.
Во многих случаях причина несахарного диабета может быть определена с помощью тестов, которые измеряют количество мочи, вырабатываемой в течение 24-часового периода, уровень натрия и глюкозы в крови, а также осмоляльность (общая концентрация соли) крови и мочи.
Если эти результаты теста не ясны, то может быть проведен тест на лишнюю жидкость. В этом тесте вам не разрешается пить жидкость в течение нескольких часов, иногда на ночь. После ограничения воды будут проверены ваша кровь и мочевая осмолажность и уровень натрия в крови. Если ваш гипофиз не вырабатывает достаточно вазопрессина, вы будете продолжать вырабатывать мочу, даже если вы не принимаете жидкость. Это приведет к тому, что ваша мочевая осмолажность останется низкой, а не расти, как обычно, если ваша моча была сосредоточена. Вам также может быть сделана инъекция вазопрессина, чтобы увидеть, исправляет ли это проблему.
Визуальное обследование
Визуальные тесты используют рентгеновские лучи, магнитные поля или другие средства для создания изображений внутренней части вашего тела.
Магнитно-резонансная томография (МРТ). МРТ используют радиоволны и магнитное излучение для создания подробных изображений внутренней части тела. Это обследование очень полезно для изучения головного и спинного мозга, и оно считается лучшим способом найти опухоли гипофиза. Изображения МРТ обычно более детализированы, чем изображения с компьютерной томографии. Они могут показать макроаденомы гипофиза, а также большинство микроаденом. МРТ может не обнаруживать очень маленьких микроаденом, хотя многие из них теперь можно увидеть с помощью более новых МРТ-машин, которые имеют более сильные магниты и могут показывать еще больше деталей.
Компьютерная томография (КТ). Компьютерная томография использует рентгеновские лучи для создания подробных изображений поперечного сечения части тела. Компьютерная томография может обнаружить аденому гипофиза, если она достаточно большая, но МРТ-сканирование используется гораздо чаще, чтобы посмотреть на мозг и гипофиз.
Биопсия
При диагностике рака и опухолей в большинстве других частей тела тесты на визуализацию и анализы крови могут предполагать определенный тип опухоли, но биопсия (удаление образца опухоли для исследования под микроскопом) часто является единственным способом быть уверенным в диагнозе. Во многих случаях врачи не будут лечить опухоль, пока не будет сделана биопсия.
Биопсия, однако, обычно не требуется перед лечением опухоли гипофиза. Одна из причин заключается в том, что гормональные тесты для большинства типов аденом гипофиза очень точны, поэтому биопсия вряд ли даст гораздо больше информации. Биопсия в этой части тела также может представлять риск серьезных побочных эффектов, даже если этот риск невелик. Также некоторые виды аденом можно лечить без хирургического вмешательства, с помощью лекарственных средств или лучевой терапии. Когда опухоли гипофиза удаляются хирургическим путем, они рассматриваются под микроскопом, чтобы определить их точный тип. Специальные пятна могут быть использованы на опухоли для окрашивания областей, вырабатывающих гормоны, а также могут быть сделаны другие лабораторные тесты, чтобы помочь классифицировать опухоль.
Лечение опухолей гипофиза
Почти все опухоли гипофиза являются аденомами. Эти опухоли являются доброкачественными (не онкология), но они все еще могут вызывать серьезные проблемы со здоровьем. Лечение аденомы гипофиза зависит от того, вырабатывает ли она избыток гормонов, и, если это так, какой гормон она вырабатывает. Лечение также зависит от размера опухоли.
Типы лечения, которые могут быть использованы для опухолей гипофиза, включают:
- Хирургическое лечение
- Лучевая терапия
- Лекарства для лечения опухолей гипофиза
Хотя многие опухоли гипофиза нуждаются в лечении, но не все. Например, если опухоль обнаружена на обследовании, сделанном по какой-то другой причине, и это не вызывает никаких проблем, наблюдение за опухолью вместо того, чтобы лечить ее сразу, может быть лучшим вариантом.
Опухоли гипофиза часто требуют лечения со стороны команды врачей. Врачи вашей команды могут включать:
- Нейрохирург: врач, который использует хирургию для лечения опухолей головного мозга и гипофиза
- Эндокринолог: врач, лечащий заболевания в железах, вырабатывающих гормоны
- Отоларинголог: врач, который лечит состояния ушей, носа и горла (также известный как ЛОР-врач или ЛОР-хирург).
- Офтальмолог: врач, который лечит проблемы с глазами
- Радиационный онколог: врач, который использует радиацию для лечения рака и других опухолей
- Медицинский онколог: врач, который использует химиотерапию и другие лекарства для лечения рака и других опухолей
Если ваша опухоль нуждается в лечении, ваш врач должен обсудить с вами все ваши варианты лечения.
Хирургическое лечение опухолей гипофиза
Хирургическое лечение является основным способом лечения многих опухолей гипофиза. Как операция проводится и насколько она эффективна зависит от нескольких факторов, включая тип опухоли, ее размер и местоположение, а также от того, распространилась ли она на близлежащие структуры.
Транссфениодальная хирургия
Это самый распространенный способ удаления опухолей гипофиза. Транссфеноидальная хирургия проводится через сфеноидные пазухи, полое пространство в черепе за носовыми проходами и ниже мозга. Задняя стена синуса находится чуть ниже гипофиза.
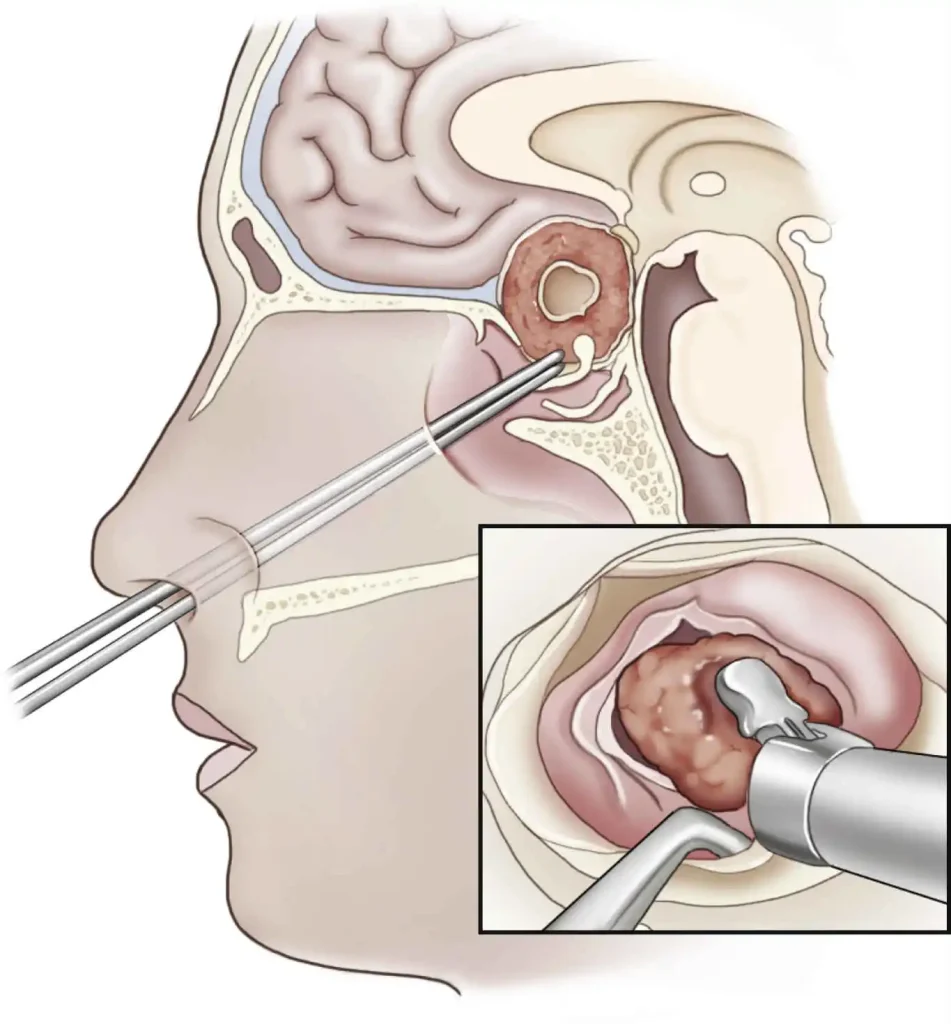
Все чаще эта операция проводится командой хирургов, в которую входят нейрохирург и отоларинголог. Чтобы добраться до гипофиза, хирург сначала делает небольшой разрез внутри носа, а затем открывает костные стенки сфиноидной пазухи небольшими хирургическими инструментами. Затем через отверстие пропускают другие инструменты для удаления опухоли. Хирург может смотреть на опухоль и близлежащие структуры с помощью эндоскопа, тонкой волоконно-оптической трубки с крошечной видеокамерой на кончике. Ни одна часть мозга не затрагивается во время транссфероидальной хирургии, поэтому вероятность повреждения мозга очень низка. Есть меньше побочных эффектов с этим подходом, чем с краниотомией и также нет видимого шрама. Но иногда труднее удалить большие опухоли таким образом.
Когда эта операция проводится опытным нейрохирургом, а опухоль мала (микроаденома), шансы на ее полное удаление высоки. Если опухоль большая или выросла в близлежащие структуры (такие как нервы, ткани мозга или ткани, покрывающие мозг), шансы на полное удаление опухоли ниже, и вероятность повреждения близлежащих мозговых тканей, нервов и кровеносных сосудов выше.
Краниотомия
Если опухоль гипофиза больше или сложнее, может потребоваться краниотомия. Эта операция проводится через отверстие в передней части черепа, в одну сторону. Хирург должен работать осторожно под и между долями мозга, чтобы достичь опухоли. Краниотомия имеет более высокую вероятность черепно-мозговой травмы и других побочных эффектов, чем транссфеноидальная хирургия для небольших опухолей, но она безопаснее для крупных и сложных опухолей, потому что хирург лучше способен видеть и достигать опухоли, а также близлежащих нервов и кровеносных сосудов.
Планирование хирургии. Как для транссфеноидной хирургии, так и для краниотомии хирург может использовать изображение с помощью МРТ или КТ перед операцией, чтобы узнать как можно больше об опухоли и близлежащих структурах. Важно знать, насколько велика опухоль, где она находится в гипофизе, распространилась ли она за пределы гипофиза и где находятся важные близлежащие структуры. Это помогает спланировать лучший способ сделать операцию и дает представление о том, насколько вероятно, что опухоль может быть удалена полностью. Редко для очень больших опухолей, которые распространились на близлежащие ткани, оба типа хирургии используются одновременно, чтобы попытаться удалить всю опухоль.
В целом, меньшие опухоли гипофиза легче удалять хирургическим путем. Чем больше и более инвазивная опухоль, тем меньше вероятность того, что опухоль может быть удалена полностью. Побочные эффекты также имеют тенденцию быть более вероятны после операции для удаления крупных инвазивных опухолей.
Возможные побочные эффекты хирургии
Некоторые осложнения, такие как кровотечение, инфекции или реакции на анестезию, могут возникать во время или после любого типа операции. Они редки, но могут случиться. Хирургия опухолей гипофиза проводится в очень небольшом пространстве, которое окружено важными структурами. Хирурги очень осторожны, чтобы ограничить любые проблемы как во время, так и после операции. Тем не менее, очень редко, гипофизная хирургия может привести к повреждению больших артерий, мозговой ткани или нервов вблизи гипофиза. Это может привести к осложнениям, таким как повреждение головного мозга, инсульт или долгосрочные проблемы со зрением.
Большинство людей, перенесших транссфениодальную хирургию, будут иметь синусовую головную боль и заложенность носа в течение недели или 2‑х после операции.
Когда хирурги используют транссфениодальный подход для достижения гипофиза, они создают временный путь между носовыми пазухами и дыхательными путями и мозгом. Пока это не заживает, человек может заболеть менингитом, который является воспалением мозговых оболочек (тонкие защитные слои, покрывающие мозг). Повреждение мозговых оболочек также может привести к утечке спинномозговой жидкости (CSF, жидкости, которая купается и смягчает мозг) из носа. Вероятность того, что это произойдет, в некоторой степени зависит от размера и типа опухоли.
Несахарный диабет, который возникает, когда недостаточно вазопрессина высвобождается задним гипофизом, может появиться сразу после операции, но он обычно проходит сам по себе в течение нескольких недель после операции.
Повреждение других частей гипофиза может привести к симптомам из-за недостатка гормонов гипофиза. Это редкость после операции для небольших опухолей, но это может быть неизбежно при лечении некоторых более крупных опухолей. Низкий уровень гормонов после операции можно лечить лекарствами для замены определенных гормонов, обычно вырабатываемых гипофизом и другими железами.
За вами будут внимательно следить после операции, и ваш уровень гормонов и других важных веществ в крови будет часто проверяться.
Некоторые побочные эффекты, возможно, придется лечить. Например, к примеру:
- Если несахарный диабет не исчезает сам по себе, его, возможно, придется лечить десмопрессиновым назальным спреем.
- Если уровень витамина и/или минералов изменяется, вам могут понадобиться добавки на некоторое время. Например, уровень калия часто падает, поэтому вам может потребоваться получить его внутривенно сразу после операции.
Поговорите со своим врачом о том, что вы должны следить и что вы должны делать, если у вас есть какие-либо проблемы.
Лучевая терапия опухолей гипофиза
Лучевая терапия использует высокоэнергетические рентгеновские лучи или частицы для уничтожения опухолевых клеток. Радиация направлена на опухоль из источника вне тела.
Лучевая терапия может быть рекомендована для лечения опухоли гипофиза, если:
- Хирургия не подходит по какой-то причине
- Некоторые опухоли гипофиза остаются или возвращаются после операции
- Опухоль вызывает симптомы, которые не контролируются лекарствами
Лучевая терапия может хорошо работать, особенно при контроле роста опухоли. Тем не менее, она имеет тенденцию работать медленнее в контроле избыточной выработки гормонов гипофиза. Часто могут пройти месяцы или даже годы, прежде чем выработка избыточных гормонов будет полностью контролироваться.
Лучевая терапия очень похожа на рентген, но используемые дозы радиации намного сильнее. Прежде чем начать лечение по МРТ снимкам определят точное местоположение, размер и форму опухоли. Эта сессия планирования, называемая симуляцией, используется для определения правильных углов для наведения лучей излучения, формы пучков и надлежащей дозы излучения.
Само лечение не является болезненным, во время лечения пациент лежит на специальном столе, в то время как машина доставляет излучение с точных углов. Каждый сеанс обычно длится от 15 до 30 минут. Большая часть этого времени тратится на то, чтобы убедиться, что пациент находитесь в правильном положении, чтобы излучение было направлено правильно.
Виды лучевой терапии
Основными способами проведения лучевой терапии для опухолей гипофиза являются:
- Фракционная лучевая терапия
- Стереотаксическая радиохирургия (SRS)/стереотаксическая лучевая терапия (SRT)
Выбор того, какой из них использовать, зависит от таких факторов, как размер и расположение опухоли, если опухоль вырабатывает избыток гормонов.
Фракционная лучевая терапия
При таком подходе общая доза облучения разбивается (фракционируется) на более мелкие дозы, которые обычно назначаются 5 раз в неделю в течение 4–6 недель. Более высокие дозы радиации могут повредить нормальную ткань мозга, поэтому врачи пытаются доставить излучение в опухоль, давая минимально возможную дозу нормальным окружающим областям мозга. Некоторые новые методы могут помочь врачам более точно сфокусировать радиацию.
Интенсивная модулированная лучевая терапия (IMRT)
IMRT является формой 3D-лучевой терапии. Он использует результаты визуализации, таких как МРТ и специальные компьютеры, чтобы точно отобразить местоположение опухоли. Затем компьютерная машина перемещается вокруг пациента, чтобы доставить излучение. IMRT позволяет врачу формировать лучи излучения и нацеливать их на опухоль со многих углов. Интенсивность (сила) пучков также может быть скорректирована, чтобы ограничить дозу, достигающую близлежащих нормальных тканей. Это может означать меньше побочных эффектов. Многие крупные больницы и онкологические центры в настоящее время используют IMRT.
Протонная лучевая терапия
Эта форма лечения использует пучки протонов, а не рентгеновские лучи для уничтожения опухолевых клеток. Протоны — это положительные части атомов.
В отличие от рентгеновских лучей, которые высвобождают энергию как до, так и после того, как они достигают своей цели, протоны наносят небольшое повреждение тканей, через которые они проходят, и высвобождают свою энергию только после путешествия на определенное расстояние. Врачи могут использовать это свойство, чтобы доставить больше радиации к опухоли с меньшим повреждением нормальной ткани головного мозга.
Протонная лучевая терапия требует узкоспециализированного оборудования и проводится не везде.
Стереотаксическая радиохирургия (SRS)/стереотаксическая лучевая терапия (SRT). Этот тип лечения обеспечивает большую, точную дозу облучения в область опухоли, либо в одном сеансе лечения (для SRS), либо в несколько сеансов (для SRT). Реальной хирургии в этом лечении нет. Радиохирургия точно нацелена на опухоль, ограничивая радиационное воздействие близлежащих структур и остальной части мозга.
Головная рама может быть прикреплена к черепу, чтобы помочь нацелить лучи излучения. (Иногда сетчатая маска для лица используется для удержания головы на месте.) После того, как КТ или МРТ показали точное местоположение опухоли, излучение фокусируется на ней с разных углов.
- В одном подходе тонкие лучи излучения от машины сосредоточены на опухоли с сотен разных углов в течение короткого периода времени. Каждый луч слабый, но все они сходятся в опухоли, чтобы дать более высокую дозу радиации. Примером такой машины является гамма-нож.
- Другой подход использует подвижный линейный ускоритель (машина, которая создает излучение), который управляется компьютером. Вместо того, чтобы доставлять много лучей одновременно, эта машина перемещается вокруг головы пациента, чтобы доставить тонкий пучок излучения к опухоли с разных углов. Несколько машин с такими названиями, как X‑Knife, CyberKnife и Clinac, используются для этого типа стереотаксической радиохирургии.
SRS обычно доставляет всю дозу облучения за один сеанс, хотя она может быть повторена при необходимости. Для SRT (иногда называемой фракционированной радиохирургией), врачи дают облучение в нескольких методах лечения, чтобы доставить ту же или немного более высокую дозу.
Преимущества стереотаксического излучения обычно видны немного раньше, чем с другими формами лучевой терапии, но все еще могут потребоваться месяцы, чтобы быть полностью эффективным.
К сожалению, эта терапия может быть не очень хорошим вариантом для опухолей, которые очень близки к зрительным нервам. Это также может не быть полезным для опухолей, которые имеют необычную форму.
Возможные побочные эффекты лучевой терапии
Лучевая терапия иногда может влиять на близлежащие нормальные структуры, что может привести к побочным эффектам. Например, к примеру:
- Некоторые люди могут чувствовать усталость или раздражение во время лучевой терапии.
- Тошнота, рвота и головные боли возможны, но не распространены.
- Радиация может повредить оставшиеся нормальные части гипофиза. Это может привести к потере функции гипофиза с течением времени, поэтому может потребоваться лечение гормонами.
- Радиация может повредить нормальную ткань мозга вблизи гипофиза, что может повлиять на умственную функцию спустя годы.
- Радиоподача может повредить зрительные нервы, что может привести к изменению зрения.
- Радиоподача может увеличить риск развития опухоли головного мозга в более позднем возрасте, хотя этот риск низок у взрослых.
Лекарства для лечения опухолей гипофиза
Многие лекарства можно использовать для лечения опухолей гипофиза. Для некоторых опухолей гипофиз может быть единственным необходимым лечением. Для других опухолей лекарства могут не использоваться, если другие методы лечения, такие как хирургия или лучевая терапия, не эффективны.
Препараты для лактотрофной аденомы (пролактиномы)
Пролакттиномы производят слишком много пролактина, который может вызывать такие симптомы, как снижение сексуальной функции или избыточное производство молока у молодых женщин. Эти опухоли также могут расти достаточно большими, чтобы давить на близлежащие нервы, вызывая такие симптомы, как головные боли или изменения зрения.
Агонисты дофамина обычно могут остановить пролактиному от выработки слишком большого количества пролактина и могут уменьшить эти опухоли. Один из этих препаратов часто является единственным лечением, необходимым для этих опухолей. Каберголин и бромокриптин (Парлодель) чаще всего используются. Оба препарата работают хорошо, но каберголин, кажется, работает лучше, и его можно принимать один или два раза в неделю вместо каждого дня.
Эти препараты работают настолько хорошо, что хирургическое вмешательство обычно не требуется при пролактиномах. Даже если опухоль не уменьшается, эти препараты часто могут удерживать пролактиномы от роста. Редко, что пролактиномы становятся устойчивыми к этим препаратам.
Возможные побочные эффекты агонистов дофамина включают сонливость, головокружение, тошноту, рвоту, диарею или запор, головные боли, спутанность сознания и депрессию. Для женщин, у которых высокий уровень пролактина вызывал бесплодие, эти препараты могут восстанавливать фертильность. Каберголин может вызывать меньше побочных эффектов, чем бромокриптин.
Препараты для соматотрофных аденом (растущих гормоносекретворных опухолей)
Эти опухоли производят слишком много гормона роста (GH), что может привести к акромегалии у взрослых и гигантизму у детей.
Лекарства не работают так же хорошо для этих опухолей, как для некоторых других типов опухолей гипофиза.Хирургия часто является первым лечением этих опухолей, но лекарства могут быть полезны, если опухоль не может быть удалена полностью или если человек не может сделать операцию по какой-либо причине.
Соматостатина аналоги. Октреотид (Сандостатин, Миккасса), ланреотид (Соматулин Депо) и пазиреотид (Сигнифор ЛАР) являются лабораторными формами природного гормона соматостатина. Соматостатин прикрепляется к рецепторам на клетках в гипофизе, включая клетки аденомы, которые блокируют выработку GH (также известный как соматотропин). Октреотид часто является первым препаратом, который используется для этих опухолей, потому что доза может быть скорректирована при необходимости. Его сначала дают в виде инъекции под кожу, как правило, 3 раза в день. Все 3 из этих препаратов также доступны в формах более длительного действия, которые можно вводить под кожу каждые 4–6 недель. Октреотид и ланреотид используются чаще. Пасиреотид с большей вероятностью повышает уровень глюкозы (сахара) в крови, поэтому он обычно не используется, если другие препараты не работают. Октетотид также доступен в виде капсулы, которую можно принимать через рот, как правило, два раза в день. Это может быть вариантом для людей, чьи опухоли отреагировали на инъекции октреотида длительного действия или ланреотида.
Врачи измеряют, насколько хорошо эти препараты работают, проверяя уровни GH и IGF‑1 в крови. Эти препараты могут вернуть уровень IGF‑1 в норму примерно у половины пациентов, хотя опухоли, как правило, сокращаются очень медленно.
Побочные эффекты аналогов соматостатина могут включать замедление сердечных сокращений, тошноту, рвоту, диарею, газы, боль в желудке, головокружение, головную боль и боль в месте инъекции. Многие из этих побочных эффектов улучшаются или даже исчезают со временем. Они также могут вызывать камни в желчном пузыре, а пазиреотид может вызвать диабет или ухудшить его, если у человека он уже есть.
Агонист рецептора соматостатина
Палтустоин (Palsonify) работает во многом так же, как аналоги соматостатина, связываясь с рецептором соматостатина на клетках гипофиза. Это помогает остановить аденомные клетки от производства слишком большого количества GH. Этот препарат можно использовать для лечения взрослых, чья опухоль не может быть удалена полностью, или которые по какой-то причине не могут сделать операцию. Палтустоин принимается внутрь в виде таблетки, как правило, один раз в день. Как и в случае с аналогами соматостатина, врачи могут измерить, насколько хорошо этот препарат работает, проверяя уровни GH и IGF‑1 в крови.
Побочные эффекты палтустотина могут включать диарею, тошноту, рвоту, потерю аппетита и боль в животе. Менее распространенные, но более серьезные побочные эффекты могут включать камни в желчном пузыре, изменения уровня сахара в крови, изменения частоты сердечных сокращений, низкий уровень гормонов щитовидной железы и стеаторею.
Антагонисты гормона роста
Пегвисомант (Somavert) работает, блокируя действие гормона роста (GH) на другие клетки. Он очень эффективен в снижении уровня IGF‑1 в крови, но не блокирует секрецию GH гипофизом. Он также не уменьшает опухоли гипофиза, поэтому необходимы регулярные МРТ, чтобы убедиться, что опухоль не растет. Этот препарат вводится под кожу, как правило, один раз в день, но со временем его можно давать реже, например, через день. Его можно использовать отдельно, наряду с аналогом соматостатина, или вместе с каберголином . Имеет тенденцию иметь несколько побочных эффектов, но он может снизить уровень сахара в крови и вызвать легкое повреждение печени у некоторых людей.
Дофаминовые агонисты
Дофаминовые агонисты, такие как каберголин или бромокриптин, описанные более подробно выше в «Препараты для лактотрофных аденом (пролактиномы)», могут снизить уровень GH у некоторых людей, хотя они, по-видимому, не так эффективны, как аналоги соматостатина. Для этих опухолей необходимы более высокие дозы, чем для пролактином, и у некоторых людей возникают проблемы с побочными эффектами, которые они могут вызвать (обсуждались выше). Преимущество этих препаратов заключается в том, что их можно принимать в качестве таблетки.
Препараты кортикотрофные (ACTH-секретирующие опухоли)
Эти опухоли заставляют надпочечники вырабатывать избыток стероидных гормонов, таких как кортизол, что может привести к болезни Кушинга. Как правило, хирургическое лечение является предпочтительным методом лечения этих опухолей, если это возможно.
Многие виды лекарств можно попробовать, но они не всегда работают так же хорошо для опухолей, секретирующих АКТГ, как для некоторых других типов опухолей гипофиза.
- Пасиреотид (Синьфифор) может помочь некоторым людям, у которых есть болезнь Кушинга, когда операция не является вариантом или не работает. Его вводят под кожу, два раза в день. Наряду с побочными эффектами, такими как тошнота, рвота и диарея, этот препарат может вызвать высокий уровень сахара в крови и камни в желчном пузыре.
- Каберголин также может помочь некоторым людям с болезнью Кушинга.
- Ингибиторы торидогенеза могут быть использованы для предотвращения образования надпочечников кортизола, но они не влияют на саму опухоль гипофиза. Эти препараты включают осилодростат (Isturisa), кетоконазол, левокэтоконазол, этомидат, метирапон и митотан. Эти препараты иногда могут быть полезны после операции или облучения (или если операция не является вариантом), но их часто бывает трудно принять из-за их побочных эффектов.
- Мифепристон является блокатором рецепторов кортизола. Он ограничивает воздействие кортизола на другие ткани в организме. Этот препарат может помочь в лечении высокого уровня сахара в крови у людей с болезнью Кушинга, но он не влияет на саму опухоль гипофиза. Он может иметь серьезные побочные эффекты и требует тщательного мониторинга.
Препараты для тиротрофных аденом (тиротропиновых [TSH]-секретирующих опухолей)
Основным методом лечения этих редких опухолей является, как правило,операция, которая проводится чтобы попытаться полностью удалить опухоль. Но важно восстановить уровень гормонов щитовидной железы до нормального уровня перед операцией. Обычно это делается путем введения аналога соматостаттина, такого как октреотид в течение нескольких месяцев до операции. Это также может помочь уменьшить опухоль и облегчить операцию. Аналог соматостаттина также может быть использован после операции, если опухоль не удаляется полностью. Также могут использоваться агонисты дофамина, такие как каберголин или бромокриптин.
Препараты для нефункциональных опухолей гипофиза
Эти опухоли не вырабатывают избыток гормонов. Хирургия, как правило, является первым лечением этих опухолей, за которым может последовать лучевая терапия, если опухоль не может быть удалена полностью или если она рецидивирует после операции. Если эти методы лечения не эффективны, используются такие препараты, как агонисты дофамина или аналоги соматостатина, они могут быть полезны для некоторых людей, хотя исследования этих лекарств имели неоднозначные результаты.
Препараты для агрессивных опухолей гипофиза и карцином гипофиза
Эти типы опухолей встречаются редко, но они имеют тенденцию быстро расти. Они могут вторгаться в близлежащие структуры или распространяться на другие части тела. Для функционирующих опухолей (тех, которые вырабатывают избыточные гормоны), могут использоваться многие из тех же препаратов, описанных выше, могут быть использованы (в зависимости от того, какой гормон производит опухоль), хотя могут потребоваться более высокие дозы и/или комбинации лекарств. Поскольку эти опухоли, как правило, быстро растут, химиотерапевтические препараты, которые атакуют быстро растущие клетки, иногда могут быть полезны. Темозоломид является химиопрепарат, используемым чаще всего, но другие могут быть опробованы, если не работают.
Лечение функциональных (гормонообразующих) опухолей гипофиза.
Лечение функциональных аденом гипофиза (опухолей, которые вырабатывают избыток гормонов) зависит от того, какой тип гормона они вырабатывают.
Лечение лактотрофных аденом (пролактиномы)
В отличие от большинства других опухолей гипофиза, хирургическое вмешательство обычно не является первым лечением этих пролактин-секретирующих опухолей. Иногда эти опухоли можно просто наблюдать, не лечим их сразу. Если опухоль не очень большая и не вызывает надоедливых симптомов, уровень пролактина в крови можно регулярно проверять. Если они начинают расти, можно сделать МРТ, чтобы увидеть, растет ли опухоль. Если лечение необходимо, лекарства, известные как агонисты дофамина или бромкриптин), используются в первую очередь. Они обычно снижают уровень пролактина и достаточно хорошо сокращают (или замедляют рост) пролактином, чтобы хирургическое вмешательство не было необходимо. Эти препараты обычно снижают уровень пролактина в течение нескольких недель, и они часто уменьшают опухоли в течение нескольких месяцев (хотя иногда это занимает больше времени).
Если лечение одним из этих препаратов работает, человек может принимать его до конца жизни. Однако, если лечение продолжает работать с течением времени (обычно не менее 2 лет), и МРТ-сканирование больше не показывает опухоль, прекращение приема лекарства может быть вариантом лечения. Если опухоль недостаточно хорошо реагирует на начальную дозу препарата, можно попробовать перейти на более высокую дозу или перейти на другой препарат. Если это не помогает, или если побочные эффекты препарата слишком назойливы, обычно проводится операция, чтобы попытаться удалить опухоль.
Лучевая терапия может быть использована после операции, чтобы попытаться снизить риск возвращения опухоли, особенно для более крупных опухолей (макроаденом). Это также может быть вариантом, если медикаментозное лечение и хирургическое вмешательство не работают.
Для женщин с пролактиномами, которые хотят забеременеть, антагонист дофамина может использоваться как для лечения опухоли, так и для восстановления регулярных менструальных циклов. Однако эти препараты не были тщательно изучены во время беременности, поэтому их прием обычно останавливают, как только женщина беременеет. Если опухоль становится достаточно большой во время беременности, чтобы вызвать симптомы, препарат можно начать принимать снова.
Лечение соматотрофных аденом (растущих гормоносекретворных опухолей)
Опухоли гипофиза, которые производят слишком много гормона роста (GH), могут вызвать акромегалию у взрослых и гигантизм у детей. Хирургия обычно является первым лечением этих аденом. Цель состоит в том, чтобы удалить всю опухоль, хотя это не всегда возможно, особенно для более крупных опухолей. Иногда аналог соматостатина, такой как октреотид или ланреотид, может быть дан в течение нескольких месяцев до операции. Это может уменьшить опухоль и помочь с другими симптомами, которые могут улучшить вероятность полного удаления опухоли.
Уровни GH в крови и инсулиноподобный фактор роста‑1 (IGF‑1) будут проверены через несколько месяцев после операции, как правило, вместе с МРТ для поиска признаков опухоли. Если какая-либо опухоль остается, варианты могут включать:
- Вторая операция (если это можно сделать)
- Лечение аналогом соматостатина (например, октреотид или ланреотид) или агонистом рецептора соматостатина (например, палтустотин).
- Лучевая терапия, чаще всего, когда хирургия и медикаментозное лечение не работают. Это связано с тем, что радиация часто работает очень медленно, и со временем это может привести к низкому уровню других гормонов гипофиза.
Для людей, которые по какой-то причине не могут сделать операцию (или которые не хотят хирургического вмешательства), лечение аналогом соматостаттина или агонистом рецептора соматостатина обычно является первым лечением.
Если эти препараты не работают, могут быть опробованы другие виды лекарств, такие как пегвидом (антагонист GH), или каберголин или бромокриптин (агонисты дофамина). Для получения дополнительной информации о препаратах, используемых для лечения этих опухолей, включая то, как они получаются, и возможные побочные эффекты.
Лечение кортикотрофных аденом (ACTH-секретирующих опухолей)
Эти опухоли дейсвуют на надпочечники, которые производят избыток стероидных гормонов, таких как кортизол, что может привести к болезни Кушинга. Хирургия обычно является основным средством лечения этих опухолей, если это возможно. Если операция не удаляет опухоль полностью или если она отрастает, дальнейшие варианты лечения включают вторую операцию или лучевую терапию. Радиация часто может занять много месяцев, поэтому лекарства, помогающие контролировать уровень кортизола, могут быть даны в то же время. Если хирургия и облучение не контролируют уровень кортизола, или если эти методы лечения не могут быть использованы по какой-либо причине, другие варианты могут включать использование лекарств или удаление обеих надпочечников. Несколько типов лекарств могут быть полезны для аКТГ-секретирующих опухолей, таких как пасиреотид (аналог соматостатина) или каберголин (агонист дофамина). Другие лекарства могут помочь предотвратить выработку надпочечников кортизола или могут помочь ограничить действие кортизола в организме. Но некоторые из этих препаратов могут иметь серьезные побочные эффекты, которые затрудняют их прием в течение длительного времени.
Если эти методы лечения не помогают, или если человек не может принимать лекарства из-за их побочных эффектов, обе надпочечники могут быть удалены в ходе операции, называемой двусторонней адренаэлектросомией. Обычно это можно сделать с помощью лапароскопической хирургии, делая небольшие разрезы в животе вместо одного большого. Хирург работает через эти небольшие разрезы со специальными длинными тонкими инструментами, в том числе с крошечной видеокамерой на конце, чтобы заглянуть в живот. Эта операция останавливает все производство кортизола, поэтому высокий уровень кортизола больше не будет проблемой. Но после операции человеку нужно будет принимать таблетки, чтобы заменить надпочечники стероидные гормоны на всю оставшуюся жизнь.
Если надпочечники собираются удалить, гипофиз сначала будет обработан радиацией. Если это не сделано, удаление надпочечников может привести к тому, что опухоль гипофиза станет больше и даже начнет расти в структуры вблизи гипофиза. Это известный как синдром Нельсона. Если аденома становится достаточно большой, она может повредить оставшиеся нормальные части гипофиза, вызывая проблемы с дефицитом гормонов. Это также может привести к высокому уровню АКТГ. Поскольку АКТГ очень похож на гормон, который вызывает загар, высокий уровень АКТГ может затемнить кожу.
Лечение тиротрофных аденом (ТШ-секретирующих опухолей)
Эти редкие опухоли производят слишком много тиреотропного гормона (ТТГ), который заставляет щитовидную железу вырабатывать избыток гормонов щитовидной железы. Основным методом лечения этих опухолей является хирургическое вмешательство. Это обычно хорошо работает для небольших опухолей, хотя более крупные опухоли часто труднее удалить полностью. Важно восстановить уровень гормонов щитовидной железы до нормального до операции. Обычно это делается путем введения аналога соматостатина, такого как октреотид в течение нескольких месяцев до операции. Это также может помочь уменьшить опухоль и облегчить операцию.
Если операция не удаляет опухоль полностью, или если это не может быть сделано по какой-то причине, варианты лечения могут включать препараты (аналог соматостатина, такие как октреотид или ланреотид, или дофаминовый агонист, такой как каберголин или бромокриптин) или лучевую терапию. Каждое из этих методов лечения может иметь плюсы и минусы. Например, если лекарства эффективны, их нужно принимать до конца жизни человека. Радиация часто занимает много месяцев, поэтому лекарства, подобные выше, часто нужно давать в то же время. Радиация может также вызывать побочные эффекты, такие как повреждение нормальных частей гипофиза, в то время как лекарства могут иметь свои побочные эффекты. Независимо от того, какой тип лечения используется, важно следить за признаками того, что опухоль возвращается после лечения. Это можно сделать с помощью анализов крови на уровень гормонов щитовидной железы, а также МРТ.
Лечение гонадотрофных аденом (психолы, секретирующие ФСГ/ЛГ)
Гормоны, вырабатываемые этими опухолями — фолликул-стимулирующим гормоном (ФСГ) и лютеинизирующим гормоном (ЛГ) — часто не вызывают симптомов, поэтому эти опухоли обычно не обнаруживаются, пока они не станут достаточно большими, чтобы вызвать симптомы, нажимая на близлежащие структуры. То есть, почти все эти опухоли по существу являются нефункциональными аденомами и рассматриваются как таковые.
Лечение нефункциональных опухолей гипофиза (опухоли, которые не делают избыточные гормоны)
Некоторые аденомы гипофиза не вырабатывают достаточно лишних гормонов, чтобы вызвать симптомы. Большинство из этих нефункциональных опухолей гипофиза являются гонадотрофными аденомами, которые не вырабатывают достаточно гормонов, чтобы вызвать какие-либо проблемы.
Не все из этих опухолей должны лечиться сразу, особенно если они маленькие и не растут или вызывают симптомы. Но большие опухоли и те, которые явно растут, часто нуждаются в лечении.
Крупные опухоли гипофиза (макроаденомы)
Большинство нефункционирующих опухолей гипофиза становятся достаточно большими, чтобы вызвать местные симптомы, такие как проблемы со зрением или головные боли, прежде чем они будут обнаружены. Они также могут вызывать симптомы, нажимая на нормальные части гипофиза, что может привести к снижению уровня гормонов гипофиза.
Эти макроаденомы чаще всего лечат хирургическим путем, если это можно сделать. Цель операции — удалить как можно больше опухоли. Это обычно может помочь облегчить любые симптомы, которые вызывает опухоль, и может снизить вероятность того, что опухоль вернется и вызовет проблемы в будущем. Некоторые макроаденомы могут быть удалены полностью, но это может быть невозможно для других опухолей, в зависимости от их размера и местоположения.
Если опухоль не может быть удалена полностью, если она возвращается после операции, или если человек по какой-то причине не может сделать операцию, может быть сделана лучевая терапия. Радиация, как правило, работает очень медленно (в течение многих месяцев), поэтому обычно это не первое лечение, особенно у людей, у которых есть симптомы. Поскольку радиация работает медленно, лекарства могут быть опробованы в то же время, чтобы помочь облегчить любые симптомы, которые вызывает опухоль, хотя лекарства не всегда полезны для нефункционирующих опухолей. МРТ-сканирование обычно делается в течение многих лет после лечения. Глазные осмотры и анализы крови на уровень гормонов также могут быть сделаны. Если опухоль возвращается, может быть использовано больше операций или облучения.
Лекарства обычно не помогают при лечении нефункционирующих опухолей, но некоторые из тех же препаратов, используемых при лечении функциональных опухолей гипофиза, могут быть опробованы, если операция и лучевая терапия не являются хорошими вариантами. Некоторые врачи сообщили об успехе использования химиотерапевтического препарата темозоломид для быстрорастущих опухолей.
Лечение инстанцидных случаев опухолей гипофиза
Это опухоли гипофиза, которые видны на сканировании головы, сделанных по другим причинам. Многие из них являются более мелкими опухолями (микроаденомами), но некоторые из них крупнее (макроаденомы). Эти опухоли обычно не вызывают очевидных симптомов, потому что они недостаточно велики, чтобы надавить на близлежащие структуры, и они не производят избыточный уровень любого гормона.
Для более крупных случайных образований часто проводятся обследования, чтобы увидеть, производит ли опухоль какие-либо избыточные гормоны, или это вызывает тонкие симптомы, о которых человек может не знать. Если что-то из этого верно, то часто рекомендуется лечение. (См. выше или лечение функциональных (гормон-изготовления) опухолей. В противном случае за опухолью часто можно внимательно наблюдать с помощью МРТ, чтобы увидеть, растет ли она.
Меньшие случайные образования обычно не меняются с течением времени, и врачи часто рекомендуют просто наблюдать их с помощью регулярного МРТ-сканирования, чтобы увидеть, начинает ли опухоль расти. Уровень гормонов также может быть проверен, хотя не все врачи согласны с тем, какие из них следует проверять или как часто. Если опухоль начинает расти или вызывать симптомы, ее можно лечить. Но важно найти правильный баланс, чтобы люди с случайными аномалиями не получали тестов или методов лечения, которые им на самом деле не нужны.
Лечение карциномы гипофиза
Карциномы гипофиза — очень редкие опухоли, которые обычно уже распространились на другие части тела к тому времени, когда они были обнаружены. Поскольку так мало людей имели этот тип рака, было трудно узнать много об этом, поэтому его может быть трудно диагностировать и лечить. Когда это возможно, команда медицинских экспертов должна обсудить рак, прежде чем принимать решение о том, какие тесты и варианты лечения могут быть лучшими.
Хирургическая операция, как правило, является первым лечением, если ее можно сделать. Операция может быть сделана для удаления опухолей и в других частях тела. Лучевая терапия также может быть вариантом, либо после операции, либо для людей, которые по какой-то причине не могут сделать операцию. Эти методы лечения могут помочь предотвратить или облегчить симптомы, удалив опухоль, уменьшая ее или замедляя ее рост. Если опухоль не удаляется полностью или если она снова начинает расти, вторая операция может быть вариантом.
Для функциональных карцином гипофиза (тех, которые производят избыточные гормоны), можно попробовать те же лекарства, которые используются для лечения аденом гипофиза, но могут потребоваться более высокие дозы или комбинации лекарств.
Химиотерапия и новые препараты таргетной терапии могут быть другими вариантами в некоторых случаях. Химиопрепарат темозоломид часто является первым препаратом, который опробован, иногда наряду с лучевой терапией к опухоли. Если это не сработает, другие химиопрепараты могут быть вариантами, хотя неясно, насколько эффективными они могут быть.
Поскольку гипофизарная карцинома поражает так мало людей, было трудно изучить, какие методы лечения могут быть наиболее эффективными. Участие в клиническом испытании нового лечения может быть хорошим вариантом.
После лечения опухолей гипофиза
Для большинства людей с опухолями гипофиза лечение поможет удалить или контролировать опухоль. Для некоторых лечение поможет полностью избавиться от опухоли и им больше не нужно будет лечиться. У других опухоль может никогда не исчезнуть полностью, или им может понадобиться продолжать получать лекарства или другие методы лечения, чтобы помочь держать опухоль под контролем.
Может быть трудно не беспокоиться о том, что опухоль растет или возвращается. Это очень распространенная проблема у людей, у которых была опухоль гипофиза.Э
Последующий уход
Последующий уход очень важен после лечения опухоли гипофиза. Даже если вы закончили лечение, ваши врачи все равно должны нимательно следить за вашим состоянием. Сообщяйте о любых новых или возвращающихся симптомах своему врачу сразу же. Задавайте вопросы, если вы не понимаете, что говорит ваш врач.
После операции. Хирургическая операция часто является первым лечением многих видов аденом гипофиза. Если у вас была функциональная (гормонотворческая) аденома гипофиза, тесты уровня гормонов в крови часто можно сделать в течение нескольких дней или недель после операции, чтобы увидеть, работает ли лечение. Анализы крови также будут сделаны, чтобы увидеть, насколько хорошо работает оставшаяся нормальная гипофиз. Даже если результаты показывают, что опухоль была удалена полностью, и что функция гипофиза нормальна, вам все равно потребуются регулярные визиты к врачам. Ваш уровень гормонов, возможно, потребуется проверить в будущем, чтобы увидеть, вернется ли аденома. Независимо от того, вырабатывается ли опухоль гормонов, МРТ часто проводится в рамках последующего наблюдения.
В зависимости от размера опухоли и степени хирургического вмешательства вам также может потребоваться обратиться к другим врачам, таким как:
- Невролог, чтобы проверить ваш мозг и нервную функцию
- Офтальмолог для оценки вашего зрения
У некоторых людей может развиться несахарный диабет после операции. Обычно это состояние проходит само по себе, но у некоторых людей это может длиться дольше. Обычно его можно лечить.
После лучевой терапии. Если лучевая терапия была вашим основным лечением (или была частью вашего лечения), вам потребуются осмотры в течение нескольких лет после этого. Реакцию опухоли на лучевую терапию трудно предсказать. Преимущества и побочные эффекты лечения могут быть замечены в течение нескольких месяцев у некоторых людей, в то время как у других могут потребоваться годы, чтобы узнать, насколько хорошо это работает. Ваша функция гипофиза будет проверяться через регулярные промежутки времени. МРТ-сканирование, как правило, является основным последующими тестами, наряду с анализами крови на уровень гормонов (если ваша опухоль вырабатывала гормоны).
Замена гормонов после операции или лучевой терапии. Обычно люди имеют низкий уровень гормонов гипофиза после операции или лучевой терапии и им может понадобиться замена гормонов. Гормон щитовидной железы и надпочечников можно принимать в качестве таблеток. У мужчин тестостерон дают чтобы восстановить половое влечение и помочь предотвратить остеопороз (слабые кости). Тестостерон доступен в виде геля, жидкости или пластыря, нанесенного на кожу. Его также можно вводить ежемесячно или имплантировать в виде гранулы под кожу каждые несколько месяцев. У молодых женщин эстроген может быть дан либо таблетками, либо пластырем, чтобы избежать ранней менопаузы. Часто прогестерон вводится вместе с эстрогеном. Дефицит гормонов гипофиза может повлиять на способность женщины иметь детей, но это все еще может быть возможно с гормональной терапией.
Продолжение лекарственной терапии. Если вы принимаете лекарство для лечения пролактиномы (опухоль, вырабатывающей пролактин), уровень гормонов будет проверяться, по крайней мере, один или два раза в год. Если у вас есть пролактин-продуцирующая микроаденома, через пару лет ваш врач может порекомендовать остановить прием препарата, а затем проверить уровень пролактина. Если он остается нормальным, вы можете прекратить прием препарата полностью.
Люди, получающие лекарственную терапию кортикотропин (АКТ)-продуцирующие или гормон роста (GH)-продуцирующие аденомы, могут иметь более частые последующие посещения. За уровнем гормонов и симптомами будут внимательно следить. Люди с GH-продуцирующим аденомы имеют повышенный риск развития высокого кровяного давления и сердечной недостаточности. Они также имеют более высокий риск развития рака толстой кишки.
Поговорите со своим врачом о последующем уходе и необходимых процедурах:
- Где можно получить копию отчета об обследованиях, которые были сделаны и лечения, которое вы получили
- Предлагаемый график последующих посещений и обследований
- График других обследований, которые могут вам понадобиться в будущем, таких как ранний скрининг других видов рака или обследования для поиска долгосрочных последствий для здоровья
- Список возможных поздних или долгосрочных побочных эффектов от вашего лечения, в том числе о том, на что следует обратить внимание и когда вы должны обратиться к врачу.
- Диета и физическая активность.
Могу ли я снизить риск развития аденомы гипофиза или рецидива опухоли?
Если у вас есть (или была) опухоль гипофиза, вы, вероятно, хотите знать, есть ли вещи, которые вы можете сделать, которые могут снизить риск ее роста или возвращения, например, физические упражнения, употребление определенного типа диеты или прием пищевых добавок. К сожалению, пока не ясно, есть ли что-то, что вы можете сделать, что поможет.
Лечение рака гипофиза заграницей
Medmost организует лечение в Корее, Турции, Германии, Европе, Индии, Израиле и России: предоставим медицинское второе мнение с планом и стоимость лечения, запишем к врачу, сделаем визу, забронируем авиабилет, трансфер, переводчика, и проживание. Пациент с родственниками могут сосредоточиться на лечении и не тратить время на организационную рутину.
