Ранее считалось, что рак яичников начинается только в яичниках, но последние данные свидетельствуют о том, что рак яичников также может начаться в клетках фаллопиевых труб.
- Яичники
- Основные статистические данные
- Причины, факторы риска и профилактика рака яичников
- Диагностика
- Как диагностируется рак яичников?
- Типы опухолей яичников
- Симптомы рака яичников
- Стадии рака яичников
- Как определяется стадия?
- Лечение рака яичников
- После лечения рака яичников
- Могу ли я снизить риск развития рака яичников или рецидива?
- Лечение рака яичников заграницей
Яичники
Яичники — это репродуктивные железы, которые встречаются только у женщин. Яичники расположены по обе стороны матки, их основная функция – созревание яицеклеток. Яйцеклетки проходят из яичников через фаллопиевы трубы в матку, где оплодотворенная яйцеклетка прикрепляется и развиваетя в плод. Яичники также являются основным источником женских гормонов, эстрогена и прогестерона.
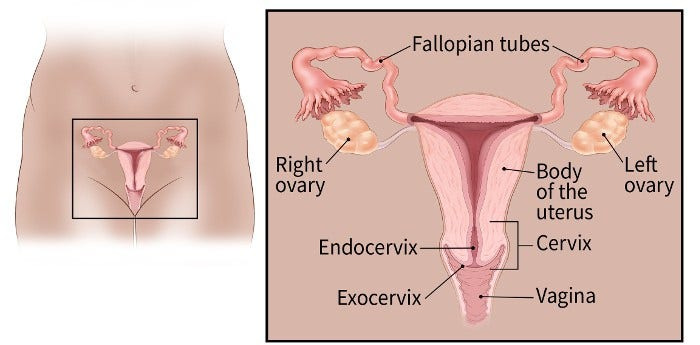
Яичники в основном состоят из 3 видов клеток. Каждый тип может развиться в различный тип опухоли:
- Эпителиальные опухоли начинаются от эпителиальных клеток, которые выстилают фаллопиевы трубы и яичники. Большинство опухолей яичников представляют собой эпителиальные клеточные опухоли.
- Опухоли зародышевых клеток начинаются от клеток, которые производят яйцеклетки.
- Стромальные опухоли начинаются от структурных клеток ткани, которые удерживают яичник вместе и вырабатывают женские гормоны, эстроген и прогестерон.
Некоторые из этих опухолей являются доброкачественными (не раковыми) и не распространяются за пределы яичника. Злокачественные (раковые) или пограничные опухоли яичников могут распространяться (метастазировать) в другие части тела.
Основные статистические данные
Рак яичников является одной из ведущих причин смерти от рака среди женщин, но последние тенденции показывают некоторый обнадеживающий прогресс.
По оценкам Американского онкологического общества по раку яичников в Соединенных Штатах на 2025 год:
- Около 20 890 женщин получат впервые выявленный диагноз рака яичников.
- Около 12,730 женщин умрут от рака яичников.
Этот рак в основном развивается у пожилых женщин. Около половины женщин, у которых диагностирован рак яичников, старше 63 лет.
Количество больных раком яичников медленно снижаются в течение последних нескольких десятилетий. Уровень заболеваемости снижался на 1% до 2% в год с 1990 года до середины 2010‑х годов и почти на 2% в год с 2012 по 2021 год. Это, вероятно, связано, с более широким использованием оральных контрацептивов и меньшим использованием менопаузальной гормональной терапии.
Меньше женщин также умирают от рака яичников, вероятно, из-за лучшего лечения и меньшего количества женщин, которым ставят диагноз. Уровень смертности от рака яичников снизился на 43% с 1976 года. Большая часть этого прогресса произошла с середины 2000‑х годов.
Причины, факторы риска и профилактика рака яичников
Рак яичников не имеет одной известной причины, но несколько факторов могут повысить или снизить риск. Наследственность или мутации генов, таких как BRCA1 или BRCA2 могут повысить или снизить риск развития рака.
Точная причина большинства видов рака яичников неизвестна, но исследователи обнаружили несколько факторов, которые могут повлиять на риск развития эпителиального рака яичников. К ним относятся:
- Пожилой возраст
- Наследственные генные мутации, такие как BRCA1, BRCA2, или синдром Линча
- Начало менструального цикла до 12 лет
- Начало менопаузы после 52 лет
- Отсутствие беременностей и родов
- Эндометриоз
- Радиационное воздействие на органы таза
Почему может развиться рак яичников
Обычно требуется несколько мутаций генов в течении жизни, чтобы нормальные клетки стали патологическими. Исследователи до сих пор изучают, почему происходят эти изменения. Вот несколько причин, почему это может произойти при раке яичников:
- Повреждение яичников: каждый раз, когда происходит овуляция, это может привести к повреждению яичника. Со временем это может привести к раку.
- Воспаление и старение: по мере того, как люди становятся старше, воспалительные реакции могут возникнуть, даже без инфекции. Это может повысить риск развития рака.
Можно ли предотвратить рак яичников?
Множество женщин имеют один или несколько факторов риска развития рака яичников, но большинство из них лишь незначительно увеличивают риск. Они не полностью объясняют, почему рак яичников является относительно распространенным явлением. До сих пор знание об этих факторах риска не привело к практическим способам профилактики рака яичников.
Способы уменьшить риск
Есть несколько способов снизить риск развития наиболее распространенного типа рака яичников, эпителиального рака яичников, включая определенные процедуры и образ жизни, такие как:
- Операция по удалению определенных репродуктивных органов (например, овариэктомия)
- Использование ВМС (внутриматочной спирали)
- Прием лекарств для контроля рождаемости
- Рождение детей
- Грудное вскармливание
Гораздо меньше известно о способах снижения риска развития зародышевых клеток и стромальных опухолей яичников, поэтому эта информация не относится к этим типам.
Многие эксперты считают, что некоторые виды рака яичников (особенно серозные карциномы) и многие первичные раковые заболевания при канцероматозе на самом деле начинаются в фаллопиевых трубах. Согласно этой теории, ранние раковые клетки могут образовываться в маточных трубах, отрываться и прикрепляться к поверхности яичников или брюшины. Оказавшись в этих новых местах, раковые клетки могут расти быстрее.
Эта идея может повлиять на хирургические варианты профилактики рака яичников. Некоторые люди с высоким риском могут иметь возможность сначала удалить только свои фаллопиевы трубы. Этот подход может помочь избежать или отсрочить проблемы, вызванные потерей эстрогена из яичников, таких как потеря костной массы, болезни сердца и симптомы менопаузы.
Исследователи изучают, является ли этот 2‑ступенчатый подход эффективным способом профилактики рака яичников.
Диагностика
Раннее выявление рака часто позволяет использовать больше вариантов лечения. Некоторые ранние раковые заболевания могут иметь признаки и симптомы, которые можно заметить, но это не всегда так. Только около 20% случаев рака яичников обнаруживаются на ранней стадии. Когда рак яичников обнаруживается на ранней стадии, около 94% пациентов живут дольше, чем через 5 лет после постановки диагноза.
Почему трудно обнаружить рак яичников на ранней стадии?
Рак яичников трудно найти на ранней стадии, потому что он часто не вызывает симптомов, пока рак не разовъется. Даже регулярные гинекологические осмотры обычно не могут обнаружить мелкие опухоли в яичниках. В отличие от некоторых других видов рака, нет скрининг-теста, который работает достаточно хорошо, чтобы обнаружить рак яичников на ранней стадии у большинства людей.
Ограничения текущих скрининговых тестов для рака яичников
Было проведено много исследований по разработке скринингового теста на рак яичников, но до сих пор не было большого успеха. 2 теста, используемые чаще всего для скрининга на рак яичников -– это трансвагинальное ультразвуковое исследование (TVUS) и анализ крови CA-125 -– измеряет белок в крови, уровень которого часто выше у женщин с раком яичников.
Не существует рекомендуемых скрининговых тестов на опухоли зародышевых клеток или стромальных опухолей. Некоторые раковые заболевания зародышевыми клетками выделяют в кровь белки, такие как хорионический гонадотропин человека (HCG) и альфа-фетопротеин (AFP).
Хотя пока нет надежных скрининговых тестов на рак яичников, исследователи все еще ищут лучшие тесты. Один из исследуемых методов включает в себя изучение структуры белков в крови (так называемой протеомика), чтобы обнаружить рак яичников на ранней стадии.
Как диагностируется рак яичников?
Если у вас есть симптомы или врач находит что-то подозрительное во время гинекологического осмотра, вам порекомендуют пройти обследования, чтобы найти причину.
История болезни и физический осмотр
В истории болезни уточнят личный и семейный анамнез, наличие факторов риска, симптомах рака, когда они начались и как долго длятся, будут назначены УЗИ малого таза и другие исследования.
Если подозревается рак яичников, важно обратиться к онкологу-гинекологу – врачу, обученному лечить рак женской репродуктивной системы.
Обследования
Обследования на рак яичников обычно включают комбинацию визуализации, биопсии и анализов крови. Визуальные исследования, такие как ультразвук, КТ, МРТ или ПЭТ-сканирование, помогают обнаружить образования или аномалии в яичниках. Биопсия, часто выполняемая во время операции или направляемая визуализацией, необходима для подтверждения наличия рака и определения его типа. Анализы крови, такие как опухолевые маркеры, могут использоваться, чтобы помочь как диагностировать, так и лечить рак.
Генетическое консультирование, если у вас рак яичников. Если у вас был диагностирован эпителиальный рак яичников, ваш врач, скорее всего, порекомендует генетическое консультирование и генетическое тестирование для определенных наследственных изменений генов. Наиболее распространенны мутации, обнаруженные в генах BRCA1 и BRCA2, но некоторые виды рака яичников связаны с мутациями в других генах, таких как ATM, BRIP1, RAD51C/RAD51D, MSH2, MLH1, MSH6 или PMS6.
Генетическое тестирование для поиска унаследованных мутаций может быть полезным, для:
- Если у вас есть генная мутация, у вас повышается риск заболеть другими видами рака. Это может помочь снизить риск этих видов рака, а также проходить обследования, чтобы найти их на ранней стадии.
- Если у вас есть мутация гена, члены вашей семьи (родственники по крови) также могут иметь ее. Они могут решить, хотят ли они пройти тестирование, чтобы узнать больше о своем риске рака.
- Если у вас естьмутация BRCA1 или BRCA2, возможно будет эффективнее таргетное лечениеингибиторами PARP.
- Даже если у вас нет каких-либо мутаций генов, перечисленных выше, ваша опухоль может быть проверена на некоторые из этих аномальных генов, потому что это может дать вам больше вариантов лечения.
Типы опухолей яичников
Эпителиальные опухоли яичников могут начинаться в эпителиальных клетках, которые выстилают фаллопиевы трубы и яичники. Эти опухоли могут быть доброкачественными (не раковыми), пограничными (низкий злокачественный потенциал) или злокачественными (раковыми).
Доброкачественные эпителиальные опухоли яичников
Доброкачественные эпителиальные опухоли яичников не распространяются и обычно не приводят к серьезным заболеваниям. Существует несколько типов доброкачественных эпителиальных опухолей, включая серозные цистадемы, муцинозные цистадемии и опухоли Бреннера.
Пограничные эпителиальные опухоли яичников
Некоторые эпителиальные опухоли яичников явно не являются раковыми и называются пограничные эпителиальные опухоли яичников. Эти опухоли также известны как опухоли с низким злокачественным потенциалом (опухоли LMP). Двумя наиболее распространенными типами являются серозная пограничные опухоли (SBT) и моциональная пограничная опухоль (MBT). Они отличаются от злокачественных эпителиальных раковых опухолей тем, что они не врастают в строму, которая является поддерживающей тканью яичника. Если они распространяются за пределы яичника, например, в брюшную полость, они могут расти на слизистой оболочке живота, но не в нее.
Пограничные опухоли, как правило, возникают у молодых женщин. Эти опухоли растут медленно и менее опасны для жизни, чем большинство видов рака яичников.
Злокачественные эпителиальные опухоли яичников
От 85 до 90% случаев рака яичников являются эпителиальными карциномами яичников. Они классифицируются на 5 основных типов, основанных на генетическом анализе и на том, как выглядят опухолевые клетки под микроскопом:
- Сернистая карцинома высокодифференцированная (это наиболее распространенный тип.)
- Низкодифференцированная серозная карцинома
- Эндометриоидная карцинома
- Светлоклеточная карцинома
- Муциобразная карцинома
Другие менее распространенные типы злокачественной эпителиальной карциномы яичников включают мезонефологическую карциному и карциносаркому.
Эндометриоидный рак яичников оценивается в зависимости от того, насколько опухолевые клетки не похожи на нормальную ткань:
- Эпителиальные карциномы яичников 1 степени больше похожи на нормальную ткань и, как правило, имеют лучший прогноз (перспективы).
- Эпителиальные карциномы яичников 3 степени менее похожи на нормальные ткани и обычно имеют худший прогноз.
Первичная перитонеальная карцинома (PPC) является редким видом, тесно связанным с эпителиальным раком яичников. При операции и лабораторно он выглядит также как эпителиальный рак яичников, который распространился в бюшную полость.
Как и рак яичников, PPC имеет тенденцию распространяться по поверхностям таза и живота, поэтому часто трудно точно определить, где впервые начался рак. Этот тип рака может возникать у женщин, у которых все еще есть яичники, но он больше беспокоит женщин, которым были удалены яичники, чтобы предотвратить рак яичников. Этот рак редко встречается у мужчин.
Симптомы PPC похожи на симптомы рака яичников, включая боль в животе или вздутие живота, тошноту, рвоту, расстройство желудка и нарушение работы кишечника. Кроме того, как и рак яичников, PPC может повысить уровень в крови опухолевого маркера под названием CA-125.
Рак фаллопиевой трубы похож на эпителиальный рак яичников и часто распространяется на яичники и брюшину. Он начинается в фаллопиевой трубе, которая представляет собой структуру, переносящую яйцеклетку из яичника в матку. Как и у PPC, рак фаллопиевой трубы и рак яичников имеют схожие симптомы. Лечение рака фаллопиевой трубы аналогично лечению рака яичников, но прогноз (прогноз) может быть немного лучше, если рак ограничен фаллопиевой трубой.
Рак зародышевых клеток яичника. Зародышевые клетки обычно образуют яйцеклетки у женщин и сперматозоиды у мужчин. Большинство опухолей зародышевых клеток являются доброкачественными, но некоторые из них являются раковыми и могут угрожать жизни. Менее 2% случаев рака яичников являются опухолями зародышевых клеток. В целом, у них хороший прогноз: более 9 из 10 пациентов выживают по крайней мере через 5 лет после постановки диагноза. Существует несколько подтипов опухолей половых клеток. Опухоли половых клеток также могут быть смесью более одного подтипа.
Наиболее распространенными опухолями зародышевых клеток являются:
- Тератомы
- Дисгерминома
- Опухоль желтого мешочка, также называемая эндодермальной опухолью синуса
- Смешанные опухоли половых клеток
Тератома. Тератомы — это опухоли зародышевых клеток, содержащие каждый из 3 слоев развивающегося эмбриона:
- Эндодерма (самый внутренний слой)
- Мезодерм (средний слой)
- Эктодерм (внешний слой)
Тератомы могут быть доброкачественными (зрелые тератомы) или раковыми (незрелые тератомы).
Зрелые тератомы являются наиболее распространенными опухолями половых клеток яичников. Они обычно доброкачественные и влияют на людей репродуктивного возраста (подростки до сорока лет). Эти опухоли могут быть твердыми или, чаще, заполненными жидкостью. Заполненные жидкостью тератомы называются дермовидными кистами, потому что их слизистая оболочка напоминает кожу и может содержать кости, волосы, зубы или другую ткань. Их лечат хирургическим путем для удаления опухоли.
Незрелые тератомы – это редкие виды рака, которые обычно возникают у девочек и молодых женщин моложе 18 лет. Они содержат клетки, которые выглядят как эмбриональные или эмбриональные ткани, такие как соединительная ткань, дыхательные пути и мозг. Лечение зависит от степени тератомы (насколько они появляются незрелыми).
- Незрелые тератомы 1 степени (которые кажутся более зрелыми), которые не распространились за пределы яичника, обрабатываются путем удаления яичника.
- Незрелые тератомы 2 или 3 степени (которые кажутся очень незрелыми) и те, которые распространились, могут нуждаться в химиотерапии в дополнение к операции.
Дисгерминома. Хотя этот тип рака встречается редко, это наиболее распространенный рак зародышевых клеток яичников. Это обычно затрагивает женщин в подростковом возрасте и двадцатых годах. Дисгерминомы являются злокачественными (раковыми) и могут быстро расти в определенных случаях. Если рак ограничен яичником, его удаляют хирургическим путем. Если он распространился или вернулся, лучевая терапия, химиотерапия и/или дополнительная операция часто эффективны в борьбе или лечении рака.
Опухоли желтого мешочка обычно поражают девочек и молодых женщин. Они обычно быстро растут и распространяются, но обычно чувствительны к химиотерапии. Опухоли желтого мешка, как правило, вызывают повышенный уровень в крови опухолевого маркера, называемого AFP (альфа-фетопротеин).
Смешанные опухоли половых клеток.Смешанные опухоли половых клеток состоят из двух или более различных опухолей половых клеток яичников, чаще всего комбинация дисгерминомы и опухоли желточного мешка. Они обычно быстро растут и распространяются, но обычно чувствительны к химиотерапии.
Половые пуповины яичников (SCST) представляют собой группу опухолей, которые происходят либо из полового сцепления, либо из стромальных клеток:
- Половые пуповинные клетки — это тип эпителиальных клеток, которые в конечном итоге развиваются в яичники (у женщин) и яички (у мужчин).
- Стромальные клетки образуют соединительную ткань, которая придает яичника структуре.
SCST встречаются реже, чем эпителиальный рак яичников или опухоли половых клеток яичников. Они могут быть как доброкачественными, так и злокачественными. Злокачественные SCST часто встречаются на ранней стадии и имеют хороший прогноз, причем более 75% пациентов выживают в долгосрочной перспективе.
Киста яичника представляет собой набор жидкости внутри яичника. Большинство кист яичников представляют собой функциональные кисты, которые возникают как нормальная часть процесса овуляции (высвобождение яйцеклеток) и обычно проходят в течение нескольких месяцев без какого-либо лечения.
Если у вас развивается киста, ваш врач может захотеть проверить ее снова после следующего менструального цикла (периода), чтобы увидеть, стала ли она меньше.
Несмотря на то, что большинство из этих кист являются доброкачественными (не раком), небольшое их количество может быть раком. Иногда единственный способ узнать наверняка — это извлечь кисту с помощью операции.
Симптомы рака яичников
Рак яичников может вызывать несколько признаков и симптомов. Женщины чаще ощущают симптомы, если болезнь распространилась, но даже ранняя стадия рака яичников может вызвать их.
Наиболее распространенные симптомы рака яичников
- Вздутие живота
- Боль в тазовой или брюшной полости
- Нарушение аппетита или быстрое ощущение насыщения
- Нарушение мочеиспускания, постоянное желание помочиться или частое мочеиспусскание
Когда нужно поговорить с врачом
Эти симптомы обычно вызваны доброкачественными (не раковыми) заболеваниями. Когда они вызваны раком яичников, они, как правило, являются постоянными и встечаются чаще или более тяжело проявляются.
Другие симптомы рака яичников
- Усталость (выраженная усталость)
- Расстроенный желудок
- Боль в спине
- Боль во время секса
- Запор
- Изменения в менструальном цикле женщины, такие как более тяжелое кровотечение, чем обычное или нерегулярное кровотечение
- Брюшной отек с потерей веса
Стадии рака яичников
После того, как у женщины диагностируют рак яичников, врачи попытаются выяснить, распространился ли он, и если да, то как далеко. Этот процесс называется инсценировкой. Стадия рака описывает, сколько рака в организме. Это помогает определить, насколько серьезен рак и как лучше его лечить. Врачи также используют стадию рака, когда говорят о статистике выживаемости.
Как определяется стадия?
Одной из целей операции по поводу рака яичников является взятие образцов тканей для диагностики и постановки. Чтобы определить рак, образцы тканей берут из разных частей таза и живота и исследуют в лаборатории.
2 системы, используемые для постановки рака яичников, система FIGO (Международная федерация гинекологии и акушерства) и система постановки TNM AJCC (Американский объединенный комитет по раку) TNM, в основном одинаковы.
Они оба используют 3 фактора для стадиментации (классифицирования) этого рака:
- Степень (размер) опухоли (Т): распространился ли рак за пределы яичника или маточной трубы? Достиг ли рак близлежащих органов таза, таких как матка или мочевой пузырь?
- Распространение на близлежащие лимфатические узлы (N): распространился ли рак на лимфатические узлы в области таза или парааортические лимфатические узлы?
- Распространение (метастазирование) на отдаленные участки (М): распространился ли рак на жидкость вокруг легких (злокачественный плевральный выпот) или на отдаленные органы, такие как печень или кости?
Цифры или буквы после T, N и M предоставляют более подробную информацию о каждом из этих факторов. Более высокие цифры означают, что рак более развит. Как только категории T, N и M человека были определены, эта информация объединяется в процессе, называемом группировкой стадии, чтобы назначить общую стадию.
Клиническая vs. патологическая стадия при раке яичников
Описанные ниже сценические группировки используют патологическую стадию (также называемую хирургической стадией). Он определяется путем исследования ткани, удаленной во время операции.
Иногда, если операция не возможна сразу, рак вместо этого получает клиническую стадию. Это основано на результатах физического осмотра, биопсии и визуальных тестов, проведенных до операции.
Стадии рака яичников
Стадии рака яичников варьируются от стадии 1 до IV (4). Как правило, чем ниже число, тем меньше рак распространился. Более высокое число, такое как стадия IV, означает, что рак распространился больше. Хотя рак каждого человека уникален, раковые заболевания с похожими стадиями, как правило, имеют схожие перспективы и часто лечатся одинаково.
Стадия I (группировка этапа: T1, N0, M0).
Рак находится только в яичнике (или яичниках) или фаллопиевой трубе (т1). Он не распространился на близлежащие лимфатические узлы (N0) или на отдаленные участки (M0). Стадия IA (T1a, N0 M0) — рак находится в одном яичнике, и опухоль ограничена внутренней частью яичника; или рак находится в одной фаллопиевой трубе и находится только внутри фаллопиевой трубы. На наружных поверхностях яичника или фаллопиевой трубы нет рака. В жидкости внутри брюшной полости не обнаружено раковых клеток (T1a). Он не распространился на близлежащие лимфатические узлы (N0) или на отдаленные участки (M0). Стадия IB (T1b, N0, M0) рак находится в яичниках или фаллопиевых трубах. В жидкости (ассцит) нет раковых клеток или промывки из живота и таза (T1b). Он не распространился на близлежащие лимфатические узлы (N0) или на отдаленные участки (M0). Сценический IC (T1c, N0, M0) рак находится в одной или обеих яичниках или фаллопиевых трубах, и присутствует любой из следующих локациях:
- Ткань (капсула), окружающая опухоль, разрушена во время операции, что может позволить раковым клеткам просачиваться в брюшную полость и таз. Это стадия IC1.
- Рак находится на внешней поверхности, по крайней мере, одного из яичников или фаллопиевых труб, или капсула (ткань, окружающая опухоль) разорвалась (всплеск) перед операцией (что может позволить раковым клеткам пролиться в живот и таз). Это стадия IC2.
- Раковые клетки находятся в жидкости (ассцитах) или смывах из живота и таза. Это стадия IC3.
Опухоль не распространился на близлежащие лимфатические узлы (N0) или на отдаленные участки (M0).
Стадия II (группировка этапа: T2, N0, M0). Рак находится в одной или обеих яичниках или фаллопиевых трубах и распространился на другие органы (такие как матка, мочевой пузырь, сигмоидная толстая кишка или прямая кишка) в тазу или существует первичный рак брюшины (T2). Он не распространился на близлежащие лимфатические узлы (N0) или на отдаленные участки (M0).
Стадия IIA (T2a, N0, M0) — рак распространился или вторгся (вырос) в матку или фаллопиевы трубы, или яичники. (Т2а). Он не распространился на близлежащие лимфатические узлы (N0) или на отдаленные участки (M0). Стадия IIB (T2b, N0, M0) – рак находится на внешней поверхности или вырос в другие близлежащие органы малого таза, такие как мочевой пузырь, сигмоидная толстая кишка или прямая кишка (T2b). Он не распространился на близлежащие лимфатические узлы (N0) или на отдаленные участки (M0).
Стадия IIIA1 (группировка этапов: T1 или Т2, N1, M0). Рак находится в одной или обеих яичниках или фаллопиевых трубах, или есть первичный рак брюшины (T1), и он может распространяться или расти в близлежащие органы в области таза (T2). Он распространился только на забрюшинные (тазовые и/или парааортные) лимфатические узлы. Он не распространился на отдаленные места (M0).
Стадия IIIB (T3b, N0 или N1, M0). Есть рак в одной или обеих яичниках или фаллопиевых трубах, или есть первичный рак брюшины, и он распространился или вырос в органы за пределами таза. Отложения рака достаточно велики, чтобы хирург мог видеть, но не больше 2 см (около 3/4 дюйма) в поперечнике. (Т3б). Он может распространяться на спинеперитональные лимфатические узлы (N0 или N1), но не распространился на внутреннюю часть печени или селезенку или в отдаленные места (M0).
Стадия IIIC (T3c, N0 или N1, M0). Рак находится в одном или обоих яичниках или фаллопиевых трубах, или есть первичный рак брюшины, и он распространился или вырос в органы за пределами таза. Отложения рака превышают 2 см (около 3/4 дюйма) в поперечнике и могут находиться снаружи (капсула) печени или селезенки (Т3с). Он может распространяться на спинеперитональные лимфатические узлы (N0 или N1), но не распространился на внутреннюю часть печени или селезенку или в отдаленные места (M0).
Стадия IVA (группировка сцены: любой T, любой N, M1a). Раковые клетки находятся в жидкости вокруг легких (называемой злокачественным плевральным выпотом) без каких-либо других областей рака, таких как печень, селезенка, кишечник или лимфатические узлы вне живота (M1a).
Стадия IVB (любой T, любой N, M1b). Рак распространился на внутреннюю часть селезенки или печени, на лимфатические узлы, отличные от забрюшинных лимфатических узлов, и/или на другие органы или ткани за пределами брюшинной полости, такие как легкие и кости (M1b).
Лечение рака яичников
Лечение рака яичников зависит от типа и стадии рака и других факторов и может включать более одного типа лечения:
- Химиотерапия
- Хирургическое лечение
- Лучевая терапия
- Гормональная терапия
- Таргетная терапия
- Иммунотерапия
Подходы к лечению рака яичников
Как правило, планы лечения основаны на типе рака яичников, его стадии и особенностях ситуациях. У большинства женщин с раком яичников будет проведена операция по удалению опухоли, химиотерапия или другие виды лечения до или после операциию.
В зависимости от вариантов лечения, могут быть разные типы врачей:
- Гинеколог- онколог: врач-гинеколог, который специально обучен использовать хирургию для лечения рака яичников.
- Радиационный онколог: врач, который использует радиацию для лечения рака
- Медицинский онколог: врач, который использует химиотерапию и другие лекарства для лечения рака.
Принятие решений по лечению
План лечения будет зависеть от многих факторов, включая общее состояние здоровья, личные предпочтения и планирует ли пациент в будущем иметь детей. Возраст сам по себе не является причиной избегать лечения — пожилые люди часто хорошо переносят лечение рака яичников.
Вопросы, которые нужно задать перед лечением рака яичников
- Каковы мои варианты лечения?
- Что вы рекомендуете и почему?
- Какова будет цель лечения?
- Каковы шансы, что рак вернется ?
- Как быстро мы должны принять решение о лечении?
- Как долго продлится лечение?
- Как лечение может повлиять на мою повседневную деятельность? Могу ли я работать полный рабочий день?
- Можно ли заниматься спортом во время лечения? Если да, то что мне делать, и как часто?
- Какие риски или побочные эффекты существуют для лечения, которые вы предлагаете?
- Есть ли что-то, что я могу сделать, чтобы уменьшить эти побочные эффекты?
Химиотерапия рака яичников
Химиотерапия (химия) — это использование препаратов для лечения рака. При раке яичников химиотерапия используется для:
- Уничтожения небольшое количество раковых клеток, которые все еще могут быть вокруг после операции
- Лечение рака, который метастазировал
- Сократить очень большие опухоли, чтобы сделать операцию проще
В большинстве случаев химиотерапия использует препараты, которые вводятся в вену или назначаются в таблетках. Это системные методы лечения, то есть препараты попадают в кровоток и достигают почти всех областей тела.
В некоторых случаях химиотерапия также может быть введена через катетер (тонкую трубку) непосредственно в брюшную полость. Это называется внутрибрюшинной (ИП) химиотерапии.
Химиотерапия при эпителиальном раке яичников
Химиотерапия рака яичников обычно включает в себя получение двух разных типов лекарств вместе. Получение комбинации лекарств вместо одного препарата, кажется, лучше работает в качестве первого лечения рака яичников.
Некоторые из химиопрепаратов, используемых для лечения рака яичников, включают:
- Карбоплатин
- Цисплатин
- Оксалиплатин
- Паклитаксел
- Доцетаксел
- Бевацизумаб
- Липосомальный доксорубицин
Обычно комбинация включает в себя тип химиопрепарата, называемый платиновым соединением (обычно цисплатин или карбоплатин), и другой тип химиопрепарата, называемый таксаном, такой как паклитаксел (Таксол) или доцетаксел (Таксотер). Эти препараты обычно вводятся в виде капельницы (вводится в вену) каждые 3–4 недели.
Типичный курс химиотерапии при раке эпителиального яичника включает от 3 до 6 циклов лечения, в зависимости от стадии и типа рака яичников. Цикл — это график регулярных доз препарата, с которым следует период отдыха. Различные препараты имеют разные циклы.
Рак эпителия часто сокращается или даже, кажется, исчезает с химиотерапией, но раковые клетки могут в конечном итоге снова начать расти. Если первая химиотерапия проработала хорошо, и рак не рос в течение 6 до 12 месяцев, его можно лечить с помощью той же химиотерапии, которая использовалась в первый раз. В некоторых случаях могут быть использованы различные препараты.
Интраперитонеальная (ИП) химиотерапия
Для рака яичников III стадии (который не распространился по брюшной полости, максимально удален во время операции (не более 1 см)), внутрибрюшинная (ИП) химиотерапия может быть назначена в дополнение к системной химиотерапии. При ИП химиотерапии препараты цисплатин и паклитаксел вводятся в брюшную полость через катетер (тонкую трубку). Трубка может быть помещена во время хирургической операции или позже, либо хирургом с использованием лапароскопии, либо интервенционным рентгенологом под руководством рентгена. Катетер обычно подключается к порту. Порт помещается под кожу котных объектов на брюшной стенки, например на ребро. ИП химия дает наиболее концентрированную дозу лекарств непосредственно к раковым клеткам в брюшной полости.
Химиотерапия других видов рака яичников
Опухоль половых клеток обычно лечат комбинированной химиотерапией (несколько разных лекарств одновременно). Стромальные клетки реже лечат химиотерапией, но при необходимости, используется комбинация карбоплатина плюс паклитаксел или EP (этопозид и цисплатин).
Побочные эффекты химиотерапии
Химиопрепараты могут вызывать побочные эффекты. Они зависят от типа и дозы назначаемых лекарств, а также продолжительности лечения. Общие побочные эффекты включают в себя:
- Тошнота и рвота
- Потеря аппетита
- Потеря волос
- Высыпания на коже рук и ног
- Язвы во рту
Химиотерапия также может влиять на кроветворные клетки костного мозга, что может привести к:
- Повышеннию вероятности инфекций (от низкого количества белых кровяных клеток, также называемого лейкопенией)
- Легко появляющиеся синяки или кровотечения (от низкого количества тромбина крови. также называется тромбоцитопенией)
- Усталость (от низкого количества эритроцитов и других причин, также называемых анемией)
Эти побочные эффекты обычно исчезают после завершения лечения. Часто существуют способы уменьшить эти побочные эффекты.
Некоторые химиопрепараты могут иметь долгосрочные или постоянные побочные эффекты:
- Цисплатин может вызвать повреждение почек. Чтобы помочь предотвратить это, врачи дают много внутривенной жидкости до и после введения этого препарата.
- Как цисплатин, так и таксаны могут вызывать повреждение нервов (нейропатия). Это может привести к проблемам с онемением, покалыванием или даже болью в руках и ногах.
- Цисплатин также может повредить нервы слухового аппарата (ототоксичность), что может привести к потере слуха.
- Химиотерапия также может вызвать раннюю менопаузу и бесплодие (невозможность забеременеть), что может быть постоянным. Это редко является проблемой при лечении эпителиального рака яичников, так как у большинства женщин удалены оба яичника в рамках лечения.
- Редко, некоторые химиопрепараты могут повредить костный мозг. Позже это может вызвать второй рак костного мозга, такой как миелодиспластический синдром или даже острый миелоидный лейкоз.
- Ифосфамид может вызвать раздражение и кровотечение слизистой оболочки мочевого пузыря (геморрагический цистит). Это обычно можно предотвратить, дав препарату месна с ифосфамидом.
Другие препараты могут иметь другие побочные эффекты, поэтому спросите своего врача, какие побочные эффекты ожидать от лечения, которое вы получите.
Большинство побочных эффектов улучшаются после прекращения лечения, но некоторые могут длиться долго и никогда не исчезнуть полностью.
Хирургия при раке яичников
Хирургия является основным методом лечения большинства видов рака яичников. Степень операции зависит от того, насколько распространился рак и общего состояния здоровья. Для женщин детородного возраста с определенными видами опухолей, которые обнаруживаются на самой ранней стадии, может быть возможно лечить рак без удаления как яичников, так и матки.
Для эпителиального рака яичников хирургия имеет 2 основные цели: установка стадии и удаление. Если стадия рака не установили правильно и не удалили полностью, пациенту может потребоваться больше операций позже, поэтому важно, чтобы эта операция была сделана гинекологом-онкологом, разбирающимся в постановке стадий и удалении. Первая цель операции рака яичников состоит в том, чтобы обнаружить рак, чтобы увидеть, как далеко рак распространился от яичника. Установление стадии очень важно, потому что рак яичников на разных стадиях лечится по-разному.
Обычно установление стадии рака яичников предполагает удаление:
- Матка (гистерэктомия)
- Как яичники, так и фаллопиевы трубы (двусторонняя сальпинго-оперэктомия или BSOBSO)
- Оментальная (оментэктомия), слой жировой ткани, который покрывает содержимое брюшной полости, как фартук, где рак яичников иногда распространяется.
Другие образцы биопсии также могут быть взяты, чтобы помочь в постановке стадии:
- Лимфатические узлы в области таза и живота, чтобы увидеть, распространился ли рак
- Промывание брюшины — промывание брюшной полости соленой водой (солевым раствором) для сбора жидкости, которую можно проверить на раковые клетки
- Биопсия тканей из разных областей внутри живота и таза для поиска раковых клеток.
Другой важной целью хирургии рака яичников является удаление как можно большего количества опухоли. Это очень важно, когда рак яичников уже распространился по всей брюшной полости во время операции.
- Рак считается оптимально удаленным, когда не осталось видимого рака или не осталось опухолей размером более 1 см (менее 1/2 дюйма).
- Если остается больше рака, рак считается неоптимально удаленным.
В некоторых случаях другие органы могут быть затронуты операцией:
- Может потребоваться удаление части тонкой кишки. В большинстве случаев его можно восстановить. В противном случае может понадобиться илеостома. Это также обычно временно, но требует особого ухода. Перед операцией спросите своего врача, может ли это быть необходимо.
- Часть толстого кишечника может быть удалена. Часто 2 конца сшиваются вместе. Если они не могут быть немедленно соединены, верхний конец толстой кишки прикрепляется к отверстию (стоме) в коже живота, чтобы позволить отходам тела выйти. Это называется колостома. Это обычно временно, и концы толстой кишки могут быть восстановлены позже в другой операции.
- Если часть мочевого пузыря удалена во время операции, для слива мочи будет установлен катетер. Он будет оставаться до тех пор, пока мочевой пузырь не заживет достаточно, чтобы опорожниться самостоятельно.
- Селезенка, желчный пузырь или части желудка, печени или поджелудочной железы также могут быть удалены.
- Если и яичники, и/или матка удалены это иссключает беременность, также это означает, что пациент вступит в менопаузу.
Чего ожидать после операции
После операции по удалению рака яичников большинство женщин остаются в больнице в течение 3–7 дней и могут возобновить свою обычную деятельность в течение 4–6 недель.
Интраоперационная визуализация во время операции
Чтобы помочь найти и удалить рак яичников, хирурги могут использовать специальную систему визуализации для интраоперационной визуализации:
- Флуоресцентный препарат под названием пафолацин (Cytalux) вводится в кровь за несколько часов до операции.
- Препарат проходит через организм и прикрепляется к определенному белку, обнаруженному на раковых клетках яичников.
- Во время операции система визуализации испускает ближний инфракрасный флуоресцентный свет, который заставит препарат загореться, чтобы хирург мог увидеть, какие области необходимо удалить.
Общие побочные эффекты от пафолацианина (Cytalux) включают боль в животе, изжогу, зуд, боль в груди, тошноту, рвоту и покраснение.
Операция при опухолях зародышевых клеток яичников и стромальных опухолей яичников. Для опухолей зародышевых клеток и стромальных опухолей основной целью операции является удаление рака.
Для большинство опухолей половых клеток яичников применяется гистерэктомия и двусторонняя сальпинго-оофорэктомия.
Лучевая терапия рака яичников
Лучевая терапия использует высокоэнергетические рентгеновские лучи или частицы для уничтожения раковых клеток. Лучевая терапия обычно не используется в США в качестве основного метода лечения рака яичников. Тем не менее, она может быть полезена при лечении областей, где рак распространился по организму и вызывает симптомы, такие как мозг.
Внешняя лучевая терапия
Наиболее распространенным типом лучевой терапии для женщин с раком яичников является наружняя лучевая терапия. Это очень похоже на рентген, но излучение сильнее. Машина фокусирует радиацию на области, пораженной раком. Сама процедура безболезненна. Каждое лечение длится всего несколько минут, но время установки — отмечание места для лечения, обычно занимает больше времени. Лечение назначают 5 дней в неделю в течение нескольких недель.
Общие побочные эффекты включают в себя:
- Изменения кожи — кожа в обработанной области может выглядеть и ощущаться обожженной или даже пузыриться и шелушиться
- Усталость
- Тошнота и рвота
- Диарея
- Раздражение слизистой половых органов или выдеделия (при лечении таза).
Эти побочные эффекты обычно уменьшаются после прекращения лечения. Изменения кожи постепенно исчезают, и она возвращается к норме через 6–12 месяцев.
Брахитерапия
Брахитерапия, также известная как внутреннее облучение, является еще одним способом получения лучевой терапии. Вместо того, чтобы использовать излучения извне, устройство, содержащее радиоактивное излучение помещается внутри тела, рядом с опухолью. Обычно это не делается при раке яичников.
Гормональная терапия рака яичников
Гормональная терапия — это использование гормонов или препаратов, блокирующих выработку гормонов, для борьбы с раком. Этот тип системной терапии редко используется для лечения эпителиального рака яичников, но может использоваться для лечения стромальных опухолей яичников.
Таргетная терапия рака яичников
Препараты для таргетной терапии лечат рак, нацеливаясь на конкретные особенности, изменения, мутации или вещества в раковых клетках или на раковых клетках. Каждый тип таргетной терапии работает по-разному, но все они воздействуют на способ, которым раковая клетка растет, делится, восстанавливается или взаимодействует с другими клетками.
Иммунотерапия рака яичников
Иммунотерапия — это тип лечения рака, который помогает иммунной системе находить и атаковать раковые клетки. Существует много различных видов иммунотерапии, и они работают по-разному. Один тип, называемый ингибиторами иммунных контрольных точек, может быть использован для лечения прогрессирующего рака яичников, которые имеют определенные особенности.
Иммунная система использует «контрольные точки», чтобы помочь удержать организм от атаки на нормальные клетки. Эти контрольно-пропускные пункты представляют собой белки на иммунных клетках, которые включаются или выключаются, чтобы начать иммунный ответ. Раковые клетки иногда используют эти контрольные точки, чтобы спрятаться от иммунной системы. Иммунные ингибиторы контрольных точек — это препараты, которые нацелены на эти контрольно-пропускные пункты, чтобы помочь иммунной системе найти и атаковать раковые клетки.
Лечение тератомы яичников и опухолей зародышевых клеток
Опухоли половых клеток, включая тератомы и дисгерминаты, являются редкими опухолями яичников. Они могут быть как доброкачественными, так и злокачественными. Лечение зависит от типа опухоли и стадии, и может включать хирургическое вмешательство и химиотерапию. В некоторых случаях существуют варианты лечения, которые могут сохранить фертильность.
Лечение доброкачественных опухолей половых клеток. У женщин с доброкачественными (не раковыми) опухолями зародышевых клеток, такими как зрелые тератомы (дермоидные кисты), чаще используется операция — удаление части яичника, в которой есть опухоль (цистэктомия яичников), либо со всего яичника.
Лечение большинства типов и стадий злокачественных опухолей зародышевых клеток. Большинство типов и стадий рака половых клеток яичника лечатся одинаково – хирургией и химиотерапией.
Около 2–3% всех случаев рака яичников составляют опухоли половых клеток. Поскольку эти опухоли настолько редки, рекомендуется проконсультироваться с гинекологическим онкологом для лечения злокачественных опухолей зародышевых клеток.
В обдщем все женщины со злокачественными опухолями зародышевых клеток будут иметь тот же тип операции, выполняемой при эпителиальном раке яичников.
Для женщин, которые хотят иметь еще детей:
- Пораженный яичник и фаллопиева труба на одной стороне удаляются, но матка, яичник и фаллопиева труба на противоположной стороне остаются.
- Иногда врач может рассмотреть возможность удаления только части одного яичника, чтобы сохранить функцию яичников.
- Даже когда оба яичника удалены (например, если рак находится в обоих яичниках), оставление матки может позволить будущую беременность через экстракорпоральное оплодотворение.
Если сохранение фертильности не вызывает беспокойства, рекомендуется полное удаление, включая удаление обоих яичников, как фаллопиевых труб, так и матки.
Если рак распространился за пределы яичников, операция по удалению может быть сделана как часть первоначальной операции.
Химиотерапия. Большинству женщин с раком половых клеток необходимо будет лечиться комбинированной химиотерапией в течение как минимум 3 циклов. Комбинация, используемая чаще всего, является ПЭБ (или BEP), и включает химиопрепараты цисплатин, этопозиозид и блеомицин.
После лечения рака яичников
Для некоторых людей с раком яичников лечение может помочь удалить или уничтожить рак. Пациенты будут рады закончить лечение, но им трудно не беспокоиться о возвращении рака (рецидив).
У других рак яичников никогда не исчезает полностью. Некоторые женщины могут лечиться химиотерапией в течение многих лет. Научиться жить с раком, который не исчезает, может быть трудно, но многие женщины находят способы управлять своим здоровьем и поддерживать качество жизни.
Последующий уход после рака яичников
После лечения нужно уточнить у своего лечащего врача:
- Предлагаемый график последующих обследований и тестов
- График для других обследований, таких как скрининг на другие виды рака или мониторинг долгосрочных последствий для здоровья от рака или его лечения.
- Список возможных поздних или долгосрочных побочных эффектов, в том числе, на что обращать внимание и когда нужно обратиться к врачу
- Диета и физическая активность.
Даже если вы завершили лечение, у вас, вероятно, будут последующие визиты к врачу в течение многих лет. Эти посещения часто включают обследования, лабораторные тесты, рентгеновские снимки или другие виды сканирования для поиска признаков рака или побочных эффектов лечения.
Некоторые побочные эффекты лечения рака могут длиться долго или даже не проявляться до нескольких лет после того, как вы закончите лечение. Визиты к врачу — хорошее время, чтобы задавать вопросы и говорить о любых изменениях или проблемах, которые пациент замечает, или о проблемах, которые у него есть.
В зависимости от стадии рака и других факторов, таких как любые симптомы или другие признаки, врач может порекомендовать компьютерную томографию, МРТ или ПЭТ-сканирование.
Анализы крови на опухолевые маркеры. Наблюдение за раком яичников обычно включает анализы крови на опухолевые маркеры или гормоны для проверки рецидива рака:
- Для эпителиального рака яичников CA-125 является опухолевым маркером, используемым чаще всего для проверки рецидива. Тем не менее, неясно, поможет ли проверка уровня CA-125 и лечение вас до того, как у вас появятся симптомы, вы живете дольше. Лечение, основанное только на уровнях CA-125 и не симптомы, может увеличить побочные эффекты, поэтому важно обсудить плюсы и минусы мониторинга CA-125 и качество жизни с вашим врачом. Тесты для других опухолевых маркеров, таких как CA 19–9, CEA и HE‑4, могут быть использованы для женщин, чей уровень CA-125 никогда не повышался.
- Для опухолей зародышевых клеток кровь проверяется на уровни альфа-фетопротеина (AFP) и/или хорионического гонадотропина человека (HCG).
- Для лечения рака стромальной промышленности иногда помогает проверка уровня гормонов, таких как эстроген, тестостерон и ингибина.
Могу ли я снизить риск развития рака яичников или рецидива?
Если у вас есть (или был) рак яичников, вы, вероятно, хотите знать, есть ли вещи, которые вы можете сделать, которые могут снизить риск роста или возвращения рака. Хотя есть некоторые вещи, которые вы можете сделать, которые могут быть полезны, необходимы дополнительные исследования, чтобы знать наверняка.
Регулярная физическая активность
Проведенные исследования показали, что женщины, которые более физически активны после того, как у них диагностировали рак яичников, чаще живут дольше. В этой области проводятся дополнительные исследования.
Здоровые образ жизни
Принятие здорового образа жизни, такого как отказ от курения, хорошее питание и поддержание здорового веса, может помочь снизить риск рецидива.
Пищевые добавки
До сих пор не было доказано, что пищевые добавки (включая витамины, минералы и растительные продукты) явно помогают снизить риск прогрессирования или возвращения рака яичников. Это не означает, что никакие добавки не помогут, но важно знать, что ни одно из них не было доказано.
Пищевые добавки не регулируются, как лекарства в Соединенных Штатах. Они не должны быть доказаны эффективными (или даже безопасными) перед продажей, хотя есть ограничения на то, что им разрешено утверждать, что они могут сделать. Если вы думаете о приеме каких-либо пищевых добавок, поговорите со своей командой врачей Они могут помочь вам решить, какие из них вы можете безопасно использовать, избегая тех, которые могут быть вредными.
Имеют ли выжившие после рака яичников более высокий риск других видов рака?
У некоторых людей может развиться новый, не связанный с ним рак после лечения. Это называется второй рак. Выжившие после рака яичников могут получить любой тип второго рака, но у них есть повышенный риск:
- Колоректальный рак, рак тонкой кишки и рак почки вероятно, из-за генетических факторов, таких как синдром Линча, которые увеличивают риск развития этих видов рака, а также рака яичников
- Рак молочной железы, вероятно, из-за генетических факторов, таких как мутации BRCA и другие факторы, которые увеличивают риск рака молочной железы и яичников.
- Рак мочевого пузыря
- Рак желобного протока
- Меланома глаза
- Острый лейкоз, при лечении некоторыми химиотерапевтическими препаратами, такими как цисплатин, карбоплатин, циклофосфамид или ифосфамид
- Рак мягкой ткани и, возможно, рак поджелудочной железы, при лечении лучевой терапией).
Исследования показали, что риск развития солидных опухолей выше во время всех последующих периодов после рака яичников.
Могу ли я снизить риск повторного заболевания раком?
Есть шаги, которые вы можете предпринять, чтобы оставаться здоровым и снизить риск заболеть другим раком. Выжившим после рака яичников рекомендуется:
- Держитесь подальше от табачных изделий
- Добиться и оставаться в здоровом весе
- Быть физически активными и ограничивать время сидения или лежания
- Следовать здоровому питанию, которое включает в себя много фруктов, овощей и цельного зерна, и это ограничивает или избегает красного и обработанного мяса, сладких напитков и продуктов с высокой степенью обработки.
- Избегать или ограничивать алкоголь. Если вы пьете, пейте не более 1 напитка в день.
Эти привычки также могут снизить риск других проблем со здоровьем.
Лечение рака яичников заграницей
Medmost организует лечение в Корее, Турции, Германии, Европе, Индии, Израиле и России: предоставим медицинское второе мнение с планом и стоимость лечения, запишем к врачу, сделаем визу, забронируем авиабилет, трансфер, переводчика, и проживание. Пациент с родственниками могут сосредоточиться на лечении и не тратить время на организационную рутину.
