Если у вас или вашего близкого диагностировали ретинобластому, чем больше информации о заболевании вы получите, тем легче будет справиться с тревогой и принять правильное решение о выборе методов лечения и реабилитации. Для пациентов столкнувшихся с раком и их родственников мы перевели статьи с сайта Американского сообщества онкологических пациентов https://www.cancer.org.
Ретинобластома — это тип рака, который начинается в сетчатке, то есть в задней части глаза. Этот вид рака чаще всего встречается у маленьких детей.
- Строение глаза
- Статистическиеи данные
- Факторы риска ретинобластомы
- Что вызывает ретинобластому
- Показатели выживаемости и прогностические факторы при ретинобластоме
- Симптомы ретинобластомы
- Стадии ретинобластомы
- Диагностика ретинобластомы
- Сбор анамнеза и физикальное обследование
- Лечение ретинобластомы
- Лучевая терапия при ретинобластоме
- После лечения ретинобластомы
- Лечение ретинобластомы заграницей
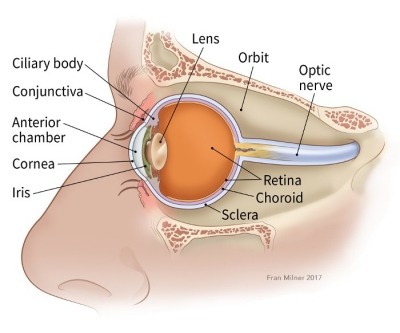
Строение глаза
Чтобы лучше понять что такое ретинобластома, нужно больше знать о строении глаза. Передняя часть глаза имеет прозрачную линзу с радужной оболочкой. В середине радужной оболочки есть небольшое отверстие, называемое зрачком, через которое свет проникает в глаз.
Световые лучи, попадающие в глаз, попадает на сетчатку, которая представляет собой внутренний слой клеток в задней части глаза. Он состоит из специальных светочувствительных ячеек. Эти клетки связаны с мозгом специальным зрительным нервом, который проходит через заднюю часть глазного яблока. Образец света, который достигает сетчатки, передается через зрительный нерв в мозг, позволяя нам видеть.
Ретинобластома начинается в клетках сетчатки. Этот рак почти всегда начинается из-за изменения (мутации) внутри клеток гена RB1. Чаще всего ретинобластома возникает только в одном глазу. Но у небольшого числа детей могут быть опухоли обоих глаз (так называемая двусторонняя ретинобластома).
Развитие глаз начинается задолго до рождения. На ранних стадиях развития в глазах присутствуют клетки, называемые ретинобластами , которые размножаются, образуя новые клетки, заполняющие сетчатку. В определенный момент эти клетки прекращают размножаться и становятся зрелыми клетками сетчатки.
В редких случаях, вместо созревания, некоторые ретинобласты продолжают бесконтрольно расти, образуя ретинобластому. Опухоли ретинобластомы могут быть:
- Одностороннее поражение, затрагивающее один глаз.
- Двустороннее поражение, затрагивающее оба глаза.
- Трехсторонняя ретинобластома — это состояние, при котором у ребенка с ретинобластомой также развивается опухоль головного мозга, часто вблизи средней части мозга в области, называемой шишковидной железой или гипофизом.
Статистическиеи данные
Ретинобластома — редкое онкологическое заболевание глаза. Это наиболее распространенная опухоль глаза у детей, на которую приходится около 3% всех случаев рака у детей. В Соединенных Штатах ежегодно диагностируется около 300–350 случаев. Две трети случаев ретинобластомы диагностируются у детей младше двух лет, и почти все случаи ретинобластомы диагностируются у детей младше пяти лет.
Изменения в гене RB1 , который обычно контролирует рост клеток, обнаруживаются в большинстве случаев ретинобластомы. У некоторых детей изменения в гене RB1 присутствуют в клетках по всему организму, а не только в опухоли. В этом случае это называется наследственной ретинобластомой. У 4 из 10 детей, которым диагностирована ретинобластома, имеется наследственная ретинобластома, что может повысить риск развития других видов рака и передачи гена своим детям в будущем.
Ретинобластома может поражать один глаз ( односторонняя ) или оба глаза ( двусторонняя ), а в редких случаях может быть связана с опухолью головного мозга ( трехсторонняя ). Примерно у 1 из 3 детей с ретинобластомой наблюдается двусторонняя форма заболевания. Двустороннее поражение чаще встречается у детей младшего возраста, чем одностороннее. Оно также более вероятно у детей с наследственной ретинобластомой.
Трехсторонняя ретинобластома — редкий синдром у детей с наследственной ретинобластомой. Примерно у 5% детей с наследственной ретинобластомой развиваются срединные опухоли головного мозга.
В целом, более 9 из 10 детей в США, страдающих ретинобластомой, излечиваются. Ретинобластому, распространяющуюся за пределы глаза, лечить сложнее.
Факторы риска ретинобластомы
Фактор риска — это всё, что влияет на вероятность развития заболевания, например, рака. Разные виды рака имеют разные факторы риска. В отличие от рака у взрослых, факторы риска, связанные с образом жизни, такие как масса тела, физическая активность, диета, а также употребление табака и алкоголя, не играют существенной роли в развитии рака у детей. Во многих случаях исследователи не знают, что вызывает изменения в генах, ответственные за ретинобластому. Другие потенциальные факторы риска ретинобластомы все еще изучаются.
Возраст. Большинство детей, у которых диагностирована ретинобластома, младше 3 лет. В большинстве случаев наследственные ретинобластомы выявляются в течение первого года жизни, тогда как ненаследственные ретинобластомы, как правило, диагностируются у детей в возрасте 1–2 лет. Ретинобластомы редко встречаются после 6 лет.
Семейный анамнез. Риск развития ретинобластомы значительно выше у детей, родители которых страдают наследственной ретинобластомой. У родителей с наследственной ретинобластомой вероятность передачи изменения гена RB1 своим детям составляет 1 к 2. У детей, унаследовавших аномальный ген, очень высока вероятность (>90%) развития ретинобластомы. Наследственная ретинобластома часто приводит к развитию заболевания в более молодом возрасте и может быть мультифокальной (множественные опухоли в одном глазу), двусторонней (опухоли в обоих глазах) или трехсторонней (ретинобластома и опухоль головного мозга в области шишковидной железы или параселлярной области). Только у 1 из 4 детей с наследственной ретинобластомой есть семейный анамнез ретинобластомы. Именно поэтому генетическое тестирование важно для выявления детей с наследственной формой заболевания.
Факторы риска для родителей. В большинстве случаев не выявляются какие-либо факторы риска развития ретинобластомы у родителей. Однако некоторые небольшие исследования показали, что воздействие на родителей определенных факторов может повысить риск развития ретинобластомы у ребенка. К ним относятся:
- Воздействие химических веществ, встречающихся на рабочем месте (таких как краски, пестициды и химикаты, используемые при металлообработке и сварке), на отцов.
- Облучение отцов радиацией
- Воздействие пестицидов в доме во время беременности
- Возраст родителей
- Родительская диета
- Состояние здоровья родителей (например, вес до беременности и наличие диабета во время беременности).
Можно ли предотвратить ретинобластому?
У взрослых риск развития рака можно снизить, избегая определенных факторов риска, таких как курение или воздействие опасных химических веществ на рабочем месте. Однако известных предотвратимых факторов риска развития ретинобластомы не существует. Если у вашего ребенка обнаружена ретинобластома, важно знать, что ни вы, ни ваш ребенок не стали причиной этого заболевания. В некоторых случаях родители, перенесшие наследственную ретинобластому, могут передать своим детям изменение гена RB1 , повышающее риск развития рака. Людям, перенесшим ретинобластому, может быть полезно пройти генетическое консультирование перед рождением детей, чтобы узнать больше о риске передачи этого изменения гена и, возможно, изучить способы его предотвращения. Например, одним из вариантов может быть использование экстракорпорального оплодотворения (ЭКО) и имплантация только эмбрионов, не имеющих этого изменения гена.
Если не используются профилактические меры, детей, рожденных от родителей с анамнезом ретинобластомы, следует тщательно обследовать вскоре после рождения, поскольку раннее выявление этого заболевания значительно повышает шансы на успешное лечение.
Что вызывает ретинобластому
Изменения в генах RB1 являются причиной большинства случаев ретинобластомы. В норме гены RB1 помогают клеткам не расти слишком быстро. Каждая клетка обычно имеет два гена RB1 . Пока клетка сетчатки имеет хотя бы один функционирующий должным образом ген RB1 , она не будет образовывать ретинобластому. Однако, когда повреждаются оба гена RB1 , клетки могут начать бесконтрольно расти, что приводит к раку. Тем не менее, причина повреждения этого гена в значительной степени неизвестна.
Ген RB1 является геном-супрессором опухолей. В редких случаях в клетках ретинобластомы обнаруживаются изменения в гене BCOR (гене-супрессоре опухолей) или амплификация гена MYCN (онкогена).
Спорадические и наследственные изменения в RB1. Хотя изменения в гене RB1 объясняют большинство случаев ретинобластомы, эти изменения в гене могут быть спорадическими или наследственными. Спорадические изменения генов происходят случайно и начинаются в одной клетке. Они присутствуют примерно у 60% детей с диагнозом ретинобластома. Ретинобластомы, вызванные спорадическим изменением гена RB1 :
- Вызывают опухоли, которые с большей вероятностью возникают только в одном глазу, а не в обоих.
- Диагноз ставится детям старшего возраста, чем детям с наследственными изменениями гена RB1.
- Не следует повышать риск развития ретинобластомы у будущих детей больного ребенка.
Наследственные изменения генов поражают клетки всего организма. Они присутствуют примерно у 40% детей с ретинобластомой. Наследственные изменения генов могут происходить на ранних стадиях развития, еще в утробе матери, или дети могут унаследовать изменение гена RB1 от одного из родителей. К признакам ретинобластомы, вызванной наследственными изменениями гена RB1, относятся:
- Многоочаговые (множественные опухоли в одном глазу) или двусторонние (поражающие оба глаза) опухоли
- Ранний возраст постановки диагноза (особенно в первый год жизни)
- Повышенный риск развития ретинобластомы у будущих детей больного ребенка.
У детей с наследственными изменениями гена RB1 повышен риск развития некоторых других видов рака в пожилом возрасте.
Показатели выживаемости и прогностические факторы при ретинобластоме
Если у ребенка диагностирована ретинобластома, врачи проведут обследования, чтобы определить, распространилась ли опухоль, и если да, то насколько. Этот процесс называется стадированием. Стадия ретинобластомы описывает размер опухоли и ее локализацию в организме.
У детей с онкологическими заболеваниями определенные факторы, которые могут повлиять на прогноз, называются прогностическими факторами . Они помогают врачам предвидеть, как рак у ребенка может отреагировать на лечение, и определить интенсивность лечения.
При ретинобластоме наиболее значимым фактором, влияющим на прогноз, является распространение опухоли за пределы глаза ( метастатическое поражение ).
При внутриглазных заболеваниях прогностические факторы часто обсуждаются с точки зрения возможности сохранения пораженного глаза или зрения, поскольку большинство детей излечиваются от своего заболевания. Прогноз зрения лучше у детей со следующими заболеваниями:
- Одностороннее заболевание (поражающее только один глаз)
- При двустороннем поражении (заболевании обоих глаз) опухоли меньшего размера располагаются вдали от центра сетчатки как минимум в одном глазу.
Для получения дополнительной информации о лечении ретинобластомы и способах, которыми врачи могут попытаться сохранить зрение и/или глаза.
Показатели выживаемости. Пятилетняя выживаемость — это процент детей, которые живут не менее 5 лет после постановки диагноза ретинобластомы. В Соединенных Штатах большинство случаев ретинобластомы являются внутриглазными и поддаются лечению и излечению. Пятилетняя выживаемость при ретинобластоме превышает 95%.
Ретинобластома, распространившаяся за пределы глаза, особенно та, которая поразила головной мозг или спинномозговую жидкость, остается трудноизлечимой. При распространении ретинобластомы за пределы глаза в другие органы, помимо головного мозга или спинномозговой жидкости, показатели выживаемости составляют от 60 до 90%, в зависимости от степени распространения. Даже при интенсивном лечении выживаемость детей с распространением ретинобластомы в головной мозг или спинномозговую жидкость значительно ниже, менее 20%.
Симптомы ретинобластомы
Ретинобластомы почти всегда встречаются у младенцев и маленьких детей. Чаще всего их обнаруживают, когда родители или врач замечают изменения в глазу ребенка.
Общие симптомы ретинобластомы
Изменение зрачкового светового рефлекса — наиболее распространенный ранний признак ретинобластомы. В норме, когда в глаз направляется свет, темное пятно в центре глаза, называемое зрачком, выглядит красным. Это происходит из-за кровеносных сосудов, присутствующих в сетчатке на задней части глаза. Это вызывает эффект «красных глаз» при фотосъемке со вспышкой.
При ретинобластоме отражаемый свет может быть тусклым, разным для каждого глаза или иметь другой цвет, например, белый, что известно как лейкокория . Это происходит потому, что нормальные кровеносные сосуды в задней части глаза заблокированы опухолью.
Родитель может заметить этот белый блик после съемки со вспышкой, особенно если зрачки имеют разный цвет. Это также может заметить врач ребенка во время планового осмотра глаз.
Рассинхронизация глаз. Иногда глаза, кажется, не синхронизированы и смотрят в разные стороны. Это может выглядеть как «ленивый глаз» или проблема с отслеживанием объекта взглядом. Медицинский термин для этого состояния — косоглазие . У детей это может быть вызвано множеством причин. В большинстве случаев это происходит из-за легкой слабости мышц, контролирующих глаза, но также может быть вызвано ретинобластомой.
Другие возможные признаки и симптомы
К менее распространенным признакам и симптомам ретинобластомы относятся:
- Проблемы со зрением
- Боль в глазу, вызванная воспалением или повышением внутриглазного давления из-за скопления жидкости (глаукома).
- Выпячивание глаза (проптоз)
- Увеличенный глаз (буфтальм)
- Покраснение склеры, белой части глаза.
- Кровоизлияние в переднюю камеру глаза (гифема).
- Разный цвет радужной оболочки каждого глаза (гетерохромия).
Если рак распространяется за пределы глаза, симптомы зависят от его локализации. Ретинобластома может распространиться на лимфатические узлы, печень, кости, костный мозг или центральную нервную систему (головной и спинной мозг). Возможные симптомы включают:
- Потеря аппетита и снижение веса
- Головная боль
- Рвота
- Подкожные уплотнения на шее
Многие из этих признаков и симптомов, скорее всего, вызваны чем-то иным, помимо ретинобластомы. Тем не менее, если у вашего ребенка наблюдаются какие-либо из этих симптомов, обратитесь к врачу, чтобы установить причину и при необходимости назначить лечение.
Стадии ретинобластомы
После постановки диагноза ретинобластомы многие хотят понимать, чего ожидать. Врачи используют информацию о размере, расположении и распространении опухоли, чтобы определить стадию или группу опухоли. Системы стадирования позволяют предсказать, можно ли сохранить зрение ребенка, какие методы лечения будут эффективны и каковы перспективы выживания.
Стадия или группа заболевания являются важной частью оценки прогноза состояния ребенка и определения правильного плана лечения.
Большинство детей с ретинобластомой, особенно те, у кого опухоли обнаружены на ранней стадии, излечиваются от этого заболевания. Показатели выживаемости — это способ измерения того, сколько людей выживают после определенного типа рака в течение определенного времени. Показатели выживаемости часто приводятся в виде 5‑летней выживаемости, которая относится к проценту детей, проживших не менее 5 лет после постановки диагноза рака. Конечно, многие дети живут гораздо дольше 5 лет, и многие из них излечиваются. Некоторым эта информация кажется полезной, в то время как другие предпочитают больше сосредоточиться на плане лечения и дальнейших шагах.
Если у ребенка диагностирована ретинобластома, врачи проведут обследования, чтобы определить, распространилась ли опухоль, и если да, то насколько. Этот процесс называется стадированием. Стадия ретинобластомы описывает размер опухоли и ее локализацию в организме.
Стадирование ретинобластомы основывается на результатах офтальмологических обследований, методов визуализации и любых других проведенных исследований.
Знание стадии заболевания может помочь команде специалистов по лечению рака предсказать, можно ли лечить опухоль таким образом, чтобы сохранить пораженный глаз или зрение в нем.
При определении стадии заболевания врачи часто делят ретинобластомы на две основные группы:
- Внутриглазная ретинобластома: рак присутствует только в глазу.
- Экстраокулярная ретинобластома: рак распространился за пределы глаза. Экстраокулярные раки можно разделить на орбитальные ретинобластомы, которые распространились только на глазницу, и метастатические ретинобластомы, которые распространились на отдаленные части тела, такие как головной мозг или костный мозг.
Стадирование внутриглазной ретинобластомы
Международная классификация ретинобластомы — это система стадирования, которую в настоящее время использует большинство врачей. Она делит внутриглазные ретинобластомы на 5 групп, обозначенных буквами от A до E, в зависимости от степени распространения рака и шансов на сохранение глаза при использовании современных методов лечения.
Группа А: Небольшие опухоли (не более 3 миллиметров в поперечнике), расположенные только в сетчатке и не находящиеся вблизи важных структур, таких как зрительный нерв (место входа зрительного нерва в сетчатку) или фовеола (центр поля зрения).
Группа B: Все остальные опухоли (размером более 3 мм или расположенные близко к зрительному нерву или фовеоле), которые находятся только в сетчатке.
Группа C: Четко очерченные опухоли с небольшим распространением под сетчатку (субретинальное метастазирование) или в желеобразное вещество, заполняющее глаз (витреальное метастазирование), вблизи опухоли (на расстоянии менее 3 мм от опухоли).
Группа D: Крупные или плохо очерченные опухоли с распространенным (более 3 мм от опухоли) метастазированием в стекловидное тело или субретинальную ткань. Сетчатка может отслоиться от задней части глаза.
Группа E: Опухоль очень большая, распространяется вблизи передней части глаза, кровоточит или вызывает глаукому (повышенное внутриглазное давление), поражает зрительный нерв или глазницу, или имеет другие признаки, которые практически исключают возможность спасения глаза.
Хотя глаза группы А можно спасти с помощью современных методов лечения, с каждой прогрессирующей буквой шансы на сохранение глаза уменьшаются. В прошлом глаза группы Е почти всегда удаляли в рамках начального лечения. Теперь, благодаря новым методам лечения ретинобластомы, у этих глаз также есть шанс на сохранение.
Другие системы стадирования, которые могут использоваться для опухолей, распространившихся за пределы глаза.
Могут использоваться и другие системы стадирования, включающие как внутриглазные, так и внеглазные ретинобластомы. Они могут быть особенно полезны в странах, где эти виды рака с большей вероятностью уже распространились к моменту их обнаружения.
Система стадирования Американской объединенной комиссии по раку (AJCC). Эта система включает в себя 4 ключевых элемента информации:
- Т: Размер основной (первичной) опухоли и степень ее распространения внутри и за пределами глаза по данным клинического осмотра или патологического исследования (если глаз был удален).
- N: Достигла ли опухоль близлежащих лимфатических узлов (небольших скоплений иммунных клеток бобовидной формы, в которые иногда распространяются раковые клетки) в области головы или шеи.
- М: Распространился ли рак ( метастазировал ) на отдаленные части тела, такие как костный мозг, мозг, череп или длинные кости.
- H: Есть ли у ребенка наследственная ретинобластома ?
Эти четыре элемента информации объединяются для классификации ретинобластом по стадиям I–IV. Эта информация используется для определения вариантов лечения и прогнозирования возможности сохранения глаза и излечения ребенка от ретинобластомы.
Международная система стадирования ретинобластомы (IRSS). Эта система стадирования также может использоваться для описания ретинобластомы, распространившейся за пределы глаза, и для прогнозирования выживаемости.
- Стадия 0: Глаз не удален; рак не распространился.
- Этап I: Глаз удален (энуклеация); раковые клетки по краям удаленного глаза не обнаружены.
- Этап II: Удаление глаза (энуклеация); раковые клетки можно увидеть под микроскопом по краям удаленного глаза, но распространение опухоли не видно невооруженным глазом.
- III стадия: Рак локализуется в глазнице или распространяется на лимфатические узлы вблизи уха или в области шеи.
- IV стадия: Рак локализуется в организме на значительном расстоянии от глаза или распространился на головной мозг или спинномозговую жидкость (СМЖ).
Понимание стадии заболевания у вашего ребенка важно для выбора плана лечения и оценки прогноза как для излечения, так и для сохранения пораженного глаза и зрения. Различные системы стадирования ретинобластомы сложны и могут вызывать путаницу. Если вы не уверены в стадии заболевания у вашего ребенка и в том, что она означает, попросите врача объяснить вам это понятным для вас языком.
Диагностика ретинобластомы
Некоторые ретинобластомы можно обнаружить на ранней стадии, до того, как они начнут вызывать какие-либо симптомы. В Соединенных Штатах всем младенцам в течение первых 2 месяцев жизни рекомендуется проходить тест, называемый «красным рефлексом» , а также повторно во время последующих профилактических осмотров.
Этот тест может быть проведен педиатром, медсестрой или офтальмологом с помощью специального светового прибора, называемого офтальмоскопом, который направляет свет в глаза младенца. В большинстве случаев свет отражает красный цвет. Однако в случаях наличия опухоли ретинобластомы рефлекс может быть слабым или отражаться по-разному в каждом глазу. В некоторых случаях цвет может отражаться как белый, что называется лейкокорией .
Для детей из группы повышенного риска. Для детей, у которых в семье выявлены изменения в гене RB1 , существует несколько методов, позволяющих оценить риск развития ретинобластомы и выявить ее (и связанные с ней опухоли головного мозга) на ранней стадии.
- Генетическое тестирование
- Регулярные осмотры глаз
- МРТ-сканирование для выявления опухолей головного мозга.
Чаще всего изменения в глазах замечают родители или родственники, что и становится поводом для визита к врачу. Родителям важно знать о возможных признаках и симптомах ретинобластомы и как можно скорее сообщать врачу о любых необычных изменениях. Во время визита к врачу проверят глаза ребенка. Это включает в себя тест на красный рефлекс (описано выше), а также осмотр на наличие:
- Изменения во внешнем виде глаз или их расположении относительно друг друга.
- Изменения в движении глаз
- Изменения в зрении ребенка
Любой из этих симптомов может быть признаком ретинобластомы, хотя чаще всего они вызваны другими причинами.
Как диагностируется ретинобластома?
Ретинобластомы обычно обнаруживаются, когда ребенка приводят к врачу из-за наличия признаков или симптомов . При подозрении на ретинобластому для подтверждения диагноза потребуется специальное обследование глаза под наркозом у специалиста.
Необходимость проведения дополнительных исследований для получения более подробной информации об опухоли и ее распространении (степени поражения) начинается со сбора анамнеза и тщательного физического осмотра.
Сбор анамнеза и физикальное обследование
Если у вашего ребенка наблюдаются признаки или симптомы ретинобластомы, врач осмотрит его глаза и расспросит о любых симптомах и о том, как долго они у ребенка наблюдаются. Врач также может спросить о наличии в семейном анамнезе случаев ретинобластомы или других видов рака. Это может быть важно при принятии решения о необходимости дополнительных обследований и анализов. Семейный анамнез также может быть полезен для определения того, могут ли родственники передать своим детям мутацию гена ретинобластомы ( RB1 ) или заболеть этим видом рака сами (если они маленькие дети), и могут ли они получить пользу от генетического консультирования и тестирования .
Затем врач осмотрит вашего ребенка на предмет возможных признаков ретинобластомы . Осмотр будет включать в себя освещение глаз фонариком, наблюдение за движением глаз и их реакцией на свет, а также выявление покраснения, раздражения или отека глаза и области вокруг него. Если ребенок достаточно взрослый, может быть также проведен осмотр зрения.
При подозрении на ретинобластому врач направит вас к офтальмологу (врачу, специализирующемуся на заболеваниях глаз), который более тщательно осмотрит глаз, чтобы убедиться в диагнозе. Офтальмолог расширит зрачок с помощью лекарства, чтобы увеличить его размер — темное пятно в центре глаза. Затем офтальмолог осмотрит сетчатку в задней части глаза, используя специальные лампы и увеличительные линзы. Обычно во время осмотра ребенок должен находиться под общим наркозом, чтобы врач мог провести тщательный и детальный осмотр.
Если на основании офтальмологического обследования предполагается вероятный диагноз ретинобластомы, будут проведены визуализационные исследования для подтверждения диагноза и определения степени распространения опухоли внутри глаза и, возможно, на другие части тела. Зачастую окончательное заключение принимает офтальмолог, специализирующийся на лечении рака глаза (глазной онколог ). Эти обследования часто проводятся с применением лекарственных препаратов для расширения зрачков, что увеличивает их размер (темное пятно в центре глаза), позволяя врачу легче осмотреть сетчатку в задней части глаза. Также их часто проводят под наркозом (обследование под наркозом, или ЭУА ). Для проверки распространения (степени поражения) опухоли могут потребоваться дополнительные исследования.
Ультразвуковое исследование (сонография)
Ультразвуковое исследование использует звуковые волны и их эхо для осмотра внутренних органов, например, глазного яблока. Для этого исследования небольшой ультразвуковой датчик прикладывается к веку или глазному яблоку. Эхо звуковых волн преобразуется компьютером в изображение на экране. Ультразвуковое исследование — один из наиболее распространенных методов визуализации, позволяющих подтвердить наличие ретинобластомы у ребенка. Этот метод также может быть очень полезен, когда опухоли в глазу настолько велики, что врачи не могут осмотреть глаз целиком. Этот тест безболезненный и не подвергает ребенка облучению, но ребенку может потребоваться дать лекарство, чтобы успокоить его или даже усыпить во время теста, чтобы врач мог хорошо осмотреть глаз.
Оптическая когерентная томография (ОКТ)
Оптическая когерентная томография (ОКТ) похожа на ультразвуковое исследование, но создает детальные изображения задней части глаза, используя световые волны вместо звуковых, с помощью портативного прибора. Она может использоваться для диагностики новых опухолей и наблюдения за рецидивирующими опухолями, которые трудно обнаружить визуально из-за рубцов на задней части глаза после лечения.
Магнитно-резонансная томография (МРТ)
МРТ — сканирование позволяет получить подробные изображения мягких тканей тела с помощью радиоволн и мощных магнитов (вместо рентгеновских лучей). МРТ часто используется для диагностики ретинобластом, поскольку обеспечивает очень детальные изображения глаза и окружающих структур без использования радиации. Этот метод исследования также очень хорошо подходит для изучения головного и спинного мозга. Большинству детей с ретинобластомой в рамках первичного обследования проводится МРТ. У детей с двусторонней ретинобластомой (опухолями в обоих глазах) многие врачи продолжают проводить МРТ головного мозга в течение нескольких лет после лечения, чтобы выявить опухоли головного мозга (иногда это называют трехсторонней ретинобластомой). Маленьким детям во время этого теста может потребоваться лекарство, чтобы успокоить их или даже помочь им заснуть.
Компьютерная томография (КТ или КАТ)
Компьютерная томография может помочь определить размер опухоли ретинобластомы и степень ее распространения внутри глаза и на близлежащие области.
Обычно требуется либо компьютерная томография (КТ), либо магнитно-резонансная томография (МРТ), но, как правило, не обе сразу. Большинство врачей предпочитают МРТ, поскольку КТ использует рентгеновские лучи, которые могут повысить риск развития других видов рака у ребенка в будущем. Однако КТ гораздо лучше, чем МРТ, показывает отложения кальция в опухоли, что может быть очень полезно, когда диагноз ретинобластомы неясен.
Сцинтиграфия костей
Сцинтиграфия костей может помочь определить, распространилась ли ретинобластома на череп или другие кости. Большинству детей с ретинобластомой сцинтиграфия костей не требуется. Обычно она используется только в тех случаях, когда есть веские основания полагать, что ретинобластома могла распространиться за пределы глаза. Для этого анализа небольшое количество низкоактивного радиоактивного вещества вводится в кровь и достигает костей. Специальная камера может обнаружить радиоактивность и создать изображение скелета.
На снимках участки активных изменений костной ткани выглядят как «горячие точки». Эти участки могут указывать на наличие рака, но аналогичные изменения могут наблюдаться и при других заболеваниях костей. Для дифференциации могут потребоваться дополнительные исследования, такие как рентгенография или МРТ костей.
Лабораторные анализы для диагностики и лечения ретинобластомы
Биопсии
Для большинства видов рака для постановки диагноза необходим образец опухоли. Во время биопсии врач берет образец из опухоли и отправляет его в лабораторию для исследования под микроскопом. Однако биопсия для сбора образцов обычно не проводится для диагностики ретинобластомы.
Существует две основные причины, по которым следует избегать биопсии опухоли глаза:
- Взятие биопсийного образца из опухоли глаза — задача непростая, поскольку это может повредить глаз и увеличить риск распространения раковых клеток за его пределы.
- Ретинобластому обычно можно точно диагностировать без биопсии врачами, имеющими опыт лечения этого заболевания, и ее вряд ли можно спутать с другими заболеваниями глаз у детей.
Однако в редких случаях могут быть использованы некоторые виды биопсии.
Жидкостная биопсия опухоли. Хотя взятие образцов опухоли при ретинобластоме не рекомендуется, в некоторых центрах используются новые методы анализа внеклеточной ДНК в крови или внутриглазной жидкости (жидкости в передней части глаза). Эти тесты могут использоваться для диагностики и мониторинга эффективности лечения ретинобластомы.
Эти анализы используются не во всех лечебных центрах. Обсудите с вашей командой специалистов по лечению рака, будет ли использоваться жидкостная биопсия для диагностики и лечения опухоли у вашего ребенка.
Аспирация и биопсия костного мозга. Для определения распространения рака на костный мозг — мягкую внутреннюю часть некоторых костей — может быть проведена биопсия и аспирация костного мозга. Эти исследования обычно не требуются, если только ретинобластома не распространилась за пределы глаза и врачи не подозревают, что она могла распространиться и на костный мозг.
Как правило, анализы проводятся одновременно. Образцы обычно берут из тазовых костей, но иногда их могут брать и из других костей. Обычно ребенку вводят лекарство (анестезию), чтобы он спал во время процедуры. Для аспирации костного мозга тонкая полая игла вводится в кость, и с помощью шприца отсасывается небольшое количество жидкого костного мозга.
При биопсии костного мозга небольшой кусочек кости и костного мозга удаляется путем введения в кость иглы чуть большего диаметра. После проведения биопсии на место взятия накладывается давление, чтобы остановить кровотечение. Затем образцы отправляются в лабораторию для проведения анализов и исследуются под микроскопом.
Лечение ретинобластомы
Если у вашего ребенка диагностирована ретинобластома, команда специалистов по лечению рака обсудит с вами варианты лечения. Важно учитывать как преимущества, так и возможные риски и побочные эффекты каждого варианта лечения.
Лечение ретинобластомы зависит от стадии (распространенности) рака и других факторов. Лечение может включать в себя более одного вида терапии.
Хирургическое вмешательство (энуклеация) при ретинобластоме
Во многих случаях ретинобластома, особенно при небольших опухолях, хирургическое вмешательство не требуется. Однако в некоторых случаях для лечения ретинобластомы может потребоваться операция.
Энуклеация
Энуклеация — это удаление глазного яблока и части зрительного нерва из глазницы. Обычно она используется для лечения:
- Большая опухоль в одном глазу, при которой зрение вряд ли удастся сохранить.
- Слепота или боль в глазах
- Опухоли, поражающие нерв, соединяющий глаз с задней частью глаза, называемый зрительным нервом.
- Опухоли, рецидивирующие после других методов лечения, а также при ухудшении или потере зрения.
Операция проводится под общим наркозом (в состоянии глубокого сна). Во время той же операции обычно устанавливается орбитальный имплантат, заменяющий глазное яблоко. Имплантат изготавливается из силикона или гидроксиапатита (вещества, похожего на кость). Он крепится к мышцам, которые двигают глаз, поэтому должен двигаться так же, как и естественный глаз.
Вероятно, ребенок сможет выписаться из больницы в тот же или на следующий день.
Через несколько недель нужно будет посетить окулиста, который изготовит искусственный глаз для вашего ребенка. Это тонкая оболочка, которая надевается на орбитальный имплант и под веки, как большая контактная линза. Она будет соответствовать размеру и цвету оставшегося глаза. После установки ее будет очень трудно отличить от настоящего глаза.
Когда ретинобластома поражает оба глаза, удаление обоих глаз приведет к полной слепоте. Если ни один глаз не сохранил полезное зрение из-за повреждений, уже вызванных раком, это может быть лучшим способом гарантировать полное удаление раковых клеток. Но если есть хоть какой-то шанс сохранить полезное зрение в одном или обоих глазах, врачи могут посоветовать сначала попробовать другие виды лечения.
Экзентерация глазницы
Эта процедура редко применяется в Соединенных Штатах. Она используется в случаях, когда ретинобластома распространилась на глазницу, и максимально допустимые дозы химиотерапии и лучевой терапии не излечили рак. В ходе этой процедуры удаляются глазное яблоко и зрительный нерв, а также другие части глазницы. Это включает в себя мышцы, жировую ткань, а иногда и веки.
Установка центрального венозного катетера
В случаях ретинобластомы, когда рекомендуется системная химиотерапия (внутривенно), может быть установлен центральный венозный катетер . Это небольшая пластиковая трубка, вводимая в крупную вену, обычно в руке или груди, для введения химиотерапевтических препаратов и проведения анализов крови.
Возможные риски и побочные эффекты хирургического вмешательства
Осложнения во время или сразу после операции, такие как кровотечение, реакции на анестезию или инфекция, встречаются нечасто, но они могут возникнуть.
Наиболее очевидным побочным эффектом энуклеации или экзентерации глазницы является потеря зрения в этом глазу, хотя чаще всего потеря зрения происходит из-за рака.
Удаление глаза также может повлиять на дальнейший рост костной и других тканей вокруг глазницы, что может придать ей несколько запавший вид. Лучевая терапия , которая часто является другим основным методом лечения в таких случаях, может вызвать тот же побочный эффект. Использование орбитального протеза или имплантата иногда может уменьшить этот эффект. Изменения в структуре лица после операции часто более заметны после экзентерации глазницы, поскольку удаляется больше ткани.
Криотерапия при ретинобластоме
Криотерапия, при которой для уничтожения раковых клеток используются низкие температуры, иногда может применяться для лечения небольших опухолей ретинобластомы.
Врачи применяют криотерапию для лечения ретинобластомы с помощью небольшого металлического зонда, который охлаждается до очень низких температур. Этот метод может использоваться для лечения небольших опухолей в передней части глаза. Он не применяется в плановом порядке у детей с множественными опухолями.
Во время лечения ребенок будет находиться под общим наркозом. После того, как ребенок уснет, зонд помещается на наружную поверхность глазного яблока рядом с опухолью, которая затем несколько раз замораживается и размораживается. Криотерапия обычно проводится 2 или 3 раза с интервалом примерно в месяц между процедурами.
Возможные побочные эффекты
Криотерапия может вызвать отек глаза и века на несколько дней. Она также может повредить сетчатку, что может привести к появлению слепых пятен или временному отслоению сетчатки от задней части глаза.
Лазерная терапия (фотокоагуляция или термотерапия) при ретинобластоме
Лазерное излучение — это сильно сфокусированные лучи света, которые можно использовать для нагревания и разрушения тканей организма. Различные виды лазерной терапии иногда применяются для лечения небольших опухолей ретинобластомы.
Лазерная фотокоагуляция
Фотокоагуляция — это вид лечения, при котором лазерный луч направляется через зрачок (темное пятно в передней части глаза). Лазер фокусируется на кровеносных сосудах, окружающих опухоль и снабжающих ее кровью, разрушая их с помощью тепла. Без хорошего кровоснабжения раковые клетки погибают. Фотокоагуляция эффективна только для небольших опухолей в задней части глаза. Во время лечения ребенок будет спать (под общим наркозом). Лечение обычно проводится 2 или 3 раза с интервалом примерно в месяц. Если необходима химиотерапия, то после нее обычно проводится лазерная терапия, поскольку химиотерапевтические препараты достигают опухолевых клеток через кровеносные сосуды. Проведение химиотерапии после лазерного лечения может быть менее эффективным.
Возможные побочные эффекты
В некоторых случаях лазерная терапия может повредить сетчатку, что может привести к появлению слепых пятен или временному отслоению сетчатки от задней части глазного яблока.
Термотерапия
При термотерапии, также называемой транспупиллярной термотерапией (ТТТ) , врач использует тип лазера, который направляет инфракрасный свет непосредственно на опухоль, чтобы нагреть и уничтожить опухолевые клетки. Температура не такая высокая, как при фотокоагуляции, поэтому некоторые кровеносные сосуды на сетчатке могут быть сохранены.
Термотерапия может применяться в качестве самостоятельного метода лечения очень маленьких опухолей. При более крупных опухолях она может использоваться в сочетании с химиотерапией ( термохимиотерапия ) или с лучевой терапией (терморадиотерапия ). Тепло, по-видимому, повышает эффективность этих методов лечения.
Лечение проводится во время сна ребенка (под общим наркозом), обычно в течение примерно 10 минут за сеанс. Как правило, для контроля каждой опухоли требуется 3 процедуры с интервалом около месяца. При использовании в рамках термохимиотерапии тепло обычно применяется при более низкой температуре в течение несколько более длительного периода, начиная через несколько часов после химиотерапии.
Возможные побочные эффекты
Термотерапия иногда может привести к уменьшению части радужной оболочки (цветной части глаза). Другие возможные последствия включают помутнение части хрусталика глаза или повреждение сетчатки, что может повлиять на зрение.
Химиотерапия при ретинобластоме
Химиотерапия — это применение лекарственных препаратов для лечения рака. Химиотерапию можно проводить системно внутривенно или местно в глаз для лечения ретинобластомы.
Системная химиотерапия
Химиотерапевтические препараты могут вводиться внутривенно или приниматься внутрь. Эти препараты попадают в кровоток и распространяются по всему организму. Это называется системной химиотерапией. Системная химиотерапия проводится циклами, после каждого сеанса следует период отдыха, чтобы дать организму время на восстановление. Каждый цикл химиотерапии обычно длится несколько недель, а общая продолжительность лечения часто составляет несколько месяцев.
К числу химиотерапевтических препаратов, используемых для лечения ретинобластомы, относятся:
- Карбоплатин (Параплатин)
- Цисплатин (Платинол)
- Винкристин (Онковин)
- Этопозид (ВП-16)
- Циклофосфамид (Цитоксан)
- Топотекан (Гикамтин)
- Доксорубицин (Адриамицин)
Чаще всего одновременно назначают 2 или 3 препарата. Стандартная комбинация включает карбоплатин, винкристин и этопозид. Однако при очень маленьких опухолях может быть достаточно только карбоплатина и винкристина. Если эти комбинации окажутся неэффективными, могут быть использованы и другие препараты. Другие комбинации проходят клинические испытания.
Местная химиотерапия
Местное введение химиотерапевтических препаратов может осуществляться непосредственно в глаз (интравитреально) или в артерию, снабжающую глаз (интраартериально). Такой способ введения химиотерапии, по сравнению с системным введением, может снизить побочные эффекты.
Внутриартериальная химиотерапия. При этой методике очень тонкий катетер (длинная полая и гибкая трубка) вводится в крупную артерию на внутренней поверхности бедра и медленно продвигается по кровеносным сосудам до самой глазной артерии, сосуда, по которому кровь поступает к глазу. Процедура проводится под общим наркозом, во время которого ребенок находится под наркозом. Затем в артерию вводится химиотерапевтический препарат. К препаратам, которые могут вводиться внутриартериально, относятся:
- Карбоплатин (Параплатин)
- Мелфалан (Алкеран)
- Топотекан (Гикамтин)
Затем этот процесс может повторяться каждые несколько недель в зависимости от того, насколько уменьшится опухоль.
Поскольку химиотерапия проводится непосредственно в артерию, питающую глаз, врачи могут использовать гораздо меньшие дозы химиопрепаратов (менее 10% от доз, используемых при системной химиотерапии). Следовательно, побочных эффектов от химиотерапии меньше.
На данный момент результаты применения этой методики при лечении глаз с запущенными опухолями хорошие. Во многих случаях она позволила врачам сохранить глаз, который в противном случае пришлось бы удалить.
Интравитреальная химиотерапия. При этом методе с помощью тонкой иглы химиотерапевтический препарат (обычно мелфалан или топотекан) вводится непосредственно в стекловидное тело — желеобразное вещество внутри глаза. К химиотерапевтическим препаратам, вводимым таким способом, относятся:
- Мелфалан (Алкеран)
- Топотекан (Гикамтин)
Иногда этот метод используется в сочетании с другими методами лечения для борьбы с опухолями, распространенными в глазу и не поддающимися другим видам терапии.
Способы применения химиотерапии
Химиотерапия может применяться для лечения ретинобластомы в различных ситуациях:
- Химиотерапия : Химиотерапию можно использовать в первую очередь для уменьшения размеров опухолей, которые не распространились за пределы глаза. Это облегчает лечение опухоли другими методами, такими как лазерная терапия, криотерапия или брахитерапия .
- Системная химиотерапия : Если глаз уже был пролечен или удален, но опухоль достигла участков, которые повышают вероятность ее распространения, или уже распространилась, для уничтожения оставшихся раковых клеток может быть использована химиотерапия.
- Интратекальная химиотерапия : Если рак распространился на головной мозг, химиотерапию также можно вводить непосредственно в жидкость вокруг головного и спинного мозга. Это называется интратекальной химиотерапией.
- Высокодозная химиотерапия с трансплантацией стволовых клеток : если рак распространяется на другие части тела, опухоли могут сначала уменьшиться при обычной химиотерапии, но часто они снова растут. В таких случаях врачи могут назначить более интенсивную химиотерапию в сочетании с трансплантацией стволовых клеток, чтобы попытаться вылечить рак.
Возможные побочные эффекты химиотерапии
Общие побочные эффекты химиотерапии. Химиотерапевтические препараты воздействуют на быстрорастущие клетки. В то время как раковые клетки растут быстро, другие здоровые клетки организма также быстро растут, например, клетки крови, клетки волос и клетки слизистой оболочки кишечника. Повреждение, вызываемое этими препаратами быстрорастущих здоровых клеток, приводит к побочным эффектам. Побочные эффекты химиотерапии зависят от типа и дозы используемых препаратов, а также от продолжительности их применения.
Системная химиотерапия. Системная химиотерапия с большей вероятностью повлияет на другие здоровые клетки организма, чем химиотерапия, проводимая местно. Возможные краткосрочные побочные эффекты включают:
- выпадение волос
- Язвы во рту
- Потеря аппетита
- Тошнота и рвота
- Диарея или запор
Химиотерапия может повредить костный мозг, где образуются новые клетки крови. Это может привести к снижению количества клеток крови, что, в свою очередь, может вызвать:
- Повышенная вероятность инфекций (из-за недостатка лейкоцитов).
- Легкое образование синяков или кровотечений (из-за недостатка тромбоцитов в крови)
- Усталость (из-за недостатка красных кровяных клеток)
Большинство этих побочных эффектов, как правило, проходят после окончания лечения. Часто существуют способы уменьшить эти побочные эффекты. Например, можно принимать лекарства, помогающие предотвратить или уменьшить тошноту и рвоту.
Химиотерапия также может иметь некоторые долгосрочные побочные эффекты. Например, некоторые препараты (такие как этопозид) могут повышать риск развития в будущем другого типа рака (например, лейкемии ). Хотя это серьезный риск, он встречается нечасто, и небольшое повышение риска необходимо сопоставлять с важностью химиотерапии в лечении ретинобластомы.
Местная химиотерапия. Внутриартериальная химиотерапия: При этом методе используются значительно меньшие дозы химиотерапевтических препаратов, поэтому побочные эффекты, как правило, ограничиваются областью глаз. Возможные побочные эффекты включают:
- Отек вокруг глаза
- Отслоение сетчатки от задней части глаза
- Кровоизлияние в глаз
- Ослабление мышц, отвечающих за движение глаз.
- Опущенное веко
- Выпадение ресниц
Хотя врачи надеются, что химиотерапия, проводимая непосредственно в области глаза в более низких дозах, приведет к улучшению здоровья выживших в долгосрочной перспективе, потребуется много лет, чтобы узнать, какие побочные эффекты возникают от такого лечения. Лечение может повлиять на мелкие кровеносные сосуды в глазу и вокруг него, что может повлиять на зрение по мере взросления ребенка. Этот подход также подвергает ребенка некоторому облучению, поскольку рентгеновские лучи используются для того, чтобы помочь установить катетер на нужное место. Пока неясно, влияет ли это на риск развития катаракты или рака у ребенка в более позднем возрасте.
Интравитреальная химиотерапия: Как и при внутриартериальной химиотерапии, побочные эффекты этой новой методики, по-видимому, ограничиваются глазом и прилегающими областями. Каждая процедура может незначительно повредить сетчатку, что может повлиять на зрение по мере взросления ребенка.
Ранее существовали опасения, что введение иглы в глаз для проведения химиотерапии может создать небольшое отверстие, через которое опухолевые клетки смогут распространиться за пределы глаза. Однако исследования показали, что этот риск очень низок, и врачи теперь используют методы, которые еще больше снижают этот риск.
Возможные побочные эффекты от некоторых химиотерапевтических препаратов. Помимо перечисленных выше эффектов, некоторые химиотерапевтические препараты могут вызывать специфические побочные эффекты.
Лучевая терапия при ретинобластоме
Лучевая терапия является эффективным методом лечения ретинобластомы у некоторых детей. По сравнению с хирургическим вмешательством, она имеет преимущество в том, что может сохранить зрение в глазу.
Радиационная терапия использует высокоэнергетические рентгеновские лучи или частицы для уничтожения раковых клеток. Для лечения детей с ретинобластомой могут применяться два типа лучевой терапии: брахитерапия и дистанционная лучевая терапия .
Брахитерапия (пластинчатая лучевая терапия)
Применение брахитерапии, также известной как внутренняя лучевая терапия или эписклеральная брахитерапия, ограничено небольшими опухолями.
Во время брахитерапии небольшое количество радиоактивного материала помещается на внешнюю сторону той части глазного яблока, где находится опухоль, и остается там в течение нескольких дней. Радиоактивный материал помещается в небольшой носитель (известный как пластинка ) , имеющий форму очень маленькой крышки от бутылки. Пластинка изготовлена из золота или свинца, чтобы защитить близлежащие ткани от излучения. Излучение распространяется на очень короткое расстояние, поэтому большая его часть будет сфокусирована только на опухоли.
Пластинка пришивается к глазному яблоку крошечными стежками во время короткой операции. Затем она удаляется во время второй операции через несколько дней. Обе операции проводятся под общим наркозом (во время сна ребенка).
Возможные побочные эффекты брахитерапии
Брахитерапия реже вызывает побочные эффекты, чем внешнее облучение. Основная опасность заключается в повреждении сетчатки или зрительного нерва, что может повлиять на зрение спустя много месяцев. Последние достижения в лечении могут снизить вероятность возникновения этой проблемы. Брахитерапия не связана с повышенным риском развития вторичного рака.
Дистанционная лучевая терапия (ДЛТ)
При дистанционной лучевой терапии (EBRT) используется аппарат, фокусирующий пучок излучения на раковые клетки из источника излучения, расположенного вне тела. Ранее это был распространенный метод лечения ретинобластомы. Из-за возможных побочных эффектов сейчас он чаще всего применяется только при раке, который плохо поддается лечению другими методами.
Как проводится EBRT
Этот вид лечения проводится врачом, которого называют радиоонкологом. Перед началом лечения бригада радиотерапевтов проводит тщательные измерения с помощью методов визуализации, таких как МРТ, чтобы определить правильные углы наведения пучков излучения и соответствующую дозу облучения. Эта сессия планирования называется моделированием. Поле облучения, или область, где будет проводиться облучение, и доза определяются на основе этих исследований.
Облучение обычно проводится 5 дней в неделю в течение нескольких недель. Каждая процедура похожа на рентгеновское обследование, хотя доза облучения значительно выше. Во время каждого сеанса ваш ребенок будет лежать на специальном столе, а аппарат будет направлять излучение под точно заданными углами. Каждый сеанс длится всего несколько минут. Большая часть времени лечения уходит на то, чтобы убедиться в правильности направления излучения. Важно, чтобы излучение попадало точно в то поле, которое было запланировано в симуляции. Пациентам могут надевать пластиковый слепок, похожий на гипсовую повязку, чтобы удерживать их в одном и том же положении во время каждого сеанса лечения. Маленьким детям перед каждым сеансом могут давать лекарства, чтобы они заснули и не двигались во время лечения.
Новые формы дистанционной лучевой терапии
Во многих центрах сейчас используют новые виды дистанционной лучевой терапии, которые позволяют более точно воздействовать на опухоль. Это снижает дозу облучения окружающих здоровых тканей, что может помочь уменьшить побочные эффекты.
Лучевая терапия с модуляцией интенсивности (IMRT). IMRT позволяет врачам формировать лучи излучения и регулировать их интенсивность, направляя их на опухоль и ограничивая дозу, достигающую близлежащих здоровых тканей. Это может позволить врачу доставить более высокую дозу облучения опухоли, одновременно снижая побочные эффекты. Многие крупные больницы и онкологические центры в настоящее время используют IMRT.
Протонно-лучевая терапия.Протонный пучок использует радиоактивные частицы, которые проходят лишь определенное расстояние, прежде чем высвободить большую часть своей энергии. Этот тип излучения ограничивает воздействие радиации на нормальные здоровые ткани.
Возможные побочные эффекты дистанционной лучевой терапии
Некоторые побочные эффекты лучевой терапии, как правило, проходят через короткое время и обычно не являются серьезными. К краткосрочным проблемам могут относиться:
- От легких изменений кожи, напоминающих солнечный ожог, до более серьезных кожных реакций в зоне облучения.
- Выпадение волос (например, ресниц или бровей)
Что еще более важно, радиация может вызвать долговременное повреждение некоторых близлежащих тканей. Это может привести к долгосрочным побочным эффектам, которые могут включать в себя:
- Катаракта, или помутнение хрусталика глаза.
- Повреждение сетчатки или зрительного нерва, приводящее к ухудшению зрения.
- Повреждение слезной железы (структуры, вырабатывающей слезы), вызывающее сухость глаз.
- Замедление роста костей и других тканей вблизи глаза, что со временем может изменить внешний вид этой области.
- Вторичные раковые заболевания возникают из-за повреждения ДНК внутри облученных клеток.
Более современные формы дистанционной лучевой терапии, такие как IMRT и протонная лучевая терапия, позволяют более точно воздействовать на опухоль и щадить больше здоровых тканей. Это может снизить вероятность некоторых побочных эффектов по сравнению с прошлым.
После лечения ретинобластомы
Во время лечения ретинобластомы для большинства семей главными заботами являются повседневные аспекты лечения и победы над раком. После лечения заботы могут сместиться в сторону долгосрочных последствий рака и его лечения, а также опасений по поводу того, что рак останется или может вернуться. Вполне естественно хотеть оставить ретинобластому и ее лечение в прошлом и вернуться к жизни, не связанной с раком. Но правильное последующее лечение дает вашему ребенку наилучшие шансы на выздоровление и долгосрочное выживание.
Повторные обследования и анализы
В течение нескольких лет после лечения регулярные контрольные осмотры будут очень важны. Врачи будут следить за любыми признаками рецидива ретинобластомы, а также за краткосрочными и долгосрочными побочными эффектами лечения.
После завершения лечения медицинская команда вашего ребенка обсудит с вами график последующих визитов, включая перечень необходимых анализов и обследований, а также частоту их проведения. Для каждого ребенка будет разработан индивидуальный план последующего наблюдения. Очень важно посещать все контрольные осмотры. На начальном этапе визиты к врачу и анализы обычно проводятся чаще. Если результаты анализов и обследований в норме, интервал между ними может быть увеличен.
Чего ожидать во время последующего наблюдения?
- Осмотр глаз очень важен. Маленьким детям во время осмотра может потребоваться общая анестезия, чтобы врач мог тщательно осмотреть их глаза.
- У детей с наследственной ретинобластомой существует небольшая вероятность развития опухоли головного мозга (так называемая трехсторонняя или четырехсторонняя ретинобластома). Для проверки этого в течение нескольких лет могут проводиться регулярные МРТ-исследования головного мозга.
Преимущество последующего наблюдения заключается в том, что оно дает вам возможность обсудить вопросы и опасения, которые возникают во время и после выздоровления вашего ребенка. Например, почти любое лечение рака может иметь побочные эффекты. Некоторые могут длиться недолго, другие — дольше или проявиться только через несколько месяцев или лет. Важно немедленно сообщать врачу о любых новых симптомах, таких как боль или проблемы со зрением, чтобы можно было установить причину и при необходимости провести лечение.
Обратитесь к команде специалистов по лечению рака за планом последующего наблюдения после лечения. Обсудите с лечебной командой разработку плана последующего наблюдения после лечения . Этот план может включать в себя:
- Краткое изложение диагноза, проведенных анализов и назначенного лечения.
- Рекомендуемый график последующих обследований и исследований.
- График проведения других обследований, которые могут потребоваться в будущем, таких как скрининговые тесты для выявления других видов рака или обследования для оценки долгосрочных последствий рака или его лечения для здоровья.
- Список возможных поздних или долгосрочных побочных эффектов лечения, включая то, на что следует обратить внимание и когда следует обратиться к врачу.
- Рекомендации по питанию и физической активности.
Как бы вам ни хотелось забыть об этом после завершения лечения, очень важно быть организованным и следить за здоровьем вашего ребенка. Собрать медицинские записи ребенка вскоре после лечения может быть проще, чем пытаться сделать это позже.
Сохраните медицинские записи вашего ребенка. В какой-то момент ваш ребенок может попасть к новому врачу, который не знает его историю болезни, связанной с раком. Сохраните копии его медицинской карты, чтобы при необходимости легко сообщать подробности диагноза и лечения.
Отдаленные и долгосрочные последствия лечения
Благодаря эффективному лечению большинство детей с ретинобластомой проживут долгую жизнь. Однако некоторые методы лечения, необходимые для излечения рака, могут повлиять на здоровье ребенка в более позднем возрасте. Наблюдение за отдаленными последствиями лечения по мере взросления детей является важной частью их долгосрочного медицинского обслуживания. Чем раньше будут выявлены проблемы, тем выше вероятность того, что их можно будет вылечить.
Физическое здоровье после лечения рака
У молодых людей, получающих лечение от ретинобластомы, существует риск развития ряда возможных отдаленных последствий лечения. Этот риск зависит от нескольких факторов, таких как стадия и тип ретинобластомы, а также дозы полученного лечения. Важно обсудить возможные проблемы со здоровьем с лечащим врачом вашего ребенка, чтобы знать, на что следует обращать внимание.
Проблемы со зрением и глазами. Ретинобластома и многие методы лечения, используемые для ее лечения, могут повлиять на зрение ребенка.
Для детей, которым провели энуклеацию или удаление глаза, здоровье и безопасность оставшегося глаза имеют первостепенное значение. Врачи часто рекомендуют детям носить противоударные линзы (очки), даже если зрение в оставшемся глазу хорошее, чтобы защитить его от повреждений.
Местные методы лечения , такие как лазерная терапия, криотерапия или химиотерапия, проводимая непосредственно в глаз через глазную артерию или стекловидное тело, могут повлиять на зрение у детей по мере их взросления. Даже если риск рецидива ретинобластомы низок, регулярные визиты к офтальмологу важны для выявления любых признаков повреждения сетчатки или других частей глаза и их лечения при необходимости. Для всех, кто перенес ретинобластому, регулярные осмотры глаз очень важны.
Изменения во внешности. Облучение глаза может изменить рост и развитие глазницы (костей вокруг глаза) по мере взросления ребенка. Хирургическое вмешательство также может повлиять на внешний вид ребенка. Специалист может изготовить протезы, которые будут выглядеть как естественный глаз человека. Протезы могут помочь улучшить самооценку после изменений лица, связанных с лечением. Такие изменения часто можно смягчить с помощью лечения в центре, специализирующемся на реконструктивной хирургии. При необходимости центры также могут направлять пациентов в специальные программы и учреждения для людей с нарушениями зрения. Раннее вмешательство и консультирование также могут помочь справиться с любыми психологическими последствиями изменений внешности.
Вторичные онкологические заболевания. У детей, прошедших лечение от ретинобластомы, может быть повышенный риск развития других видов рака в более позднем возрасте.
Небольшой риск развития рака крови, называемого лейкемией, в более позднем возрасте возникает у небольшого процента пациентов после применения некоторых химиотерапевтических препаратов, таких как эпиподофиллотоксины (этопозид), алкилирующие агенты (циклофосфамид) или антрациклины (доксорубицин). Риск выше у детей, получающих эти препараты системно, внутривенно, по сравнению с теми, кто получает препараты местно в глаз.
У детей, получавших лучевую терапию , также повышается риск развития вторичных злокачественных новообразований в облученной области. Дистанционная лучевая терапия (ДЛТ) проводится в более высоких дозах, чем брахитерапия, и сопряжена с более высоким риском развития вторичных злокачественных новообразований, чем более низкие дозы или локальная брахитерапия.
У детей с наследственной формой ретинобластомы, при которой изменения гена RB1 присутствуют во всех клетках организма, риск развития второго рака выше. У детей и взрослых с наследственной ретинобластомой повышен риск развития других видов рака, таких как меланома, остеосаркома и опухоли головного мозга.
Проблемы с почками. Химиотерапевтические препараты, такие как цисплатин и карбоплатин, могут влиять на почки. Может быть рекомендовано регулярное обследование функции почек для выявления и лечения любых проблем с почками на ранних стадиях после завершения лечения.
Потеря слуха. У детей, получающих химиотерапию препаратами платины, такими как цисплатин и карбоплатин, повышен риск развития проблем со слухом. Во время и после лечения может быть проведено исследование, называемое аудиограммой, для оценки любого повреждения, вызванного химиотерапией. Слух очень важен для маленьких детей в плане развития речи и социальных навыков. Если слух пострадал из-за химиотерапии, ваша онкологическая команда может порекомендовать обратиться к специалисту по слуху, называемому аудиологом, чтобы обсудить использование слуховых аппаратов.
Проблемы с нервами. У некоторых детей после лечения химиопрепаратами, такими как винкристин , может развиться нейропатия, или повреждение нервов, контролирующих движения и ощущения в теле . Симптомы нейропатии, такие как онемение, покалывание или ощущение спотыкания при ходьбе, часто проходят или улучшаются после завершения лечения. У некоторых детей эти симптомы могут сохраняться на протяжении всей жизни.
Проблемы с сердцем. Антрациклиновые препараты (даунорубицин, доксорубицин), применяемые в химиотерапии, могут вызывать проблемы с сердцем в более позднем возрасте. Некоторым пациентам, пережившим заболевание, может быть рекомендовано проведение эхокардиографии для оценки силы сердечной мышцы с целью раннего выявления и лечения проблем.
Проблемы с фертильностью. Алкилирующие химиотерапевтические препараты (циклофосфамид ) также могут влиять на половое развитие и способность иметь детей в более позднем возрасте. Обсудите с лечащей командой риски бесплодия при лечении и спросите, есть ли варианты сохранения фертильности, такие как криоконсервация спермы или заморозка яйцеклеток.
Эмоциональное и социальное здоровье детей и семей, пострадавших от рака. После завершения лечения может возникнуть ряд эмоциональных проблем. Некоторые из них могут проявиться спустя много лет после лечения и могут включать в себя:
- Как справляться с физическими изменениями, которые могут возникнуть в результате лечения.
- Опасения по поводу рецидива рака или возникновения новых проблем со здоровьем.
- Чувство обиды из-за того, что у вас был рак, что вам пришлось пройти лечение или что у вас есть проблемы со здоровьем, в то время как у других их нет.
- Чувство вины за то, что я выжил после рака, в то время как другие мои друзья, болевшие раком, этого не смогли.
- Опасения по поводу возможного дискриминации или предвзятого отношения (со стороны друзей, одноклассников, коллег, работодателей и т. д.)
- Беспокойство по поводу свиданий, брака и создания семьи в зрелом возрасте.
После лечения вполне нормально испытывать некоторую тревогу или другие эмоциональные реакции, но чрезмерное беспокойство, депрессия или гнев могут повлиять на многие аспекты развития молодого человека. Это может мешать отношениям, учебе, работе и другим аспектам жизни. Благодаря поддержке семьи, друзей, других людей, переживших рак, специалистов в области психического здоровья и других, многие люди, пережившие рак, могут преуспевать, несмотря на трудности, с которыми им пришлось столкнуться.
Родители и другие члены семьи, особенно братья и сестры, также могут пострадать, как эмоционально, так и иным образом. К распространенным семейным проблемам относятся финансовые трудности, потеря работы или проблемы в отношениях во время лечения, а также опасения по поводу рецидива рака. Социальные работники и другие специалисты в онкологических центрах могут помочь семьям получить помощь по этим вопросам.
Лечение ретинобластомы заграницей
Medmost организует лечение в Корее, Турции, Германии, Европе, Индии, Израиле и России: предоставим медицинское второе мнение с планом и стоимость лечения, запишем к врачу, сделаем визу, забронируем авиабилет, трансфер, переводчика, и проживание. Пациент с родственниками могут сосредоточиться на лечении и не тратить время на организационную рутину.
