Если у вас или вашего близкого диагностировали рак печени, чем больше информации о заболевании вы получите, тем легче будет справиться с тревогой и принять правильное решение о выборе методов лечения и реабилитации. Для пациентов столкнувшихся с раком и их родственников мы перевели статьи с сайта Американского сообщества онкологических пациентов – cancer.org.
Опухоль может появиться в любом месте тела. Рак печени возникает тогда, когда клетки печеночной ткани начинают неконтролируемо расти и размножаться, вытесняя нормальные клетки.
Опухолевые клетки могут распространяться по организму, попадая в другие органы и начиная там расти. Это называется метастазированием. При этом опухолевые клетки в других органах выглядят также как клетки печени.
Рак всегда называют по тому месту, где он начал расти. Поэтому, когда рак печени распространяется на органы брюшной полости (или любое другое место) его называют раком печени.
- Печень — что это?
- Статистические данные о раке печени
- Что вызывает рак печени?
- Можно ли предотвратить рак печени?
- Первичный рак печени
- Вторичный рак печени
- Доброкачественные опухоли печени
- Что нового в исследованиях рака печени?
- Можно ли выявить рак печени на ранней стадии?
- Симптомы рака печени
- Диагностика рака печени
- Стадии рака печени
- После лечения рака печени
- Снижение риска рецидива или появление нового рака
- Второй рак после лечения
- Какие вопросы задать врачу?
- Последующий уход
- Лечение рака печени заграницей
Печень — что это?
Печень является крупным внутренним органом, расположенным в правом подреберье, непосредственно под правым лёгким. Орган состоит из двух долей (секций).
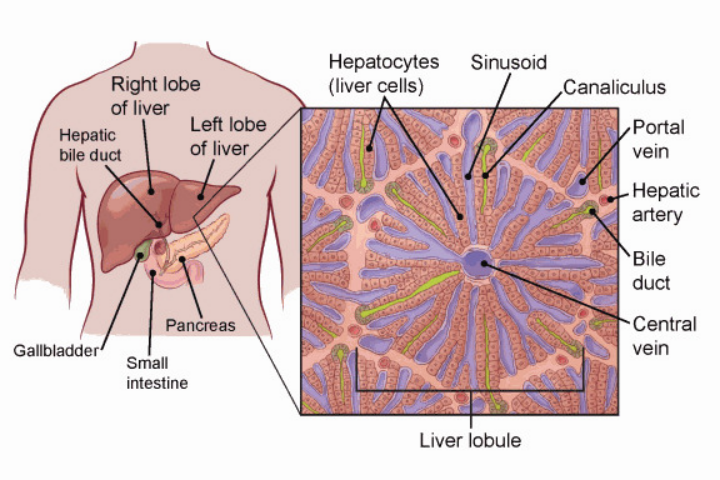
Печень в основном состоит из клеток, называемых гепатоцитами. Кроме того, в её структуре присутствуют другие типы клеток, включая клетки, выстилающие кровеносные сосуды, а также клетки, образующие мелкие трубчатые структуры — желчные протоки. Желчные протоки обеспечивают транспорт пищеварительной жидкости — желчи — от печени к желчному пузырю либо непосредственно в кишечник.
Жизнедеятельность организма невозможна без печени, поскольку данный орган выполняет ряд жизненно важных функций:
- участие в расщеплении и накоплении питательных веществ, поступающих из кишечника; многие из них подлежат метаболической обработке в печени перед использованием для получения энергии либо для формирования и восстановления тканей;
- синтез большинства факторов свёртывания крови, предотвращающих чрезмерную кровопотерю при повреждениях;
- выработка и выделение желчи в кишечник для обеспечения переваривания и всасывания питательных веществ, особенно жиров;
- обезвреживание алкоголя, лекарственных средств и токсичных продуктов обмена, которые затем выводятся из организма с мочой и калом.
Различные типы клеток печени способны образовывать несколько видов как злокачественных (раковых), так и доброкачественных (нераковых) опухолей. Эти новообразования имеют различное происхождение, отличаются подходами к лечению и прогнозом.
Статистические данные о раке печени
Согласно оценкам Американского онкологического общества для первичного рака печени и внутрипеченочного рака желчных протоков в Соединенных Штатах на 2026 год: около 42 340 новых случаев (27 790 у мужчин и 14 550 у женщин) будет диагностировано. Около 30,980 человек (19,650 мужчин и 11,330 женщин) умрут от этих видов рака. Заболеваемость раком печени в США утроилась за последние 4 десятилетия.
Рак печени гораздо чаще встречается в странах Африки к югу от Сахары и Юго-Восточной Азии, чем в США. Во многих из этих стран это наиболее распространенный тип рака. Более 800,000 человек диагностируются с этим раком каждый год по всему миру. Рак печени также является основной причиной смерти от рака во всем мире, на который приходится более 700,000 смертей каждый год.
Факторы риска рака печени
Фактором риска является все, что увеличивает шансы заболеть раком. Различные виды рака имеют разные факторы риска. Некоторые факторы риска, такие как курение, могут быть изменены. Другие, такие как возраст человека или семейная история, остаются неизменными и не зависят от человека.
Наличие фактора риска или даже нескольких факторов риска не означает, что вы заболеете. Некоторые люди, которые заболевают, могут иметь мало или вообще не имеют известных факторов риска.
Раса/этническая принадлежность. В Соединенных Штатах американцы азиатского происхождения и жители тихоокеанских островов имеют самые высокие показатели рака печени, за ними следуют люди, которые являются латиноамериканцами и латиноамериканцами, американскими индейцами и коренными жителями Аляски, афроамериканцами и белыми.
Хронический вирусный гепатит. Во всем мире наиболее распространенным фактором риска развития рака печени является хроническое (долгосрочное) заражение вирусом гепатита В (ВГВ) или вирусом гепатита С (ВГС). Эти инфекции приводят к повреждению печени и ответственны за то, чтобы сделать рак печени наиболее распространенным раком во многих частях мира.
HBV и HCV могут распространяться от человека к человеку через совместное использование загрязненных игл (например, во время употребления наркотиков внутривенно), незащищенного секса или родов. Эти вирусы также могут передаваться через переливание крови, хотя это очень редко встречается в Соединенных Штатах, поскольку продукты крови тестируются на эти вирусы. В развивающихся странах дети иногда заражаются гепатитом В от длительного контакта с инфицированными членами семьи. Другие вирусы, такие как вирус гепатита А и вирус гепатита Е, также могут вызывать гепатит. Но люди, инфицированные этими вирусами, не развивают хронический гепатит или цирроз и не имеют повышенного риска развития рака печени.
Цирроз. Цирроз — это заболевание, при котором клетки печени повреждаются и заменяются рубцовой тканью. Люди с циррозом имеют повышенный риск развития рака печени. Большинство (но не все) люди, у которых развивается рак печени, уже имеют некоторые признаки цирроза.
Существует несколько возможных причин цирроза. Большинство случаев в Соединенных Штатах развиваются у людей, которые пьют много алкоголя или имеют хронические инфекции HBV или HCV.
Метаболическая дисфункция, связанная со стеатотической болезнью печени (MASLD). Метаболическая дисфункция, связанная со стеатотиком печени (MASLD), также известная как неалкогольная жировая болезнь печени (NAFLD), является распространенным состоянием, при котором жир накапливается в печени. Это чаще встречается у людей с лишним весом тела. У некоторых людей с подтипом этого заболевания, известного как метаболическая дисфункция, связанный со стеатогепатитом (МАШ) или неалкогольным стеатогепатитом (НАСГ), может развиться цирроз.
Первичный билиарный цирроз. Некоторые виды аутоиммунных заболеваний, которые влияют на печень, также могут вызывать цирроз. Например, при первичном билиарном циррозе (ПТС) желчные протоки в печени повреждаются, что может привести к циррозу. Люди с прогрессирующим ПБК имеют высокий риск развития рака печени.
Наследственные метаболические заболевания. Некоторые наследственные метаболические заболевания могут привести к циррозу. Например, люди с наследственным гемохроматозом поглощают из пищи слишком много железа. Железо оседает в тканях по всему телу, включая печень. Если в печени накапливается достаточное количество железа, это может привести к циррозу и раку печени.
Злопотребление алкоголем. Тяжелое употребление алкоголя является основной причиной цирроза в США, что, в свою очередь, связано с повышенным риском развития рака печени.
Употребление табака. Курение повышает риск развития рака печени. Люди, которые курили и останавливались, имеют более низкий риск, чем те, кто все еще курит, но обе группы имеют более высокий риск, чем те, кто никогда не курил.
Избыточный вес тела. Наличие избыточной массы тела увеличивает риск развития рака печени. Вероятно, это связано с тем, что это может привести к MASLD и циррозу.
Диабет 2 типа. Диабет 2 типа был связан с повышенным риском рака печени, как правило, у людей, у которых также есть другие факторы риска, такие как употребление алкоголя и/или хронический вирусный гепатит. Этот риск также может быть увеличен, потому что люди с диабетом 2 типа, как правило, имеют избыточную массу тела, что, в свою очередь, может вызвать МАССЛ и другие проблемы с печенью.
Некоторые редкие заболевания.Заболевания, которые увеличивают риск развития рака печени, включают: тирозинемия, алфайло-антитрипсин дефицит, острая прерывистая порфирия, заболевания гликогена хранения, болезнь Вильсона.
Афлатоксины. Эти вызывающие рак вещества производятся грибком, который может загрязнять арахис, пшеницу, сою, молотые орехи, кукурузу и рис. Хранение в влажной теплой среде может привести к росту этого грибка. Хотя это может произойти практически в любой точке мира, это чаще встречается в более теплых и тропических странах. Развитые страны, такие как США и Европы, тестируют продукты на уровень афлатоксинов. Долгосрочное воздействие этих веществ является фактором риска развития рака печени. Риск увеличивается еще больше у людей с гепатитом В или С.
Винилхлорид и диоксид тория (торотраст). Воздействие этих химических веществ повышает риск ангиосаркомы печени. Это также увеличивает риск развития холангиокарциномы (рак желчных протоков) и HCC, но в гораздо меньшей степени. Винилхлорид является химическим веществом, используемым для производства некоторых видов пластмасс. Торотраст — это химическое вещество, которое в прошлом вводилось некоторым пациентам в рамках определенных рентгеновских тестов. Когда были признаны канцерогенные свойства этих химических веществ, были приняты меры для их устранения или минимизации воздействия на них. Торотраст больше не используется, и воздействие на работников винилхлорида строго регулируется.
Анаболические стероиды. Анаболические стероиды — это мужские гормоны, используемые некоторыми спортсменами и другими людьми для увеличения их силы и мышечной массы. Долгосрочное использование анаболических стероидов может немного увеличить риск развития рака печени. Кортизоноподобные стероиды, такие как гидрокортизон, преднизон и дексаметазон, не несут такого же риска.
Что вызывает рак печени?
Хотя известно несколько факторов риска развития рака печени, то, как они могут привести к тому, что нормальные клетки печени станут раком, только частично изучено. Некоторые из этих факторов риска влияют на ДНК клеток в печени, что может привести к аномальному росту клеток и может вызвать образование рака.
ДНК — это химическое вещество в наших клетках, которое несет наши гены, которые контролируют функционирование наших клеток. Мы похожи на наших родителей, потому что они являются источником нашей ДНК. Но наши гены влияют не только на то, как мы выглядим.
Некоторые гены обычно помогают контролировать, когда наши клетки растут, делятся, чтобы создавать новые клетки, или восстанавливают ошибки в ДНК, или они заставляют клетки умирать, когда они должны. Если эти гены не работают должным образом, это может привести к тому, что клетки выйдут из-под контроля. Например, к примеру: изменения в генах, которые обычно помогают клеткам расти, делиться или оставаться живыми, могут привести к тому, что эти гены будут более активными, чем они должны быть, в результате чего они станут онкогенами. Эти гены могут привести к тому, что клетки выйдут из-под контроля.
Гены, которые обычно помогают держать деление клеток под контролем или заставлять клетки умирать в нужное время, известны как гены-супрессоры опухолей. Изменения, которые отключают эти гены, могут привести к тому, что клетки выйдут из-под контроля.
Некоторые гены обычно помогают исправить ошибки в ДНК клетки. Изменения, которые отключают эти гены восстановления ДНК, могут привести к накоплению изменений ДНК в клетке, что может привести к тому, что они выйдут из-под контроля.
Любой из этих типов изменений ДНК может привести к тому, что клетки выйдут из-под контроля и образуют опухоль.
Приобретенные генные мутации. Чаще всего мутации генов, которые приводят к раку печени, приобретаются в течение жизни человека, а не наследуются от родителя. Например, к примеру: известно, что некоторые химические вещества, вызывающие рак печени, такие как афлатоксины, повреждают ДНК в клетках печени. Афлатоксины могут повредить ген-супрессор опухоли TP53, который обычно работает, чтобы предотвратить слишком большой рост клеток. Повреждение гена TP53 может привести к увеличению роста аномальных клеток и образованию раковых заболеваний.
Вирусы гепатита также могут изменять ДНК, когда они заражают клетки печени. У некоторых людей ДНК вируса может вставить себя в ДНК клетки печени, где он может включать онкогены клетки.
Некоторые изменения генов, которые приводят к раку, могут быть вызваны чем-то в окружающей среде человека, но некоторые могут быть просто случайными событиями, которые происходят внутри клетки, не имея внешней причины.
Рак печени имеет много разных причин, и в его развитии участвует много разных генов. Есть надежда, что более полное понимание того, как развивается рак печени, поможет врачам найти способы лучше предотвратить и лечить их.
Можно ли предотвратить рак печени?
Многие виды рака печени можно предотвратить, уменьшив воздействие известных факторов риска этого заболевания.
Профилактика инфекций гепатита B (HBV) и C (HCV).Во всем мире наиболее значительным фактором риска развития рака печени является хроническая инфекция вирусом гепатита В (ВГД) и вирусом гепатита С (ВГС). Эти вирусы могут распространяться от человека к человеку через зараженные иглы (например, во время употребления наркотиков) и незащищенный секс. Переливание крови когда-то также было основным источником инфекции гепатита, но сейчас все банки крови проводят поиск этих вирусов, поэтому риск заражения гепатитом от переливания крови очень низок.
Вакцина HBV. Центры по контролю и профилактике заболеваний США (CDC) рекомендуют всем детям и взрослым в возрасте до 59 лет, а также пожилым людям, подверженным риску HBV, получить вакцину против HBV, чтобы снизить риск хронического гепатита В и рака печени. Вакцины для предотвращения ВГС нет. Профилактика инфекции HCV (а также инфекции HBV у людей, которые не были иммунизированы) основана на понимании и избегании способов распространения этих инфекций.
Скрининг и тестирование на хронические инфекции HBV и HCV. У кого-то может быть хроническая инфекция HBV или HCV и не знать об этом. CDC рекомендует, чтобы все в возрасте 18 лет и старше прошли тестирование на HBV и HCV по крайней мере один раз, и чтобы некоторые люди проходили тестирование, когда они моложе и/или чаще.
Лечение хронической инфекции HBV и HCV. Если у человека есть хроническая инфекция HBV или HCV, лечение может помочь замедлить повреждение печени и снизить риск развития рака печени. Лекарства для лечения хронической инфекции HCV могут устранить вирус у многих людей и могут снизить риск развития рака печени. Ряд препаратов можно использовать для лечения хронического HBV. Они могут снизить уровень вирусов в крови и уменьшить повреждение печени. Хотя эти препараты не лечат инфекцию, они снижают риск цирроза, и они также могут снизить риск развития рака печени.
Избегание или ограничение употребления алкоголя и табака. Употребление алкоголя может привести к циррозу, что, в свою очередь, может привести к раку печени. Не употребление алкоголя или употребление алкоголя в умеренных количествах может помочь снизить риск развития рака печени. Курение также увеличивает риск развития рака печени, поэтому, если вы курите, отказ от курения поможет снизить риск развития этого рака, а также многих других видов рака и опасных для жизни заболеваний.
Здоровый вес. Пребывание в здоровом весе может быть еще одним способом снизить риск развития рака печени. Люди с избыточным весом чаще страдают жировой болезнью печени и диабетом, которые были связаны с раком печени.
Ограничение воздействия канцерогенных химических веществ. Изменение способа хранения определенных зерен в тропических и субтропических странах может уменьшить воздействие вызывающих рак веществ, таких как афлатоксины. Во многих странах уже существуют правила для предотвращения и мониторинга загрязнения зерном.
Лечение заболеваний, которые повышают риск рака печени. Некоторые наследственные заболевания могут вызвать цирроз печени, увеличивая риск развития рака печени у человека. Обнаружение и лечение этих заболеваний в раннем возрасте может снизить этот риск. Например, все дети в семьях с гемохроматозом (генетическое расстройство поглощения железа) должны проходить скрининг на заболевание и регулярно лечиться, если оно у них есть.
Обнаружение и диагностика. Раннее выявление рака часто позволяет использовать больше вариантов лечения. Некоторые ранние раковые заболевания могут иметь признаки и симптомы, которые можно заметить, но это не всегда так.
Первичный рак печени
Рак, который начинается в печени, называется первичным раком печени. Существуют различные виды первичного рака печени.
Гепатоклеточная карцинома (ГЦК). Это наиболее распространенная форма рака печени у взрослых. Гепатоклеточный рак может расти по-разному: некоторые начинаются как одна опухоль, которая становится больше. Позже он может распространиться на другие части печени. Другие растут как небольшие раковые узелки по всей печени, а не только одна опухоль. Это чаще всего наблюдается у людей с циррозом (хроническое повреждение печени) и является наиболее распространенным видом заболеваний печени в Соединенных Штатах.
Внутрипеченочная холангиокарцинома (рак желчных протоков). Около 10–20% случаев рака печени начинаются в клетках, которые выстилают мелкие желчные протоки (трубки, которые несут желчь к желчному пузырю). Они называются внутрипеченочными холангиокарциномами (рак желчных протоков). Большинство холангиокарцином, однако, начинаются в желчных протоках вне печени. Хотя остальная часть этой информации в основном касается гепатоцеллюлярных раковых заболеваний, внутрипеченочные холангиокарциномы часто лечатся одинаково.
Фиброламеллальная карцинома. Фиброламеллальная карцинома (FLC) когда-то считалась подтипом ГЦК, но теперь она считается отдельным типом рака печени. Это редкость, и чаще всего она развивается у женщин моложе 35 лет (хотя это может произойти и у пожилых людей). Часто остальная часть печени не болела.
Ангиосаркома и гемангиосаркома. Это редкие виды рака, которые начинаются в клетках, которые выстилают кровеносные сосуды в печени. Люди, которые подверглись воздействию винилхлорида или диоксида тория (Thorotrast), более склонны к развитию этих видов рака. Риск этих видов рака также увеличивается из-за воздействия мышьяка или радия и состояния, известного как наследственный гемохроматоз (генетическое расстройство поглощения железа). Примерно в половине этих видов рака вероятная причина не может быть идентифицирована.
Эти опухоли быстро растут и обычно слишком широко распространены, чтобы их можно было удалить с помощью хирургического вмешательства к тому времени, когда они будут обнаружены. Химиотерапия и лучевая терапия могут помочь замедлить болезнь, но обычно ее трудно лечить. Эти раковые заболевания лечатся как другие саркомы.
Гепатобластома. Это очень редкий рак, который развивается у детей, обычно у тех, кто младше 4 лет. Клетки гепатобластомы похожи на клетки печени плода. Около 2 из 3 детей с этими опухолями успешно лечатся хирургическим вмешательством и химиотерапией, хотя опухоли труднее поддаются лечению, если они распространились за пределы печени.
Вторичный рак печени
Чаще всего, когда рак обнаруживается в печени, он начинался не там. Многие виды рака, которые начинаются где-то еще в организме, такие как поджелудочная железа, толстая кишка, желудок, грудь или легкие, могут распространяться (метастазировать) в печень.
В Соединенных Штатах и Европе вторичные (метастатические) опухоли печени чаще встречаются, чем первичный рак печени. Противоположное верно для многих частей Азии и Африки.
Доброкачественные опухоли печени
Доброкачественные (нераковые) опухоли печени иногда становятся достаточно большими, чтобы вызвать проблемы, но они не врастают в близлежащие ткани или не распространяются в отдаленные части тела. Если их нужно лечить, их обычно можно вылечить хирургическим путем.
Гемангиома. Наиболее распространенные доброкачественные опухоли печени начинаются в клетках, выстилающих кровеносные сосуды. Большинство печеночных гемангиом не вызывают симптомов и не нуждаются в лечении. Но если они кровоточат или вызывают другие проблемы, их, возможно, потребуется удалить с помощью операции.
Печеночная аденома. Печеночная аденома — доброкачественная опухоль, которая начинается от гепатоцитов (основной тип клеток печени). Большинство из этих опухолей не вызывают симптомов и не нуждаются в лечении. Некоторые в конечном итоге вызывают симптомы, такие как боль или комок в животе (брюшной) или кровопотерю.
Врачи часто советуют хирургическое вмешательство, чтобы удалить опухоль, если это возможно, потому что существует риск того, что опухоль может разорваться (что приводит к тяжелой потере крови), а также небольшой риск того, что она может в конечном итоге перерасти в рак печени.
Эти опухоли чаще встречаются у женщин, чем у мужчин. Женщины имеют более высокий шанс получить одну из этих опухолей, если они принимают противозачаточные таблетки, хотя это редкость. У мужчин, которые используют анаболические стероиды, также могут развиться эти опухоли. Аденомы могут уменьшаться, когда эти препараты прекращаются.
Фокальная узелковая гиперплазия. Фокальная узелковая гиперплазия (FNH) представляет собой опухолеобразный рост, состоящий из нескольких типов клеток (гепатоциты, клетки желчных протоков и клетки соединительной ткани). Хотя опухоли FNH являются доброкачественными, они могут вызывать симптомы. Может быть трудно отличить их от истинного рака печени, поэтому врачи иногда удаляют их, когда диагноз неясен. Опухоли FNH чаще встречаются у женщин, чем у мужчин.
Что нового в исследованиях рака печени?
Профилактика. В настоящее время проводится множество исследований рака печени. Ученые ищут причины рака печени, а также способы его предотвращения, находят его на ранней стадии и улучшают лечение.
Во всем мире наиболее распространенным фактором риска развития рака печени является заражение вирусом гепатита В (HBV) или вирусом гепатита С (ВГС). Эти инфекции сделали рак печени наиболее распространенным раком во многих частях мира.
Некоторые ученые считают, что вакцины и улучшенные методы лечения вирусного гепатита могут предотвратить около половины случаев рака печени во всем мире. Исследователи изучают способы профилактики или лечения инфекций гепатита до того, как они вызовут рак печени.
Вакцины для профилактики гепатита В широко доступны. И хотя вакцины для профилактики гепатита С еще нет, лекарства теперь могут вылечить эту инфекцию у большинства людей.
Скрининг. В настоящее время нет широко рекомендуемых скрининговых тестов на рак печени у людей, которые находятся в среднем риске, хотя альфа-фетопротеиновые (AFP) анализы крови и ультразвуковые обследования могут быть рекомендованы у некоторых людей с более высоким риском. Сейчас изучается несколько новых анализов крови, чтобы увидеть, могут ли они обнаружить рак печени раньше, чем с помощью AFP и ультразвука. КТ и МРТ также изучаются для использования в качестве визуальных тестов для скрининга рака печени вместо ультразвука.
Хирургия рака печени. Разрабатываются новые методы, для того чтобы сделать частичную гепатэктомию (удаление части печени) и трансплантацию печени более безопасными и полезными. Например, хирурги во многих онкологических центрах теперь используют минимально инвазивные хирургические методы для удаления частей печени. Примером может служить роботизированная гепатэктомия. Врачи также изучают, безопасно ли позволить большему количеству людей с раком печени иметь право на пересадку печени.
Другие методы лечения в хирургию. Активная область исследований рассматривает адъювантные методы лечения, чтобы попытаться уменьшить вероятность того, что рак печени вернется. Исследования изучают использование новых иммунотерапевтических препаратов и препаратов для таргетной терапии в качестве возможных адъювантных методов лечения. Некоторые многообещающие результаты также были замечены при радиоэмболизации, но они должны быть подтверждены в более крупных исследованиях.
Еще одна изучаемая область — использование противовирусной терапии у людей с раком печени, связанным с гепатитом В или гепатитом С, чтобы увидеть, улучшает ли это результаты после операции.
Определение риска рецидива после операции. После частичной гепатэктомии одна из самых больших проблем заключается в том, что рак может вернуться (рецидивировать). Исследователи изучают способы прогнозирования того, вернется ли рак, проверив клетки печени в выборке хирургии с помощью генетического профилирования.
Исследование абляционной терапии. Изучаются новые методы абляции. Например, необратимая электропорация — это процедура абляции, которая не использует тепло или холод для уничтожения раковых клеток. Он использует высокое напряжение, чтобы открыть «поры» клетки (например, поры вашей кожи), что приводит к гибели раковых клеток. Это может быть очень полезно для рака, которые находятся в трудном лечении, таких как около кровеносных сосудов.
Исследования в области иммунотерапии. Иммунотерапевтические препараты повышают иммунную систему организма, чтобы помочь бороться с раком. Лекарства, известные как ингибиторы иммунной контрольной точки, стали важной частью лечения людей с прогрессирующим раком печени.
Исследование таргетной терапии рака печени. Были разработаны новые препараты, которые работают иначе, чем стандартные химиотерапевтические препараты. Эти таргетные препараты действуют на специфические белки в раковых клетках или окружающей их среде.
Таргетные препараты становятся все более важной частью лечения прогрессирующего рака печени. Некоторые из этих препаратов в настоящее время изучаются, чтобы увидеть, можно ли их использовать раньше в ходе болезни, и многие новые целевые препараты также тестируются.
Исследование биомаркеров рака печени. Знание того, какой рак печени будет реагировать на определенные методы лечения, поможет спасти людей от побочных эффектов бесполезных лекарств. Исследования проводятся для поиска конкретных биомаркеров (таких как белки или изменения в генных моделях в раковых клетках), чтобы увидеть, может ли это помочь в руководстве тем, будут ли полезны определенные таргетные препараты или ммунотерапевтические методы лечения.
Можно ли выявить рак печени на ранней стадии?
Рак печени может быть трудно найти на ранней стадии, потому что признаки и симптомы часто не появляются, пока он не переходит на более поздние стадии. Небольшие опухоли печени трудно обнаружить на физическом осмотре, потому что большая часть печени покрыта правой грудной клеткой. К тому времени, когда опухоль может ощущаться, она может быть очень большой.
В настоящее время нет широко рекомендуемых скрининговых тестов на рак печени у людей, которые подвергаются среднему риску. (Скрининг — это тестирование на такое заболевание, как рак, у людей, у которых нет симптомов или его истории.) Но тестирование может быть рекомендовано для некоторых людей с более высоким риском.
Тестирование людей с высоким риском развития рака печени. У многих людей, у которых развивается рак печени, есть давний цирроз (образование рубцовой ткани от повреждения печени).
Для людей с более высоким риском развития рака печени, потому что у них цирроз (от любой причины), наследственный гемохроматоз или хроническая инфекция гепатита В (даже без цирроза), некоторые эксперты рекомендуют скрининг на рак печени с помощью альфа-фетопротеина (AFP) анализов крови и ультразвуковых обследований каждые 6 месяцев.
AFP является опухолевым маркером рака печени, который можно измерить в крови. Но многие люди с ранним раком печени имеют нормальный уровень AFP, и высокий уровень AFP может наблюдаться у некоторых людей с хроническим заболеванием печени, у которых нет рака печени. Уровни AFP также могут быть выше у людей с некоторыми другими типами рака, а также некоторыми не раковыми заболеваниями.
Симптомы рака печени
Клинические проявления часто появляются на поздних стадиях заболевания, однако в отдельных случаях могут возникать раньше.
Наиболее частыми симптомами являются:
- необъяснимая потеря массы тела;
- снижение аппетита;
- быстрое чувство насыщения;
- тошнота и рвота;
- увеличение печени;
- спленомегалия;
- боль в животе или в области правой лопатки;
- асцит;
- кожный зуд;
- желтуха;
- лихорадка;
- расширение вен передней брюшной стенки;
- склонность к кровотечениям и образованию гематом.
Менее распространенные симптомы:
Некоторые опухоли печени продуцируют гормоны, вызывающие системные проявления:
- гиперкальциемия;
- гипогликемия;
- гинекомастия и атрофия яичек у мужчин;
- эритроцитоз;
- повышение уровня холестерина.
Наличие перечисленных симптомов не является специфичным для рака печени и может быть обусловлено другими заболеваниями. Тем не менее их выявление требует медицинского обследования для установления причины и своевременного лечения.
Диагностика рака печени
Некоторые формы рака печени могут быть выявлены при обследовании лиц с высоким риском при отсутствии клинических проявлений (скрининг). Однако в большинстве случаев заболевание диагностируется после появления симптомов. При наличии признаков, потенциально связанных с раком печени, проводится комплекс диагностических обследований с целью уточнения диагноза.
При первичном обследовании осуществляется сбор анамнеза для уточнения симптомов и возможных факторов риска. Физикальное обследование направлено на выявление признаков рака печени и сопутствующих состояний, с особым вниманием к осмотру брюшной полости, кожи и склер с целью выявления желтухи.
При наличии клинических и/или объективных данных, указывающих на возможный рак печени, проводится дальнейшее обследование, включающее методы визуализации, лабораторные исследования и, при необходимости, биопсию ткани печени. После подтверждения диагноза могут выполняться дополнительные исследования для оценки распространённости опухолевого процесса.
Визуальные методы обследования
Методы визуализации используют рентгеновское излучение, магнитные поля или ультразвуковые волны для получения изображений внутренних органов. Они применяются до и после установления диагноза рака печени с целью:
Ультразвуковое исследование часто является первым методом, используемым для оценки состояния печени. Метод основан на использовании звуковых волн и их отражения от тканей, что позволяет выявлять опухолевые образования. В ряде медицинских центров применяется ультразвуковое исследование с контрастным усилением (CEUS). В этом случае внутривенно вводится контрастное вещество, содержащее микропузырьки. В отдельных ситуациях характер изображения опухоли на CEUS позволяет установить диагноз рака печени без выполнения биопсии.
Комьютерная томография использует рентгеновские лучи для получения послойных изображений организма. КТ органов брюшной полости позволяет определить размер, форму и локализацию опухолей печени, а также оценить состояние прилегающих сосудов (КТ-ангиография). В ряде случаев характерные признаки опухоли на КТ позволяют установить диагноз без биопсии. КТ также применяется для навигации при выполнении пункционной биопсии. При подтверждённом раке печени может дополнительно проводиться КТ органов грудной клетки для выявления возможных метастазов в лёгких.
МРТ обеспечивает высокую детализацию мягких тканей и использует радиоволны и магнитное поле вместо рентгеновского излучения. Метод является особенно информативным при оценке опухолей печени. МР-ангиография применяется для оценки состояния сосудов печени и выявления возможной сосудистой инвазии. МРТ также позволяет определить наличие отдалённых метастазов.
Сцинтиграфия костей используется для выявления костных метастазов. Данный метод обычно не применяется рутинно и показан при наличии костных болей или при рассмотрении возможности трансплантации печени.
Биопсия представляет собой забор образца ткани для морфологического исследования. В ряде случаев она является единственным способом подтверждения диагноза. Однако при наличии типичных признаков опухоли на КТ или МРТ биопсия может не требоваться.
Существует риск диссеминации опухолевых клеток по ходу пункционной иглы, что особенно важно учитывать при планировании хирургического лечения или трансплантации печени. По этой причине в ряде случаев биопсия рекомендуется только в специализированных трансплантационных центрах.
Виды биопсии:
- Пункционная биопсия иглой — выполняется под контролем УЗИ или КТ с применением местной анестезии.
- Лапароскопическая биопсия — проводится во время лапароскопии с визуальным контролем поверхности печени.
- Хирургическая биопсия — включает инцизионную или эксцизионную биопсию во время оперативного вмешательства.
Образцы биопсии исследуются микроскопически для выявления злокачественных клеток. При необходимости выполняются дополнительные лабораторные и молекулярные исследования.
Анализы крови используются для: определения возможной причины заболевания, оценки функции печени и других органов, контроля эффективности лечения, выявления рецидива заболевания.
AFP является белком, уровень которого может повышаться при заболеваниях печени, включая рак печени. Высокий уровень AFP при наличии опухоли печени может указывать на злокачественный процесс, однако при ранних стадиях заболевания показатели могут оставаться в пределах нормы. AFP используется для оценки тактики лечения, мониторинга ответа на терапию и выявления рецидива.
Другие анализы крови:
- маркеры вирусных гепатитов B и C;
- показатели функции печени;
- показатели свёртываемости крови;
- показатели функции почек;
- биохимические показатели (кальций, глюкоза, холестерин и др.).
Стадии рака печени
После того, как у кого-то диагностирован рак печени, врачи попытаются выяснить, распространился ли он, и если да, то как далеко. Этот процесс называется стадийность. Стадия рака описывает, сколько рака в организме. Это помогает определить, насколько серьезен рак и лучший способ его лечения. Врачи также используют стадию рака, когда говорят о статистике выживаемости.
Стадии рака печени варьируются от стадии 1 до IV (4). Как правило, чем ниже число, тем меньше рак распространился. Более высокое число, такое как стадия IV, означает, что рак распространился больше. Хотя рак каждого человека уникален, раковые заболевания с похожими стадиями, как правило, имеют схожие перспективы и часто лечатся одинаково.
Существует несколько промежуточных систем для лечения рака печени, и не все врачи используют одну и ту же систему. Система постановки, чаще всего используемая в США для лечения рака печени, — это система TNM AJCC (Американский объединенный комитет по раку), которая основана на 3 ключевых элементах информации:
- Степень (размер) основной (первичной) tопухоли (Т): насколько велика опухоль? Есть ли в печени более одной опухоли? Попал ли рак в близлежащие структуры, такие как вены в печени?
- Распространение на близлежащие лимфатические nоды (N): распространился ли рак на близлежащие лимфатические узлы?
- Распространение (mметастазирование) на отдаленные части тела (М): распространился ли рак на отдаленные лимфатические узлы или отдаленные органы, такие как кости или легкие?
Цифры или буквы после T, N и M предоставляют более подробную информацию о каждом из этих факторов. Более высокие цифры означают, что рак более развит. Как только категории T, N и M человека были определены, эта информация объединяется в процессе, называемом группировкой стадии, чтобы назначить общую стадию.
Рак печени может быть оценен и стадирован 2 способами:·
Клиническая стадия основана на результатах физического обследования, биопсии (если сделано) и тестов визуализации (ультразвуковое, КТ или МРТ и т.д.). Клиническая стадия может быть использована вместе с другими факторами, чтобы помочь определить лучшие варианты лечения.·
Если операция сделана, патологическую стадию (также называемую хирургической стадией) можно определить путем исследования удаленной ткани во время операции. Иногда патологическая стадия может быть более продвинутой, чем клиническая стадия, например, если хирургия обнаруживает рак в местах, которые не отображаются на тестах визуализации.
| Сцена AJCC | Стадийная группировка | Описание стадии* |
| МА | Т1аNo0M0 | Одна опухоль 2 см (4/5 дюйма) или меньше (T1a).Рак не распространился на близлежащие лимфатические узлы (N0) или на отдаленные части тела (M0). |
| IB | Т1бNo0M0 | Одна опухоль размером более 2 см (4/5 дюйма), которая не выросла в кровеносные сосуды (T1b).Рак не распространился на близлежащие лимфатические узлы (N0) или на отдаленные части тела (M0). |
| II | Т2No0M0 | Либо одна опухоль размером более 2 см (4/5 дюйма), которая выросла в кровеносные сосуды, либо более одной опухоли, но ни одна не больше 5 см (около 2 дюймов) в поперечнике (T2).Рак не распространился на близлежащие лимфатические узлы (N0) или на отдаленные части тела (M0). |
| IIIA | Т3No0M0 | Более одной опухоли, по меньшей мере, с одной опухолью размером более 5 см в поперечнике (Т3).Рак не распространился на близлежащие лимфатические узлы (N0) или на отдаленные части тела (M0). |
| IIIB | Т4No0M0 | По крайней мере, одна опухоль (любой размер), которая выросла в основную ветвь большой вены печени (портала или печеночной вены), или которая выросла непосредственно в соседний орган (кроме желчного пузыря) (T4).Рак не распространился на близлежащие лимфатические узлы (N0) или на отдаленные части тела (M0). |
| IVA | Любой ТN1M0 | Одна опухоль или множественные опухоли любого размера (любой Т). Рак распространился на близлежащие лимфатические узлы (N1), но не на отдаленные части тела (M0). |
| IVB | Любой ТЛюбой NМ1 | Одна опухоль или множественные опухоли любого размера (любой Т).Рак мог или не мог распространиться на близлежащие лимфатические узлы (любой N).Рак распространился на отдаленные органы, такие как кости или легкие (M1). |
* Следующие дополнительные категории не перечислены в таблице выше:
·TX: Основная опухоль не может быть оценена из-за отсутствия информации.
T0: Нет признаков первичной опухоли.
NX: Региональные лимфатические узлы не могут быть оценены из-за отсутствия информации.·
КЛИНИЧЕСКАЯ И ПАТОЛОГИЧЕСКАЯ СТАДИИ
- Клиническая стадия определяется на основании данных обследования и визуализации.
- Патологическая стадия устанавливается после хирургического вмешательства и морфологического анализа удалённой ткани.
Лечение рака печени
При диагностировании рака печени медицинская команда обсуждает с пациентом варианты лечения. Важно сопоставлять потенциальные преимущества каждого метода с возможными рисками и побочными эффектами.
При планировании лечения учитываются:
- Стадия (степень) рака;
- Функция печени;
- Общее состояние здоровья пациента;
- Вероятность достижения терапевтического эффекта (полное излечение, контроль прогрессирования, облегчение симптомов);
- Потенциальные побочные эффекты лечения;
- Возраст и ожидаемая продолжительность жизни;
- Наличие сопутствующих заболеваний;
- Стадия опухоли;
- Возможность хирургического удаления (резекции).
Хирургическое лечение рака печени
Хирургия, включая частичную резекцию печени или трансплантацию, является наилучшим вариантом лечения, если это возможно.
Частичная гепатэктомия. Удаляется часть печени, содержащая опухоль.
- Требования к пациенту: хорошая функция печени, одноочаговая опухоль без вовлечения крупных сосудов, удовлетворительное общее состояние здоровья.
- Перед операцией выполняются визуализационные исследования (КТ, МРТ) для оценки резектабельности.
- Иногда во время операции выявляется, что опухоль не подлежит удалению.
- При циррозе удаление части печени может быть ограничено, чтобы сохранить достаточную функциональную ткань.
- Оценка функции печени проводится по шкале Child-Pugh:
- Класс A – операция возможна;
- Класс B – операция возможна с ограничениями;
- Класс C – операция обычно не проводится.
- Класс A – операция возможна;
После резекции оставшаяся печень со временем компенсирует утраченные функции.
Возможные осложнения:
- кровотечение;
- инфекция;
- осложнения от анестезии;
- тромбоэмболия;
- пневмония;
- риск развития нового рака печени.
Трансплантация печени рассматривается для пациентов с опухолями, не подлежащими резекции, либо при выраженном заболевании печени.
- Наиболее эффективна при небольших опухолях без вовлечения крупных сосудов.
- Может снижать риск повторного рака и восстанавливать нормальную функцию печени.
- Ограничения: малое количество донорских органов, длительное ожидание, потенциальные долгосрочные побочные эффекты иммуносупрессивной терапии.
Возможные осложнения:
- кровотечение;
- тромбоэмболия;
- осложнения анестезии;
- инфекции, связанные с иммуносупрессией;
- отторжение трансплантата;
- возможное ускоренное прогрессирование скрытого рака печени;
- побочные эффекты препаратов для подавления иммунитета (гипертензия, диабет, поражение костей и почек, повышенный риск новых опухолей).
Абляционное лечение рака печени. Абляция разрушает опухоли без хирургического удаления. Методы включают:
- Радиочастотная абляция (RFA) – нагревание опухоли высокоэнергетическими радиоволнами через игольчатый зонд;
- Микроволновая абляция (MWA) – разрушение опухоли с помощью электромагнитных микроволн;
- Криоабляция – замораживание опухоли через металлический зонд;
- Абляция этанолом (PEI) – инъекция концентрированного алкоголя в опухоль;
- Гистотрипсия – разрушение опухоли сфокусированными ультразвуковыми волнами без внедрения инструментов в ткань.
Показания:
- Малые опухоли (до 3 см), особенно если хирургия невозможна;
- Иногда используется для подготовки к трансплантации печени.
Побочные эффекты:
- раздражение кожи;
- боль в животе;
- кровотечение;
- инфекция печени;
- лихорадка;
- отклонения в лабораторных показателях функции печени.
Эмболизирующая терапия рака печени. Методы направлены на блокирование кровоснабжения опухоли через печеночную артерию, сохраняя кровоток нормальной ткани печени через воротную вену.
Варианты эмболизации:
- Трансартериальная эмболизация (TAE) – блокирование артерии с частицами для ограничения кислорода и питательных веществ опухоли;
- Трансартериальная химиоэмболизация (TACE) – комбинация эмболизации и химиотерапии;
- Химиоэмболизация бисерами с лекарственным высвобождением (DEB-TACE) – медленное высвобождение химиопрепарата в опухоль;
- Радиоэмболизация (RE) – введение радиоактивных микросфер с изотопом Y‑90 для локального облучения опухоли.
Показания:
- Опухоли, не подлежащие резекции или абляции;
- Большие опухоли (>5 см) или несколько очагов;
- Используется иногда как подготовка к трансплантации печени.
Побочные эффекты:
- боль в животе;
- лихорадка;
- тошнота;
- инфекция печени;
- тромбы в печеночных сосудах;
- временное снижение функции печени.
Лучевая терапия рака печени
Лучевая терапия использует высокоэнергетические лучи (или частицы) для уничтожения раковых клеток.
Когда лучевая терапия используется при раке печени?
Радиация может быть частью лечения, если:
- Опухоль (опухоли) печени не может быть удалена хирургическим путем.
- Опухоль (опухоли) печени не может быть обработана абляцией или эмболизацией или не очень хорошо реагирует на эти методы лечения.
- Рак распространился на другие части тела, такие как мозг или кости.
- Большие опухоли печени вызывают боль.
- Опухолевой тромб (сбор клеток рака печени) блокирует портальную вену.
Как проводится лучевая терапия? При использовании для лечения рака печени лучевая терапия чаще всего проводится с использованием машины, которая создает и фокусирует пучки радиации на раке. Это называется внешней лучевой терапией.
- Получение этого типа лучевой терапии очень похоже на получение рентгеновского снимка, но излучение сильнее.
- Сама процедура безболезненна. Каждое лечение длится всего несколько минут, хотя время установки (привлечение вас на место для лечения) обычно занимает больше времени.
- Количество необходимых вам методов лечения и продолжительность лечения будут зависеть от того, почему оно проводится.
Хотя раковые клетки печени чувствительны к облучению, лечение планируется тщательно, чтобы избежать повреждения нормальной ткани печени, насколько это возможно.
Лечение часто проводится с помощью лучевой терапии с использованием изображения (IGRT), где сканирование изображений (например, КТ или МРТ) проводится непосредственно перед каждым лечением. Поскольку положение опухоли в организме может незначительно меняться изо дня в день, IGRT может помочь обеспечить более точное излучение, что может привести к меньшему количеству побочных эффектов.
Новые методы: стереотаксическая лучевая терапия тела (SBRT) может помочь врачам нацеливаться на опухоли печени, одновременно уменьшая излучение в близлежащие здоровые ткани. SBRT использует очень сфокусированные пучки высокодозированного излучения, которые направлены на опухоль с разных ракурсов. Чтобы точно сфокусировать излучение, человек помещается в специально разработанную рамку тела для каждого лечения. Из-за более высоких доз радиации SBRT может быть назначен в течение более короткого времени по сравнению со стандартной лучевой терапией, часто в 3–6 процедурах.
Радиоэмболизация. Некоторые опухоли в печени можно лечить путем введения небольших радиоактивных бусин в печеночную артерию. Затем бусины попадают в печень рядом с опухолью и выделяют небольшое количество радиации, которое проходит только на короткое расстояние.
Возможные побочные эффекты лучевой терапии при раке печени. Некоторые из наиболее распространенных побочных эффектов лучевой терапии включают:
- Изменения кожи в областях, получающих радиацию, от покраснения до волдырей и шелушения.
- Тошнота и рвота.
- Усталость.
- Диарея.
- Потеря аппетита.
Эти эффекты обычно проходят в течение нескольких недель после окончания лечения.Более серьезным побочным эффектом лучевой терапии для печени является радиационно-индуцированная болезнь печени (RILD), при которой другие части печени повреждаются. Это встречается реже, чем в прошлом, теперь, когда лучи излучения могут быть более точно направлены на рак.
- Если RILD действительно развивается, это чаще всего через 3–4 месяца после лечения и обычно длится только в течение установленного времени, но иногда это может быть опасно для жизни.
- Признаки и симптомы RILD могут включать аномальные результаты анализа печени крови, увеличенную печень и селезенку, асцит (накопление жидкости в животе) и желтуху.
Иммунотерапия при раке печени
Иммунотерапия — это использование лекарств, которые помогают собственной иммунной системе человека находить и уничтожать раковые клетки. Его можно использовать для лечения некоторых людей с раком печени.
Иммунные ингибиторы контрольных точек, используемые для лечения рака печени.Важной частью иммунной системы является ее способность удерживать себя от атаки на нормальные клетки в организме. Для этого он использует белки «контрольной точки» на иммунных клетках, которые действуют как переключатели, которые необходимо включать (или выключать), чтобы начать иммунный ответ. Раковые клетки иногда используют эти белки контрольных точек, чтобы избежать атаки иммунной системы. Препараты, которые нацелены на эти контрольные точки, известные как ингибиторы контрольных точек, в настоящее время являются важной частью лечения для многих людей с раком печени, особенно если рак не может быть удален хирургическим путем.
Ингибиторы PD‑1 и PD-L1
- PD‑1 — это контрольно-пропускной пункт белка на иммунных клетках, называемых T‑клетками. Когда PD‑1 прикрепляется к PD-L1, белку на других клетках в организме, он действует как тип «выключателя», который говорит Т‑клетке оставить другую клетку в покое.
- Некоторые раковые клетки имеют большое количество PD-L1, что помогает им прятаться от иммунной атаки.
- Препараты, которые нацелены на PD‑1 или PD-L1, могут блокировать это связывание и стимулировать иммунный ответ против раковых клеток.
Ингибиторы CTLA‑4. Ипилимумаб (Ирвой) и тремелимумаб (Имджудо) являются ингибиторами иммунной контрольной точки с другой мишенью.
Они блокируют CTLA‑4, еще один белок на Т‑клетках, который обычно помогает держать их под контролем. Тремелимумаб может быть использован с дурвалумабом в качестве первого лечения рака печени, который не может быть удален хирургическим путем. Дается в виде IV инфузии, обычно раз в 4 недели.
Ипилимумаб может быть использован с ниволумабом для лечения рака печени, как правило, после того, как были опробованы другие лекарства (например, целевой препарат сорафениб). Вводится в виде IV инфузии, обычно раз в 3 недели для 4 процедур.
Возможные побочные эффекты ингибиторов контрольных точек.
- Усталость или слабость
- Лихорадка
- Кашель
- Тошнота
- Зуд
- Кожная сыпь
- Потеря аппетита
- Мышечная или суставная боль
- Запор или диарея
Менее распространенные, но более серьезные:
- Реакции инфузии: лихорадка, озноб, покраснение лица, сыпь, зуд кожи, головокружение, хрипы, проблемы с дыханием.
- Аутоиммунные реакции: иммунная система атакует другие части тела (легкие, кишечник, печень, гормональные железы, почки, кожа).
- Серьезные побочные эффекты чаще возникают с ингибиторами CTLA‑4, чем с ингибиторами PD‑1 и PD-L1.
Таргетная медикаментозная терапия рака печени
Таргетированные препараты работают иначе, чем стандартные химиотерапевтические препараты, и часто имеют различные побочные эффекты.
Таргетные препараты попадают в кровоток и достигают почти всех областей тела, что может сделать их полезными против рака, который распространился на отдаленные части тела.
Эти препараты могут быть вариантом, если рак печени не может быть вылечен хирургическим путем или если он распространился на другие органы.
Ингибиторы киназы для лечения рака печени
Киназы — это белки внутри клеток, которые помогают опухолевым клеткам расти двумя способами:
- Некоторые киназы помогают опухолевым клеткам напрямую расти.
- Некоторые киназы помогают опухолям формировать новые кровеносные сосуды, которые им нужны, чтобы стать больше (процесс называется ангиогенезом).
Многие из целевых препаратов, используемых для лечения рака печени, являются ингибиторами киназы. Э ти препараты блокируют несколько белков киназы, что часто помогает остановить рост рака. Обычно эти препараты применяются после того, как иммунотерапия была опробована.
Общие побочные эффекты:
- Усталость
- Потеря аппетита
- Синдром раздраженных рук и ног (покраснение и раздражение кистей и стоп)
- Сыпь
- Выпадение волос
- Высокое кровяное давление
- Потеря веса
- Диарея
- Абдоминальная боль
Менее распространенные, но более серьезные побочные эффекты:
- Проблемы с притоком крови к сердцу
- Кровотечение
- Сгущение крови
- Аномальные результаты теста на щитовидную железу
- Повреждение других органов (например, печени или почек)
- Перфорация (отверстия) в желудке или кишечнике.
Моноклональные антитела. Моноклональные антитела — это лабораторные версии белков иммунной системы, которые предназначены для прикрепления к определенной мишени.
Моноклональные антитела, используемые для лечения рака печени, влияют на способность опухоли образовывать новые кровеносные сосуды (ангиогенез), что необходимо для ее роста.
Общие побочные эффекты:
- Высокое кровяное давление
- Усталость
- Кровотечение
- Низкое количество лейкоцитов (повышенный риск инфекций)
- Головные боли
- Язвы во рту
- Потеря аппетита
- Диарея
Менее распространенные, но серьезные побочные эффекты:
- Сгущение крови
- Тяжелое кровотечение
- Перфорации желудка или кишечника
- Проблемы с сердцем
- Медленное заживление ран
Химиотерапия при раке печени
Химиотерапия — это лечение определенными лекарствами, которые разрушают раковые клетки.
- Может быть вариантом для людей, чей рак печени не может лечиться хирургически или другими местными методами, такими как абляция или эмболизация.
- Раньше химиотерапия часто была первым методом лечения более распространенного рака печени, но сейчас чаще используют иммунотерапию и таргетную терапию.
- Химиотерапия все еще может быть вариантом для людей, которые не могут пройти другие процедуры.
- Инфузия в печеночную артерию может быть вариантом для крупных опухолей.
Какие препараты используются?
- Гемцитабин
- Оксалиплатин
- Цисплатин
- Доксорубицин (или пегилированный липосомальный)
- 5‑фторурацил (5‑FU)
- Капецитабин
- Митоксантрон
Комбинации:
- GEMOX — гемцитабин + оксалиплатин
- FOLFOX — 5‑FU + оксалиплатин + лейковорин.
Системная химиотерапия
- Препараты вводятся IV или принимаются внутрь.
- Попадают в кровь и достигают почти всех частей тела.
- Для некоторых используют центральный венозный катетер (CVC) для облегчения введения.
- Лечение дается в циклах, обычно каждые 2–3 недели, чтобы дать организму восстановиться.
Инфузия печеночной артерии (HAI)
- Препарат вводится непосредственно в печеночную артерию.
- Фокусирует лечение на опухоли и снижает побочные эффекты для остального организма.
- Требуется установка насоса под кожу и катетера в печеночную артерию под общей анестезией.
Побочные эффекты химиотерапии.
- Выпадение волос
- Язвы во рту
- Потеря аппетита
- Тошнота и рвота
- Диарея
- Повышенная вероятность инфекций (низкие лейкоциты)
- Легкие синяки или кровотечения (низкие тромбоциты)
- Усталость (низкие красные кровяные клетки)
Эти эффекты обычно исчезают после завершения лечения. Есть препараты и методы для снижения побочных эффектов
Лечение рака печени по стадиям
Врачи используют практическую систему:
- Потенциально резектабельный рак
- Потенциально имеет право на пересадку печени
- Неоперабельный рак, не распространившийся
- Прогрессирующий рак
- Рецидивирующий рак.
Потенциально резектабельный рак
- Может быть полностью удален хирургически (частичная гепатэктомия).
- Факторы: размер опухоли, вовлечение сосудов, общее здоровье печени.
- Дополнительные методы: абляция (RFA, MWA), SBRT, пересадка печени.
Потенциально для пересадки печени
- Если не достаточно здоровой печени для операции.
- Часто применяется терапия мостами (абляция, эмболизация), пока ждут донорскую печень.
Неоперабельный рак, не распространившийся
- Опухоль слишком большая, многоочаговая или близко к сосудам.
- Лечение: абляция, эмболизация, таргетная терапия, иммунотерапия, химиотерапия, лучевая терапия.
Прогрессирующий (метастатический) рак печени
- Распространился на лимфатические узлы или другие органы.
- Лечение: иммунотерапия (атезолизумаб + бевацизумаб, дурвалумаб + тремелимумаб, ниволумаб + ипилимумаб), таргетная терапия (сорафениб, ленватиниб), химиотерапия.
Рецидивирующий рак печени
- Возвращается после лечения.
- Варианты: операция, абляция, эмболизация, лучевая терапия, таргетная терапия, иммунотерапия, химиотерапия, клинические испытания.
После лечения рака печени
Последующий уход
- Регулярные визиты к врачу для анализов (AFP, LFT) и визуализации (УЗИ, КТ, МРТ).
- Побочные эффекты могут проявляться через годы.
- Важно сообщать о новых симптомах.
Мониторинг после трансплантации печени
- Необходим контроль отторжения печени, прием иммуноподавляющих препаратов.
- Лечение вирусного гепатита B или C может помочь снизить риск нового рака.
Снижение риска рецидива или появление нового рака
- Отказ от курения и алкоголя
- Поддержание здорового веса
- Физическая активность
- Здоровое питание: фрукты, овощи, цельное зерно; ограничение красного/обработанного мяса, сладких напитков
- Лечение гепатита B или C
Если рак возвращается
- Лечение зависит от локализации, ранее проведенного лечения и здоровья пациента.
- Возможны хирургия, абляция, эмболизация, лучевая терапия, иммунотерапия, таргетная терапия, химиотерапия.
Второй рак после лечения
- Может развиться новый, не связанный рак.
- Повышенный риск: рак полости рта, яичников, почки, щитовидной железы.
- Для пациентов до 50 лет: колоректальный рак, рак мочевого пузыря, острый миелоидный лейкоз.
Какие вопросы задать врачу?
При постановке диагноза
- Какой тип рака печени выявлен?
- Есть ли признаки распространения за пределы печени?
- Какая стадия опухоли?
- Сохранена ли функция печени?
- Необходимы ли дополнительные обследования перед принятием решения о лечении?
- Нужно ли консультации других специалистов?
- Следует ли рассмотреть возможность получения второго мнения?
При выборе плана лечения
- Какие доступны варианты лечения?
- Какова рекомендация специалиста и обоснование выбора?
- Какова цель лечения (удаление опухоли, контроль прогрессирования, паллиатив)?
- Возможно ли полное удаление опухоли хирургическим путем?
- Необходима ли трансплантация печени?
- Какие риски и побочные эффекты следует ожидать и как долго они могут сохраняться?
- В каком сроке необходимо принять решение о лечении?
- Возможна ли участие в клинических исследованиях?
- Необходима ли госпитализация, и на какой срок?
- Как долго продлится лечение и как оно будет проводиться?
- Как лечение повлияет на повседневную активность?
- Какие действия предпринимать при неэффективности лечения или при рецидиве?
Во время лечения
- Как будет оцениваться эффективность лечения?
- Какие меры можно предпринять для облегчения побочных эффектов?
- Какие симптомы требуют немедленного уведомления врача?
- Как связаться с медицинской командой в экстренных случаях?
- Необходимо ли изменять диету?
- Есть ли ограничения на физическую активность и спорт?
- Доступна ли психологическая поддержка?
- Доступна ли социальная поддержка?
После лечения
- Требуется ли специальная диета?
- Есть ли ограничения на физическую активность?
- Какие симптомы требуют наблюдения?
- Какие упражнения допустимы?
- Какое последующее наблюдение необходимо (обследования, анализы, частота визитов)?
- Как распознать рецидив и какие действия предпринимать при его возникновении?
- Какие варианты лечения доступны при повторном возникновении рака?
Последующий уход
После завершения лечения, врачи все равно будут внимательно следить за пациентами. Очень важно посещать все последующие встречи. Во время этих посещений врачи спросят, есть ли какие-либо проблемы и назначат обследования.
Практически любое лечение рака может иметь побочные эффекты. Некоторые могут длиться всего несколько недель, но другие могут длиться долго. Некоторые побочные эффекты могут даже не проявляться до нескольких месяцев после того, как закончится лечение.
Людям, у которых нет признаков рака, после лечения многие врачи рекомендуют последующие обследования (которые могут включать КТ и анализы крови) примерно каждые 3 месяца в течение первых нескольких лет после лечения, примерно каждые 6 месяцев в течение следующих нескольких лет, а затем, по крайней мере, ежегодно через 5 лет. Некоторые врачи могут посоветовать различные графики наблюдения.
Лечение рака печени заграницей
Medmost организует лечение в Корее, Турции, Германии, Европе, Индии, Израиле и России: предоставим медицинское второе мнение с планом и стоимость лечения, запишем к врачу, сделаем визу, забронируем авиабилет, трансфер, переводчика, и проживание. Пациент с родственниками могут сосредоточиться на лечении и не тратить время на организационную рутину.
